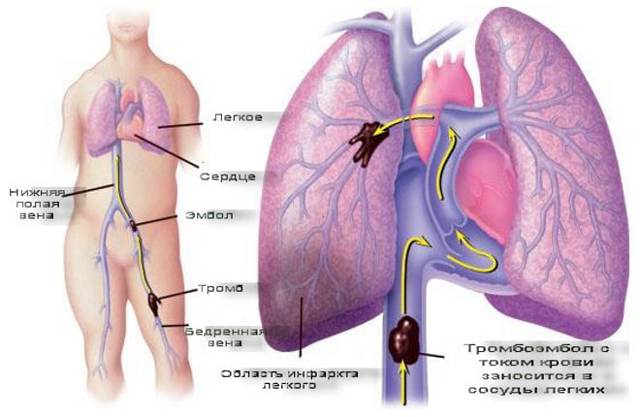
Інфаркт легені або інфарктна пневмонія: причини і наслідки
Інфаркт легені не часто можна зустріти при вивченні історії хвороби пацієнта, але якщо цей діагноз поставлений, то ситуація однозначно серйозна. Це пов’язано з тим, що розвивається він від того, що один з отворів на гілки легеневої артерії закривається тромбом. Тромб утворюється в результаті згущення крові при таких захворюваннях, як тромбоз або емболія.
Симптоми
Інфаркт легень відрізняється тим, що розвиток його настає стрімко, протягом кількох хвилин хворий відчуває значне погіршення стану. З’являється нічим не обумовлена на перший погляд задишка і гострий біль в області грудей. Це пов’язано з тим, що в цей момент виникає емболія.
Больові відчуття поширюються за грудину і, найімовірніше, обумовлюються розтягуванням легеневої артерії. Одночасно може розвинутися ішемія міокарда, так як серцевий викид істотно скорочується, як і коронарний кровотік. Спостерігаються наступні зміни в стані хворого:
- шкірні покриви набувають синюшного, блідий відтінок;
- з’являються ознаки тахікардії;
- зміна артеріального тиску в меншу сторону;
- втрата свідомості, викликана гіпоксією головного мозку.
Розвиток хвороби
Інфаркт легень викликає закриття просвіту в гілках легеневої артерії, а в інших гілках виникає спазм, так як виділяється гістамін і порушується насиченість венозної крові киснем. Це саме та кров, яка присутня в судинах легкого, симптоми при інфаркті свідчать про високі показники вуглекислого газу.
З’являються задишка, можливий ціаноз. Одночасно з цим звуження русла судин в легенях призводить до того, що істотно збільшується тиск в судинах так званого малого кола, по якому циркулює кровообіг. Це призводить до додаткових навантажень на шлуночки серця і може призвести до серцевої недостатності.
Наявність тромбів в легеневій артерії призводить до ішемії потерпілого ділянки легкого, кровообіг порушено, і дана ділянка переповнюється кров’ю. Саме це стає причиною розвитку такого захворювання, як інфарктна пневмонія.
У важких випадках тканина легкого може навіть стрімко руйнуватися, приводячи до абсцесу.
Діагностика
Інфаркт легені викликає явно виражені симптоми, такі як:
- задишка;
- пульсуючі вени на шиї;
- пульсація в області подложечної, при цьому посилюється на зітханні;
- систолічний шум;
- збільшення печінки, при пальпації виникають хворобливі відчуття.
Для встановлення точного діагнозу проводять такі процедури, як:
- розширений аналіз крові;
- рентгенографія;
- томографія легенів;
- магнітно-резонансна томографія легенів;
- електрокардіограма;
- ехокардіографія.
При наявності певних захворювань важливо попередити розвиток хвороби, тому додаткове обстеження є обов’язковим при наявності у пацієнта наступних діагнозів:
- всі види гострої серцевої недостатності;
- астма;
- передінфарктний стан, інфаркт;
- міокардит невірусного типу;
- вірусний перикардит;
- пневмонія, всі її види;
- плеврит;
- травми грудної клітки;
- пневмоторакс;
- наявність хвороб, пов’язаних з тромбофлебітом;
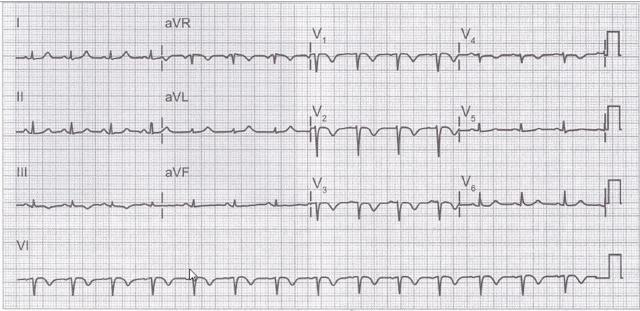
При проведенні обстеження на ЕКГ з’являються значення, які свідчать про перевантаження в роботі правого передсердя.
При такому непростому захворюванні, як інфаркт легкого, наслідки бувають неприємні, наприклад, кровохаркання. Виділення можуть бути повністю кривавими, а в деяких випадках мати невеликі вкраплення.
Прояви хвороби
Хвороби легенів, такі як інфаркт, пневмонія, ціаноз, не завжди можна визначити при первинному огляді. Клінічна картина в більшості випадків змішана, навіть електрокардіограма не здатна з точністю до 100% визначити інфаркт легенів, симптоми невизначені, що ускладнює діагностику.
При аускультації можна виявити хрипи і певні шуми під час тертя плеври. Біль у правому або лівому боці посилюється при кашлі і навіть диханні, що може сигналізувати про те, що розвивається фібринозний плеврит.
Температура у хворого в перші дні підвищується в межах 38 градусів. Якщо це інфаркт легкого, то причини цього процесу криються в інтоксикації організму продуктами розпаду крові.
Рентгенографія
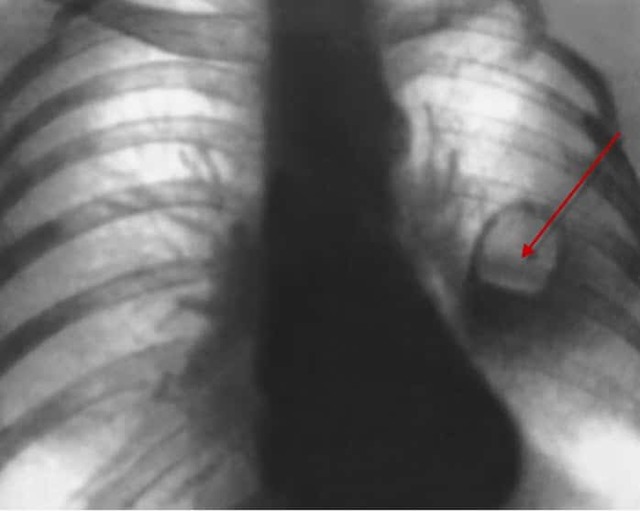
Інфаркт легені діагностується за допомогою рентгена, так як тільки з його допомогою можна знайти високе положення купола діафрагми, те, наскільки розширені корені одного з легких, плевральний випіт і деякі інші відхилення.
Але ці дослідження не гарантують, що діагноз буде точно встановлено. У більшості обстежуваних ніяких відхилень не виявляється, тому так важливо правильно діагностувати наявність хвороби, запалення це або вже більш важкий випадок захворювання.
Лікування
Якщо пацієнт знає, що таке інфаркт легкого, то він більш обережний, і при перших підозрах на наявність даного захворювання звернеться до лікаря. Саме цей факт дозволяє не тільки швидко вжити заходів і локалізувати симптоми пневмонії, але і не допустити ускладнень.
Відсоток смертності при інфаркті великий, якщо вчасно не застосовувати для лікування антикоагулянтів. Гепарин добре зарекомендував себе, його вводять внутрішньовенно. Він не тільки перешкоджає наростанню тромботичного процесу, але й послаблює судинозвужувальну дію серотоніну і гістаміну.

Тільки в умовах стаціонару можна проводити повноцінне обстеження, і тому транспортування хворого необхідно проводити в обов’язковому порядку. Можливе і хірургічне втручання, часто призначають антибіотикотерапію, якщо виникає підозра на інфарктну пневмонію.
Медикаментозна терапія
Лікування внутрішньовенними ін’єкціями більш ефективне, ніж введення їх підшкірно. Гепаринотерапія триває протягом тижня, в деяких випадках продовжують курс до 10 днів. Терапія проводиться в комплексі з АЧТЧ, (контроль активованого часткового тромбопластинового часу). В ідеалі, потрібно встановити рівень, який би перевищував в два рази початковий.
У деяких випадках призначають різновид гепарину, який має низькомолекулярну структуру. Цей препарат більш зручний для введення і комфортний для пацієнта, так як не вимагає постійного контролю в лабораторних умовах.
Антикоагулянти застосовують, але виникає питання про доцільність цієї терапії. Їх призначення — знизити згортання крові, тим самим усунути виникнення тромбозу. Якщо є кровохаркання, виникає певний парадокс, але це тільки здається проблемою. Навпаки, при виділенні крові при кашлі ні в якому разі не можна застосовувати кровоспинні засоби.
Знеболювання
Так як для інфаркту характерні сильні болі, то позбутися від них і купірувати больовий синдром необхідно. Для цього використовують препарати, що містять наркотичні анальгетики, внутрішньовенно.
При розвитку ознак пневмонії виникає плевральний характер болю, тоді використовують анальгін внутрішньовенно і при задишці, яка заважає повноцінно дихати, кисневу терапію.
Ускладнення
При ускладненнях призначають препарати Допамин і Норадреналін. Для поліпшення мікроциркуляції використовують Реополіглюкін в кількості 400 мл внутрішньовенно за допомогою крапельниці. Він також повинен підвищити тиск, а також має антиагрегаційну дію.
Якщо виник бронхоспазм, призначають Еуфаллін, який повинен знизити тиск в кровоносній системі легенів.
Причини виникнення
Основною причиною вважають тромб, який, відірвавшись, перешкоджає повноцінному функціонуванню легких. Постраждати може як частина легкого, так і велика площа органу. При наявності таких захворювань ризик розвитку інфаркту підвищується:
- серповидноклітинна анемія;
- хвороби нирок, нефрологічні проблеми;
- пухлини, в тому числі злоякісні;
- зниження імунітету при проведенні хіміотерапії;
- васкуліт.
За проведеною статистикою частіше хворіють жінки, в середньому в два рази частіше. Смертність становить невеликий відсоток, і пов’язаний він з тим, що хвороба несвоєчасно діагностується і лікування не проводиться.
Є ряд обставин, які можуть спровокувати інфаркт легень, причини наступні:
- тромбоз;
- різні травми, що стосуються судин;
- спадковість;
- ожиріння;
- зневоднення організму;
- аутоімунні розлади;
- вагітність;
- підвищене згортання крові.
Так як основною причиною, при якій виникає дана ситуація, є наявність тромбів в крові, є ряд захворювань, які можуть спровокувати посилення тромбоемболії.
Це такі фактори, як:
- проведені порожнинні операції;
- лежачі хворі, в тому числі літні люди, пацієнти, вимушені тривалий час дотримуватися постільного режиму і не рухатися;
- переломи трубчастих кісток;
- поганий кровообіг.
загальні рекомендації
Для того, щоб не допустити розвитку хвороби, необхідно вчасно звертати увагу на симптоми і проводити відповідне лікування.
Навіть невисока температура, якщо вона супроводжується кашлем і загальною слабкістю, повинна насторожити хворого. Обов’язкове звернення до лікаря, оскільки діагностика процесу складна, і не завжди проходить позитивно.
При невірно призначеній терапії хвороба переходить у хронічну форму і може серйозно зашкодити здоров’ю, а навіть привести до смерті.
Після перенесеного інфаркту міокарда часто виникає пневмонія, і спостерігати за такими хворими необхідно особливо ретельно.
Серйозним ускладненням може стати абсцес легені, при якому відбувається відмирання легеневої тканини без варіанту її відновлення. Тоді призначають антибактеріальні препарати і протизапальні засоби. Наслідки можна мінімізувати, якщо загальний стан організму нормальне. Тільки від власних внутрішніх сил залежить те, як швидко організм впорається з хворобою.
Інфаркт легень або інфарктна пневмонія: причини і наслідки
-
- Ангіопульмонографія – для виявлення обструкції гілок артерії легень, внутрішньоартеріальних дефектів наповнення.
Прояви і тяжкість недуги залежать від розміру, числа і розташування судин, закритих тромбами, а також від супутніх хвороб серця і легенів. Незначний інфаркт часто не дає майже ніяких ознак і виявляється під час рентгенологічного дослідження.
Більш виражені інфаркти виявляються болем у грудній клітці, часто виникає раптово, задишкою, кашлем, кровохарканням. Більш об’єктивне обстеження виявляє частий пульс і підвищення температури.
Симптомами виражених інфарктів виступають: бронхіальне дихання з вологими хрипами і крепітацією, притуплення перкуторного звуку. Також спостерігаються такі ознаки, як:
-
-
- блідий, часто попелястий відтінок шкіри;
- посиніння носа, губ, кінчиків пальців;
- зниження артеріального тиску;
- поява миготливої аритмії.
-
Поразка великих гілок артерії легень може спровокувати правошлуночкову недостатність, задуху. У крові виявляється лейкоцитоз, реакція осідання еритроцитів (РОЕ) значно прискорена.
діагностика
Часто встановити діагноз досить важко. Дуже важливо виявити захворювання, які потенційно можуть ускладнити інфаркт легень.
Для цього необхідно провести ретельний огляд хворого (особливо нижні кінцівки).
При інфаркті, на відміну від запалення легень, біль у боці виникає раніше лихоманки і ознобу, мокрота з кров’ю з’являється також після сильних болів у боці. Для діагностики захворювання застосовуються такі методи:
-
-
- Рентгенологічне дослідження – для виявлення розширення кореня легень і його деформації.
- ЕКГ – для виявлення ознак перевантаження правих відділів серця.
- Ехокардіографія – визначаються прояви перевантаження правого шлуночка.
- Доплерівське ультразвукове дослідження вен нижніх кінцівок – діагностування тромбозу глибоких вен.
- Радіоізотопне сканування легень – для виявлення ділянок зниження перфузії легень.
- Ангіопульмонографія – для виявлення обструкції гілок артерії легень, внутрішньоартеріальних дефектів наповнення.
-
Інфаркт легень: наслідки
Дане захворювання, як правило, не несе великої загрози для життя людини. Однак після такого недуги, як інфаркт легень, наслідки можуть бути важкими. Можливий розвиток різноманітних ускладнень, таких як постінфарктна пневмонія, нагноєння і поширення запалення на плевру, набряк легень.
Після інфаркту є великий ризик потрапляння гнійного ембола (згустку крові) в посудину. Це, в свою чергу, викликає гнійний процес і сприяє абсцесу на місці інфаркту.
Набряк легень при інфаркті міокарда розвивається, перш за все, при зниженні скоротливої здатності м’яза серця і при одночасній затримці крові в малому колі. Так як інтенсивність серцевих скорочень знижується раптово, відбувається розвиток гострого синдрому малого викиду, який провокує важку гіпоксію.
При цьому спостерігається збудження головного мозку, викид біологічно активних речовин, що сприяють проникності альвеолярно-капілярної мембрани, і посилене перерозподіл крові в мале коло кровообігу з великого.
Прогноз інфаркту легень залежить від основного недуги, величини ураженої ділянки і тяжкості загальних проявів.
лікування захворювання
При виявленні перших ознак, що вказують на інфаркт легень, лікування повинно бути розпочато негайно. Хворого потрібно якомога швидше доставити в реанімаційне відділення медичного закладу.
Лікування починають з введення препарату «Гепарин». Дане засіб не розчиняє тромб, проте воно перешкоджає збільшенню тромбу і здатне призупинити тромботичний процес.
Медикамент «Гепарин» здатний послаблювати бронхоспастичний і судинозвужувальний вплив тромбоцитарного гістаміну і серотоніну, що сприяє зменшенню спазму легеневих артеріол і бронхіол.
Гепаринова терапія проводиться протягом 7-10 днів, при цьому здійснюється контроль за активованим частковим тромбопластиновим часом (АЧТЧ). Також застосовують низькомолекулярний гепарин – дальтепарин, еноксапарин, фраксипарин.
Для того, щоб послабити біль, знизити навантаження на мале коло кровообігу, зменшити задишку, застосовують наркотичні анальгетики, наприклад, засіб «Морфін» (внутрішньовенно вводиться 1-процентний розчин). Якщо інфаркт легень провокує біль плеврального характеру, на яку впливають дихання, положення тіла, кашель, то рекомендовано застосовувати ненаркотичні анальгетики, наприклад «Анальгін» (внутрішньовенне введення 50-процентного розчину). При діагностуванні недостатності підшлункової залози або шоку для лікування використовують вазопресори (допамін, добутамін). Якщо спостерігається бронхоспазм (при нормальному атмосферному тиску), необхідно повільно внутрішньовенно ввести 2,4-процентний розчин еуфіліну. Якщо розвивається інфаркт – пневмонія легень, для лікування потрібні антибіотики. Спокійна гіпотонія і гіпокінез правого шлуночка припускають використання тромболітичних засобів (альтеплаза, стрептокіназа). У деяких випадках може знадобитися оперативне втручання (тромбектомія). В середньому невеликі інфаркти усуваються за 8-12 днів.
профілактика захворювання
Щоб попередити інфаркт легень, необхідно в першу чергу не допустити венозного застою в ногах (тромбоз вен нижніх кінцівок). Для цього рекомендується проводити масаж кінцівок для хворих, які перенесли операції, інфаркт міокарда, та застосовувати еластичний бинт на гомілці.
Також рекомендується виключити використання лікарських препаратів, що підвищують згортання крові, і обмежити застосування внутрішньовенного методу введення медикаментів. За свідченнями можливе призначення препаратів, що знижують згортання крові. Для профілактики супутніх інфекційних захворювань призначається курс антибіотиків.
Для того щоб попередити легеневу гіпертензію, рекомендується застосування засобу «Еуфілін».
Причини тромбозу легеневої артерії
Тромб або емболії повинен з’явитися в просвіті судини, щоб згодом потрапити і закупорити ту чи іншу артерію (або вену).
Як правило, це відірвалася атеросклеротична бляшка з варикозних вен, жирові емболи після травм і хірургічних втручань (особливо часто це буває в результаті перелому довгих трубчастих кісток).
Високий ризик тромбозу після вагітності, тим більше, якщо супроводжувалася варикозом вен нижніх кінцівок.
Досить часто гинуть від інфаркту легень онкологічні хворі, оскільки при руйнуванні пухлиною тканин емболи регулярно потрапляють в кровотік.
Імовірність виникнення і відриву тромбу пов’язана зі способом життя – у малорухомих людей тромби формуються значно швидше, а лежачі хворі (з будь-якого приводу) – це завжди група ризику по тромбозу.
Саме тому в будь-якому хірургічному стаціонарі (особливо в травматології) лікарі наполягають на проведенні профілактики тромбозу у всіх пацієнтів з переломами, а також після ендопротезування великих суглобів (колінний, тазостегновий).
Причини ТЕЛА
Інфаркт-пневмонія легень: симптоми, лікування, наслідки
Пневмонія інфарктна являє собою процес запалення, який розвивається після перенесення стійкого порушення кровотоку в тканини легені.
Головна причина розвитку стану – тромбоемболія артерії легень і її гілок. При активному поширенні процесу він може спровокувати негайну смерть, але ураження дрібних відгалужень призводить лише до локальних інфарктів в паренхімі органу.
Інфаркт легені і подальше запалення
Встановлено список захворювань, які призводять до утворення тромбів гілок легень. Основними вважаються:
-
-
- пороки серця і проблеми в роботі міокарда;
- недостатність правого шлуночка;
- варикоз – розширення вен на ногах, вен малого таза;
- тромбофлебіт, флебіт.
-
Лікування зазначених захворювань не завжди допомагає домогтися позитивної динаміки. При виникненні додаткових обтяжливих ситуацій факторів ризик прояву інфаркту і подальшого процесу запалення в легені збільшується в кілька разів. До обтяжливим факторам належать:
-
-
- гіподинамія;
- зайва вага;
- лікування естрогенами;
- хронічна венозна недостатність;
- системні патології;
- гиперкоагуляція.
-
Але відрив тромбів виникає не дуже часто. Є цілий список провокуючих це порушення умов, а саме:
-
-
- порожнинні операції;
- миготлива аритмія;
- довгострокове лежаче положення – при реанімації, важких травмах і опіках, у людей похилого віку;
- переломи трубчастих кісток;
- недостатність кровообігу.
-
Під впливом одного або декількох провокуючих чинників невеликі ділянки тромбів розриваються, осідають в дрібних судинах легеневої артерії, приводячи до її облітерації. Виникають проблеми з надходженням артеріальної крові та інфаркт легеневої паренхіми.
При цьому продовжується активне кровопостачання паренхіми, але в місці інфаркту кровотік повністю зупиняється. Інфікування даної області патогенними і умовно патогенними мікробами призводить до того, що виникає інфарктна пневмонія.
Симптоми, діагностика хвороби, ускладнення
Симптоми інфаркту співвідносяться з площею вогнища ураження тканини і загального стану організму в даний момент.
Якщо вогнище дрібний, то клінічні прояви можуть зовсім розвиватися, а порушення можна діагностувати тільки за допомогою рентгенографії.
При відсутності симптомів рентгенологічні зміни проходять мимовільно через 7 – 10 днів. Так, інфаркт пневмонія діагностується випадково при лікуванні її інфекційних наслідків.
До основних симптомів інфарктного запалення легень відносяться:
-
-
- Ознаки закупорки судин легень – це основна клінічна симптоматика. Розвивається несподівана гостра біль в зоні грудної клітки, супроводжувана задишкою на тлі нормального самопочуття.
- Кашель у пацієнтів спочатку непродуктивний, потім перетворюється на вологий, може відділятися пінисте мокротиння з кров’ю, за рахунок чого має темно-коричневий відтінок. Причиною кашлю стає розрив судини через закупорку його тромбом і просочування паренхіми кров’ю.
- Задишка завжди доповнюється зблідненням шкірного покриву і виступанням холодного липкого поту.
- Ішемія міокарда – частий симптом при інфаркті легень. Так трапляється в зв’язку з проблемою коронарного кровообігу.
- Інші відповідні симптоми: сірий відтінок шкіри, озноб і лихоманка, ниткоподібний пульс, поверхневе дихання.
-
Також у пацієнтів після інфаркту легень можуть розвиватися:
-
-
- різке падіння артеріального тиску;
- церебральні порушення;
- абдомінальний синдром;
- напад задухи;
- паніка;
- миготлива аритмія;
- лейкоцитоз і підвищення ШОЕ в аналізах крові.
-
При прослуховуванні лікар встановлює характерні перкуторні і аускультативні симптоми – жорстке дихання, хрипи.

Як правило, діагноз інфарктної пневмонії ставиться на підставі скарг хворого, після його візуального огляду, оскільки клінічна картина хвороби виражена сильно.
Важливо! При реалізації рентгенографії на знімку видно затемнення області на ураженій легені.
На додаток лікар організує ЕКГ для встановлення ступеня навантаження на серце і норми його функціонування.
Лікар обов’язково враховує наявність у хворого супутніх патологій, проводить диференційну діагностику з інфарктом міокарда, туберкульозом, пневмотораксом, крупозною пневмонією і міокардитом.
Лікування постінфарктного запалення легенів
Процес лікування інфарктної пневмонії в першу чергу спрямований на купірування впливу причини, яка спровокувала патологічні порушення. При тромбоемболії потрібно курс антикоагулянтів і фібринолітиків. Вони знищують тромби і запобігають утворенню нових закупорок. Такий підхід допомагає звільнити просвіт у посудині і нормалізувати кровообіг в ньому.
Щоб вилікувати бактеріальне запалення, призначаються антибіотики. При виявленні рідини в плевральній порожнині проводиться дренаж.
У гострий період при різких болях у грудній клітці потрібно симптоматичне лікування ненаркотичними і наркотичними анальгетиками. Також можуть призначатися гормональні препарати для швидкого поліпшення загального самопочуття. При протипоказаннях обмежуються застосуванням Аспірину.
Розвиток дихальної недостатності передбачає проведення активної оксигенотерапії. Коли лікарське лікування не дало очікуваних результатів, доктор може призначити хірургічне видалення тромбу.
Інфарктна пневмонія є рідкісним і дуже важким захворюванням, вона вимагає серйозного підходу в лікуванні. У подальшому для попередження нового тромбозу і збереження нормального здоров’я знадобиться переглянути свій спосіб життя, займатися спортом, контролювати вагу і вчасно звертатися за медичною допомогою для корекції серцево-судинних порушень.
Важливо! Коли встановлена причина пневмонії після інфаркту легень – це тромбоемболічні ускладнення, то терапія повинна початися з антикоагулянтів і фібринолітиків.
Наслідки перенесеної хвороби
Головне ускладнення інфарктної пневмонії – це абсцес легень. До симптоматики некрозу відноситься різке збільшення температури тіла, відходження гнійного мокротиння у великих обсягах. У такій ситуації реалізується тільки комбінована терапія антибіотиків та протизапальних медикаментів.
Профілактика тромбоемболії включає в себе такі методи:
-
-
- Контроль стану периферичних вен – регулярна організація УЗДГ вен ніг, оглядів у флеболога, лікування антикоагулянтами та антиагрегантами у разі необхідності.
- Виняток патологій серця – ревмокардиту, ендокардиту, інфаркту міокарда та аритмії.
- Використання компресійного трикотажу при проведенні будь-яких операцій.
- Як можна більш рання активізація пацієнтів з постільним режимом.
-
На підставі аналізу клінічної картини і лабораторно-інструментальних даних інфаркт легкого потрібно диференціювати з крупозною пневмонією, спонтанним пневмотораксом, ателектазом легкого, інфарктом міокарда, перикардитом, міокардитом, переломом ребер та ін.
Перша допомога при інфаркті легкого повинна бути надана якомога раніше. Перш за все, необхідно усунути больовий синдром за допомогою ненаркотичних або наркотичних анальгетиків і негайно госпіталізувати пацієнта в ВРІТ.
З метою запобігання подальшому тромбоутворенню і перешкоді збільшення вже сформованого тромбу використовуються прямі (гепарин, фраксипарин) і непрямі антикоагулянти (феніндіон, варфарин) під контролем показників коагулограми.
Антикоагулянтна терапія протипоказана при кровотечі, геморагічних діатезах, виразковій хворобі шлунка і ДПК, злоякісних новоутвореннях.
Для розчинення тромбів призначається фібринолітична терапія стрептокіназою, урокіназою, тканинним активатором плазміногену.
При легеневій емболії, ускладненій артеріальною гіпотонією, внутрішньовенно крапельно вводять вазопресори (норадреналін, допамін), реополіглюкін. У разі виникнення ознак інфаркт-пневмонії проводиться антибіотикотерапія.
Хворі з інфарктом легкого потребують інгаляцій кисню через назальний катетер. При відсутності позитивної динаміки від консервативного лікування можливе проведення тромбоемболектомії з легеневої артерії з установкою кава-фільтра в систему нижньої порожнистої вени.
Для оцінки показань до хірургічного лікування пацієнт повинен бути своєчасно оглянутий судинним або торакальним хірургом.
Прогноз і профілактика інфаркту легкого
При правильно і своєчасно організованій терапії інфаркт легкого не становить великої загрози для життя. У рідкісних випадках він може призвести до раптової смерті. Ризик несприятливого результату підвищується при наявності тяжкої серцевої недостатності, рецидивах ТЕЛА, розвитку різних ускладнень (постінфарктної пневмонії, набряку легень, гнійних процесів).
З урахуванням причин інфаркту легкого профілактика може включати своєчасне лікування тромбофлебіту, лікувальну гімнастику і ранній підйом після оперативних втручань, носіння компресійного трикотажу при захворюваннях вен нижніх кінцівок, дотримання термінів використання внутрішньовенних катетерів для інфузійної терапії.
Інфаркт легені: причини і симптоми, в чому небезпека хвороби
Цей стан викликаний зміною кровопостачання легкого в зв’язку із закупоркою легеневих судин тромбом або емболом.
На сьогоднішній день багато уваги приділяється таким поняттям, як інфаркт міокарда або мозку, але не всі знають про те, що цей стан може виникати в будь-якому з органів. Тому необхідно розуміти, в яких випадках і при яких захворюваннях може виникати інфаркт легкого, його клінічні симптоми і чим небезпечний розвиток цього патологічного стану.
Що таке і чому виникає інфаркт легкого
Поняття «інфаркт» – це омертвіння тканин певного органу через порушення його кровопостачання.
При цьому інфаркт легень за статистичними даними виникає у кожного четвертого пацієнта при наявності схильності до цього стану – застійних процесів, запалення легеневих судин, артеріальної або легеневої гіпертензії (підвищення тиску в організмі в цілому або судинах легкого).
Частою і найбільш небезпечною причиною цього стану вважається тромбоемболія легеневої артерії (в медицині це стан називають ТЕЛА). Клінічні симптоми інфаркту легкого, тяжкість і прогноз недуги залежать від розміру, розташування і кількості уражених судин.
Ділянка ішемії в більшості випадків виникає протягом 24 годин після закупорки дрібного чи середнього судини.
На фото видно, що уражена ділянка має неправильну пірамідальну форму, темно-червоного кольору і різної величини (від горошини до розміру частки). Часто ішемічне ураження супроводжується запаленням легеневої тканини або плеври, яке ще називають постінфарктною пневмонією або плевритом.
Причини хвороби
Головна причина захворювання – підвищене утворення тромбів в легеневих судинах або їх закупорка рухливими «блукаючими» тромбами (емболія). Порушення кровообігу може бути пов’язано з обтурацією судин як згустками крові, відірваними атеросклеротичними бляшками, так і маслянистими розчинами, жировими клітинами або повітрям.
Емболія судин рухливими нетиповими частинками частіше провокує частковий інфаркт і не супроводжується незворотними змінами тканин. В даному випадку ділянка інфаркту може бути діагностована при рентгенографії або комп’ютерній томографії через 7-8 діб.
Інфаркти легень часто виникають внаслідок заносу тромбу або емболії з віддалених областей (вени таза або нижніх кінцівок).
Причини інфаркту легень – це патологічні стани, які викликають підвищене тромбоутворення і механічні пошкодження тканин.
До них відносяться:
-
-
- захворювання, які супроводжуються підвищенням згортання крові;
- порожнинні хірургічні операції;
- атеросклероз судин та інші захворювання серця і судин;
- осколкові переломи трубчастих кісток;
- ендокардит;
- сильні опіки;
- зараження крові;
- важкі пологи;
- інфекційні захворювання нирок;
- тривалий прийом гормонів, в тому числі і протизаплідних засобів;
-
- ревматизм;
- злоякісні новоутворення.
-
Також має значення зайва вага, тривале перебування в нерухомому положенні і серцева недостатність. Відео в цій статті докладніше розповість про причини і ознаки недуги.
Клінічні симптоми
Інфаркт легкого – це патологічний стан, викликане значним зменшенням кровопостачання певного відділу легкого внаслідок обтурації просвіту легеневого судини тромбом.
Прояви патологічного стану залежать від кількості, розміру і локалізації уражених судин. Особливе значення в кожному конкретному випадку при інфаркті легкого має стан кровоносної і дихальної систем, а також механізми компенсації при обтурації кровоносної судини.
Найбільш важкий перебіг і прогноз для здоров’я і навіть життя пацієнта має тромбоемболія легеневої артерії або її гілок. При прояві ТЕЛА потрібна швидка медична допомога.
За поширеністю обтурація легеневої артерії займає III місце серед причин смерті і поступається тільки інсультам та ІХС. Тому ціна своєчасного і кваліфікованого лікування як при ТЕЛА, так і закупорках середніх і дрібних судин легень – сприятливий перебіг і прогноз захворювання.
Ознаки інфаркту легкого часто мають схожі симптоми з інфарктом міокарда або пневмонією, але мають високий ступінь наростання.
При появі яких симптомів можна запідозрити розвиток інфаркту легкого:
-
-
- різкий біль у боці і в області грудей, що підсилюється під час кашлю;
- сильна задишка без об’єктивних причин;
- кашель з виділенням слизу з кров’яними вкрапленнями;
- синюшний відтінок губ, пальців і носогубного трикутника;
- зниження артеріального тиску, ослаблення пульсу;
- холодний піт;
- підвищення температури тіла і озноб, які виникають після появи болів.
-
Загальний стан хворого без надання медичної допомоги поступово погіршується, і виявляється панічними атаками, посиленням нападів задухи і лихоманки. Але при цьому трапляються ситуації, коли інфаркт легкого протікає безсимптомно в зв’язку з малою локалізацією ураження.
Якщо при закупорці великої судини не надано своєчасну і професійну медичну допомогу, пацієнт може померти.
При закупорці середніх і дрібних легеневих судин можуть виникати ускладнення у вигляді:
-
-
- постінфарктної пневмонії в зв’язку з припиненням кровопостачання певної ділянки легкого і виникаючими застійними процесами з активним розмноженням інфекційних агентів в ураженій ділянці;
- абсцесу легкого – важка форма інфекційного процесу в ураженому відділі легкого;
- некрозу уражених тканин.
-
При появі ознак інфаркту легкого пацієнта необхідно госпіталізувати в спеціалізований стаціонар.
Прогноз при розвитку інфаркту легкого безпосередньо залежить від розміру ураженої судини, своєчасної діагностики ураження, швидкості розсмоктування утвореного тромбу і від того, як виконується інструкція лікаря пацієнтом.
Читати далі…
Інфаркт легені
Інфаркт легені – це порушення кровообігу на окремій ділянці легеневої паренхіми. Друга назва хвороби – легенева емболія. Вона виникає через закупорку сегментарних, часткових і більш дрібних легеневих артерій тромбом.
Згідно зі статистикою, інфаркт легені становить приблизно 10-25% від усіх випадків тромбоемболії легеневої артерії (ТЕЛА). Досить часто діагноз не встановлюється при житті пацієнта. Летальний результат від захворювання реєструється за різними джерелами у 5-30% хворих. Ризик смерті від легеневої емболії підвищується, якщо відсутнє грамотне лікування, є супутні фонові патології.
Слід зазначити, інфаркт правої легені зустрічається в два рази частіше, ніж лівого. Нижні частки органу уражаються в чотири рази частіше верхніх.
Інфаркт легені – класифікація захворювання
Залежно від того, наскільки сильно закритий просвіт легеневої артерії тромбоемболія, виділяють наступні види інфаркту легкого:
-
-
- Субмасивна тромбоемболія (діагностується закупорка на рівні сегментарних і пайових гілок).
- Масивна тромбоемболія (тромб перекриває основний стовбур або головні гілки легеневої артерії).
- Тромбоемболія дрібних легеневих артерій.
-
Також інфаркт легені може бути:
-
-
- первинним (невідомо, звідки відірвався тромб) та вторинним (крім легеневої емболії, у хворого є тромбофлебіт вен);
- великим (велика площа поразки) і обмеженим (перекриті тільки субсегментарні гілки легеневої артерії);
- ускладненим (сепсисом, кровохарканням, емпіємою плеври, абсцесом) і неускладненим.
-
Геморагічний інфаркт легкого
Тромбоемболія легеневої артерії нерідко призводить до ішемізації легеневої паренхіми. В результаті пошкоджена тканина легкого переповнюється кров’ю, яка надходить із зон з нормальною васкуляризацією. Розвивається геморагічний інфаркт легені.
На ділянці запалення створюються оптимальні умови для розвитку інфекції, що провокує виникнення симптомів інфаркт-пневмонії. Якщо гілка легеневої артерії перекривається інфікованим тромбом, відзначається деструкція паренхіми, формується абсцес легені.
Причини розвитку інфаркту легкого
-
-
- Найчастіше інфаркт легені розвивається у осіб, які страждають від захворювань серцево-судинної системи:
- При цьому тромби формуються у вушку правого передсердя і заносяться з потоком крові в артерії малого кола.
- Також причинами інфаркту легкого можуть стати:
-
- тромбофлебіт глибоких тазових вен;
- тромбоз вен ніг.
-
При цих двох захворюваннях небезпечними є флотуючі тромби, які закріплені в дистальному відділі венозного судини.
До інших причин легеневої емболії відносяться:
-
-
- перелом трубчастих кісток, через який хворий змушений довгий час дотримуватися постільного режиму;
- кесарів розтин, природні пологи;
- великі торакальні, абдомінальні та гінекологічні операції;
- геморроїдектомія.
-
Ризик виникнення інфаркту легкого високий у осіб старше 60 років, а також при:
-
-
- рецидивуючих венозних тромбозах;
- успадкованому обтяженні з ТЕЛА;
- прийомі гормональних контрацептивів;
- наявності пухлини підшлункової залози;
- ожирінні;
- легеневій гіпертензії.
-
Небезпечними фоновими патологіями вважаються:
-
-
- ДВС-синдром;
- серповидно-клітинна анемія;
- поліцитемія;
- гепарин тромбоцитопенія.
-
Ознаки інфаркту легкого
Перші симптоми інфаркту легкого проявляються через два-три дні після закупорки тромбом гілки легеневої артерії. Хворий відчуває раптовий біль у грудях, який посилюється при кашлі, глибокому диханні, під час нахилів тулуба. Дискомфорт в області грудної клітки пояснюється реактивним плевритом на некротизованій ділянці легені.
При реакції діафрагмальної плеври можливий «гострий живіт». У 30% хворих спостерігається кровохаркання або з’являються «іржаві» прожилки в мокроті. У 2-5% відкривається легенева кровотеча.
Також інфаркт легені може виявлятися:
У половини хворих розвивається геморагічний або серозний плеврит. Зрідка виникають церебральні розлади. Їх симптоми:
Якщо ви виявили у себе схожі симптоми, негайно зверніться до лікаря. Легше попередити хворобу, ніж боротися з наслідками.
Діагностика інфаркту легкого
Діагностикою легеневої емболії займаються лікарі пульмонологи та кардіологи. В ході фізикального дослідження виявляються:
-
-
- дрібні хрипи;
- ослаблення дихання;
- шум тертя плеври;
- систолічний шум;
- вкорочення перкуторного звуку;
- ритм галопу;
- розщеплення і акцент другого тону на аорті.
-
Під час обмацування живота лікар відзначає збільшення і болючість печінки.
Біохімія крові, загальний аналіз крові та аналіз газового складу крові при інфаркті легкого показують:
-
-
- помірний лейкоцитоз;
- артеріальну гіпоксемію;
- загальний білірубін при нормальних значеннях трансаміназ;
- підвищену активність лактатдегідрогенази.
-
Інфаркт легені на ЕКГ проявляється ознаками перевантаження правих серцевих відділів, неповною блокадою правої ніжки пучка Гіса. ЕхоКГ-маркери легеневої емболії можуть включати:
-
-
- гипокінезію і розширення правого шлуночка;
- підвищення тиску в артерії легкого;
- виявлення тромбу в правих відділах серця.
-
На УЗДГ вен нижніх кінцівок при інфаркті легкого діагностується тромбоз глибоких вен. На рентгені легень в бічній і прямій проекціях проглядаються:
-
-
- деформація і розширення кореня легені;
- зона зниження прозорості, що має вигляд клина;
- випіт в плевральній порожнині.
-
Ангіопульмонографія при легеневій емболії виявляє звуження просвіту легеневої артерії через внутрішньоартеріальні дефекти наповнення. Для підтвердження наявності ділянок зниження перфузії легень застосовується сцинтиграфія.
Інфаркт легені потрібно диференціювати з:
Лікування інфаркту легкого у дітей і дорослих передбачає використання:
-
-
- ненаркотичних або наркотичних анальгетиків для купірування больового синдрому;
- прямих (фраксипарин, гепарин) та непрямих коагулянтів для профілактики подальшого тромбоутворення (коагулянти протипоказані при кровотечах, виразковій хворобі дванадцятипалої кишки/шлунка, геморагічному діатезі, злоякісних пухлинах);
- фібринолітичної терапії урокіназою, стрептокінази або тканинним активатором плазміногену для розчинення наявних тромбів.
-
Якщо інфаркт легкого ускладнений артеріальною гіпертензією, внутрішньовенно вводяться вазопресори (‘Допамін’, ‘Норадреналін’), ‘Реополіглюкін’. При перших симптомах інфаркт-пневмонії призначаються антибіотики. Також пацієнти з легеневою емболією потребують інгаляціях киснем через спеціальний назальний катетер.
Якщо консервативне лікування не забезпечує поліпшення самопочуття, проводиться тромбоемболектомія з легеневої артерії – кава-фільтр встановлюється в систему нижньої порожнистої вени.
Інфаркт легені – прогноз і наслідки
При грамотному лікуванні інфаркт легкого не представляє великої загрози для життя людини. Але іноді він призводить до раптового летального результату.
Ризик ускладнень при легеневій емболії підвищується при частих рецидивах ТЕЛА, тяжкої серцевої недостатності та інших серйозних захворюваннях (набряк легенів, постінфарктна пневмонія, нагноїтельні процеси в легкому).
Профілактика інфаркту легкого
Профілактика інфаркту легкого проводиться з урахуванням причин, що спровокували розвиток хвороби. Щоб уникнути легеневої емболії, кардіологи та пульмонологи рекомендують:
-
-
- своєчасно лікувати тромбофлебіт;
- носити компресійний трикотаж при патологіях вен нижніх кінцівок;
- щодня робити лікувальну гімнастику;
- дотримуватися термінів використання внутрішньовенних катетерів при проведенні інфузійної терапії;
- дотримуватися рекомендацій лікаря після пройденого хірургічного лікування.
-


