Дієта при інсулінорезистентності, меню харчування
Детлеф Папі (Паппер, Пеппер) – німецький дієтолог, доктор медицини. У співавторстві з колегами він видав книгу «Струнке тіло без дієт: інсулін, як гормон стрункості», яка вважається бестселером у світі.
Доктор розробив не зовсім дієту – методику роздільного харчування, завдяки якій тіло починає спалювати зайві жирові відкладення уві сні. Вдячні читачки нахвалюють її у відгуках, називаючи «Інсулінова дієта».
Методика допомагає позбавитися від зайвої ваги і закріпити отриманий результат, але підходить не всім …

Принципи такої дієти
Доктор створив систему роздільного харчування, при якій худнучі контролюють рівень інсуліну в організмі.
Це не так складно, як здається. Наш організм виробляє цю речовину після вживання різних ласощів – чистих вуглеводів або вуглеводів з тваринними білками (а це картопля з м’ясом, макарони з сиром). Підвищення інсуліну заважає нашому тілу вночі боротися з жирами.
Тобто: харчуємося правильно, інсулін не скаче, тіло саме спалює калорії.
Справа в тому, що поки ми спимо, наш організм не тільки відпочиває. У тілі регулюється струм лімфи, кожна клітина очищається від токсинів і відновлюється. Для цього їй потрібна енергія. Якщо перед сном ми «завантажили» в тіло їжу, організм черпає сили, переварюючи її. Якщо немає – витрачає дбайливо запасені жирові відкладення.

Але, звичайно, не все так просто. Денний раціон повинен бути підібраний таким чином, щоб калорії, що надходять в організм у світлу половину дня, тіло не відкладало на ніч. Тому методика для схуднення рекомендує роздільне, триразове харчування: сніданок, обід і вечерю. Ніяких перекусів.
Головні правила
- Проміжок між їжею – 5 годин.
- Вночі та перед сном їсти не можна. Закінчуйте вечерю як мінімум за 3 години до сну.
- На вечерю вживайте страви з мінімальною кількістю вуглеводів.
- Під час кожного прийому їжі організм отримує максимум 20 г жиру.
- Прискорити схуднення допоможе легка фізична активність.
Харчуватися потрібно за схемою: на сніданок – вуглеводи, на обід – страви з комбінованих продуктів, на вечерю – білкова їжа.
Переваги цієї методики
Меню доступне і недороге.
Не потрібно рахувати калорійність кожної страви.
Якщо ви давно грішаєте любов’ю до некорисних страв і набрали зайву вагу (особливо в талії), у вас могла виробитися інсулінорезистентність. Про неї ніхто не знає, поки цей стан не перетворюється в цукровий діабет 2 типу. Але навіть якщо резистентність вже «засіла» в тілі, інсулінова дієта допоможе відстрочити розвиток діабету, а то й запобігти його появі.

Існує три типи дієт: експрес (при яких тіло втрачає, а потім швидко набирає назад воду), виснажливі (вони «зжирають» м’язи) і повільні, але грамотні (спалюють жирові відкладення). Інсулінове харчування відноситься до третього типу дієт. Схуднення тут повільне, яке не є небезпечним ні для сечостатевої системи, ні для зовнішнього стану шкіри (дерма не валиться). Результати – втрата трохи більше 2 кг за місяць.
Чи є у неї недоліки?
- Не підходить діабетикам. Меню на тиждень включає картоплю, макарони, кукурудзу, мюслі – все те, що їм заборонено.
- Оскільки меню розмаїте і ви можете вставати з-за столу ненасиченими, є ризик переїдання. Тарілку вибирайте обсягом трохи менше!
- Цим методом не можна швидко схуднути. Якщо потрібно терміново схуднути, щоб поміститися в червоне плаття для побачення або сексуально виглядати в купальнику у відпустці, варто вибрати іншу дієту.
Життєвий цикл при дієті
Ранок
Доктор Паппер не радить ліниво валятися в ліжку. Він рекомендує лягати спати до 23:00, висипатися в темряві, після чого вскочити з будильником – і відразу на пробіжку або велопрогулянку. А якщо зима і доріжки замело, зробіть гімнастику. Також добре себе зарекомендували заняття в басейні. А ось піднімати важкі гантелі не варто.

Оптимальний час для такої розминки: до 30 хвилин. Буде краще, якщо ви проведете її до сніданку. Біг, велосипед або гімнастика допоможе організму, який спалював калорії всю ніч, продовжити цей процес ще й вранці.
Сніданок
Хороша новина: можна дозволити собі смачненьке.
Варіанти сніданку на вибір:
- фруктовий салат (вибирайте плоди з високим вмістом вуглеводів);
- булочка з повидлом;
- вівсянка;
- мюслі з сухофруктами;
- тост з джемом, маслом, шоколадною пастою;
- чай або кава з цукром.
Такий сніданок «зарядить» тіло великою кількістю енергії. Її повинно вистачити на багато звершень, адже попереду навчання, робота і маса біганини.
Але! Робити бутерброд з сиром, м’ясом або ковбасою не можна. Йогурт або яйця теж залиште в холодильнику. Пам’ятайте про роздільне харчування – час для цих продуктів ще прийде.
Складаючи сніданок з урахуванням інсулінового індексу (після кожної страви кількість цієї речовини в організмі підскочить), порцію робіть достатньою, щоб почуття ситості вистачило до обіду.
Перекушування – найсуворіше табу! Єдине, чим дозволяється перебити голод – кава або чай (без цукру, звичайно). Навіть фруктовий сік заборонений.

Колінна біль піде, а суглоби стануть як в 18 років! Рецепт простий …
День
Днем теж не варто постійно сидіти на місці. Працюючи за комп’ютером, час від часу піднімайтеся і робіть розминку. Якщо маєте можливість, відмовтеся від ліфта на користь сходів.

Обід
Створюючи меню, одночасно використовуйте і вуглеводні, і білкові продукти. Порції можна робити не маленькі або поєднувати першу, другу страву і навіть десерт.
Приклад:
- риба або м’ясо + овочевий салат;
- овочевий суп (можливо, з грибами), крем-суп або борщ;
- плов;
- грибні страви;
- картопля;
- бобові;
- макаронні вироби;
- омлет, яєчня або інше яєчне блюдо;
- молочні продукти (в тому числі солодкі).
До цих страв можна дозволити собі будь-який напій, навіть фруктовий сік, пиво або вино (але в помірній кількості).
Головне завдання кожної зі згаданих страв – спровокувати викид інсуліну, який потрібен нашому організму. Ця реакція йде швидко, і в нашому випадку закінчиться ще до вечері (її тривалість – 2 години).
Вечір
Прийшовши з роботи, не варто відразу завалюватися на диван. Доктор Пеппер рекомендує зайнятися з гантелями або гумкою. Ця фаза – ідеальна для нарощування м’язів.

Якщо ж ви знаєте, що повернувшись додому, відразу почнете готувати вечерю і перевіряти уроки, хоча б вийдіть за одну зупинку раніше і пройдіться.
Вечеря
Вибирайте безвуглеводні продукти. Інсуліновий індекс вечері не можна не тільки підвищувати, але і підніматися вище позначки «мінімум».
Тому робіть упор на білки тваринного походження. Вони довго перетравлюються, тому перед сном вас не буде мучити почуття голоду. Крім того, від білків не буде скакати інсулін.
Можете дозволити собі:
- запечене (відварне, парове) м’ясо;
- рибні страви;
- салат з солодкого перцю, свіжих помідорів, огірків, салату, зелені;
- відварну (парову) брокколі;
- тушковану або свіжу білокачанну капусту;
- паровий омлет;
- сир;
- йогурт, кефір.
Заборонені продукти: буряк, морква, кукурудза, картопля, фрукти, соки, бобові, хліб.
Також можете приготувати собі заспокійливий трав’яний збір. А ось від чаю, кави або какао краще відмовитися. Ці напої містять кофеїн – він завадить тілу худнути уві сні.
Ніч
Ви повинні спати 7,5 – 8 годин. Кожну ніч. Тому лягати потрібно не пізніше 23:00.
Важливо! Якщо з незвички важко заснути, щовечора лягайте в один і той же час. Згодом мозок звикне до цього і навчиться «включати» сон вчасно.
Під час сну тіло спалює до 70% отриманих за день вуглеводів. Не всі! Тому так важливо отримати вуглеводну їжу тільки в першій половині дня – тіло до вечора встигне «вибігати» частину отриманих вуглеводів.
Висипайтеся! Якщо наше тіло не отримає потрібного відпочинку, організм компенсує це відкладеними про запас калоріями.
Висновки
- На інсуліновій дієті голодувати не доведеться, адже ви отримаєте повноцінні сніданок, обід і вечерю. Правда, відгуки говорять, що люди, які звикли до частих перекушувань, в перший час відчувають «ломку». Але коли звикають до такого харчування, перестають плакати, ще й порції зменшують.
- Не варто забувати про чисту воду. Між прийомами їжі, звичайно, дозволені і чай з кавою … Але краще віддати перевагу мінералці без газу. В сумі потрібно випивати 1,5 літра в день.
- Солодощі не заборонені, але – тільки в першій половині дня. Хоча, звичайно, якщо зайвої ваги багато, від солодкого краще відмовитися, а раціон складати з низькокалорійних продуктів.
- Це – не дієта на 5, 10, 20 днів, а стиль життя, якого варто дотримуватися місяцями.
- Кожен день займатися спортом незручно, особливо ввечері, з гантелями. Доктор Паппер каже, що можна зупинитися на 2 вправах на тиждень. Але займайтеся постійно, не откладаючи. А ранкові пробіжки варто проводити частіше – тричі на тиждень.

Детальніше про інсулін, нічному спалюванні жирів, а також продуктах, які не варто вживати у великих кількостях або на ніч, розповість дієтолог. Але вже не німецький, а український, з клініки корекції ваги. Доктор Ковальков дасть відповіді на популярні питання в цьому відео:
Харчування при інсулінорезистентності – особливості, список дозволених і заборонених продуктів, вибір меню
Порушення чутливості клітин-мішеней печінки, м’язів і жирової тканини до інсуліну, який необхідний для транспортування глюкози, називається інсулінорезистентністю.
У цих умовах потрібно більше інсуліну, що призводить до гіперінсулінемії. Надлишок цього гормону стає причиною постійного відчуття голоду і призводить до ожиріння.
Харчування при інсулінорезистентності допомагає запобігти розвитку ускладнень і цукрового діабету.
 Харчування при інсулінорезистентності
Харчування при інсулінорезистентності
Особливості харчування
Оскільки несприйнятливість до інсуліну часто пов’язана з ожирінням, метою дієтотерапії є зниження маси тіла пацієнта. Для корекції жирового і вуглеводного балансу в раціон вводяться продукти з низьким вмістом тваринних жирів і швидких вуглеводів. Харчування повинно містити всі необхідні елементи для повноцінної роботи організму. Основні принципи дієти:
- Вживати продукти в строго встановленій кількості відповідно до їх енергетичною цінністю.
- Дробний прийом їжі.
- Забезпечити достатню кількість білка.
- Тільки одна третина вживаних жирів може бути тваринного походження.
- Споживати велику кількість овочів, фруктів і грубоволокнистої їжі.
- Помірне зниження калорійності.
- Обмеження солі.
- Заміна солодких напоїв звичайною або мінеральною негазованою водою.
- Виключення смаженої їжі.
- Відмова від перекусів.
- Введення розвантажувальних днів.
- Дотримуватися «Принципу піраміди»: базис – основні продукти; наступний рівень – джерела вітамінів (фрукти, овочі), вершина піраміди – енергозначимі продукти в малих кількостях.
Важливо! Не можна різко вводити низькокалорійні дієти. Це може призвести до порушення серцевого ритму, остеопорозу, жовчнокам’яної хвороби. До того ж після тривалих «швидких» дієт людина знову набирає зайві кілограми.
До важливих правил дієтотерапії при інсулінорезистентності відносяться розрахунок калорійності та введення продуктів з малим глікемічним індексом (ГІ).
Визначення потреби енергії
Знаючи свої енерговитрати, можна на кожен день розрахувати меню і включати в нього продукти з відповідною калорійністю. Потреба енергії дорослої людини визначається його вагою і рухливістю. На 1 кг ваги потрібно ккал:
- в стані спокою – 20-25;
- при легких навантаженнях – 25-30;
- середня інтенсивність навантажень – 30-35;
- інтенсивні навантаження – 35-40.
Є простий спосіб підрахунку добової калорійності. Від нормальної маси тіла (зростання в см – 100) віднімають 10% від отриманого результату (для чоловіків) або 15% (для жінок).
Наприклад, чоловік має зріст 180 см і вагу 100 кг. Працює викладачем (легка фізична праця). Значить, його нормальна вага становить: (180-100) – 8 = 72 кг.
Отриману вагу множимо на потребу в ккал / кг і отримуємо: 72 * 30 = 2160 ккал.
 Прості і складні вуглеводи
Прості і складні вуглеводи
Здатність вуглеводів підвищувати цукор в крові в порівнянні з глюкозою (ГІ = 100) називається глікемічним індексом. Доведено, що харчування з низьким ГІ сприяє швидкій втраті ваги. До таких продуктів відносяться складні вуглеводи:
- хліб з висівками;
- макарони твердых сортів;
- овочі і фрукти, багаті клітковиною;
- бобові;
- зелень;
- нежирне м’ясо і риба;
- чорний шоколад;
- кисломолочні продукти.
Мед або цукор мають високий ГІ, тому їх виключають з раціону або вживають в дуже малих кількостях, відповідно до «Принципу піраміди».
Навантаження на організм
Небезпека резистентності до інсуліну полягає в тому, що патологія не виявляється тривалий час. Ознаки дають про себе знати тільки на стадії значних порушень систем і органів.
Висока концентрація глюкози, яка не може нормально засвоїтися, призводить до зміни стінок судин, атеросклерозу, підвищення артеріального тиску.
У жінок розвиваються ендокринні захворювання: полікістоз яєчників, гіперандрогенія, безпліддя.
Гіперинсулinemia викликає спазм судин, порушуючи роботу серця, патологічно впливаючи на систему згортання. В результаті у пацієнтів виникає ризик розвитку захворювань, пов’язаних з тромбозом (інсульт, інфаркт). Зниження чутливості до інсуліну веде до порушення толерантності до глюкози. Якщо вчасно не почати терапію, з’являються ознаки цукрового діабету.
Причини розвитку захворювання
До кінця механізм розвитку патології не вивчений. У деяких випадках підшлункова залоза виробляє гормон, який вже не може транспортувати глюкозу. До інших механізмів належить нечутливість рецепторів тканин-мішеней або порушення на клітинному рівні після з’єднання рецептора і гормону. Визначено причини та фактори ризику патології:
- генетична схильність;
- неправильне харчування: надмірна кількість жирів і простих вуглеводів;
- ожиріння;
- прийом гормональних препаратів (кортикостероїдів, тиреоїдних гормонів);
- артеріальна гіпертензія;
- гіподинамія;
- тривалі незбалансовані дієти, голодування;
- алкоголізм;
- захворювання щитовидної залози;
- стреси;
- вікові зміни гормонального фону у чоловіків.
Виділяють і фізіологічні причини резистентності. У жінок вона проявляється під час вагітності або в другу фазу менструального циклу. Спостерігається також у підлітків в пубертатний період, а також у нічний час.
Перелік дозволених продуктів
Правильний раціон при патології повинен складатися з продуктів, багатих на вітаміни, білки і складними вуглеводами. Джерелом таких вуглеводів є:
- пластівці зернових;
- горох, квасоля;
- зелені овочі: капуста, салат, перець, огірки, селера;
- картопля (дозволяють до 300 г);
- буряк;
- морква;
- редис;
- баклажани;
- кефір, йогурт, ряжанка;
- фрукти;
- гриби;
- цибуля, часник;
- гарбуз;
- вівсяні пластівці, необроблений рис;
- гречана каша.
 Дозволені продукти при інсулінорезистентності
Дозволені продукти при інсулінорезистентності
У меню обов’язково вводять білкові продукти. Обмежують при кетоацидозі, нирковій та печінковій недостатності. У список протеїнової їжі включають:
- нежирну рибу: минь, щука, тріска, камбала, судак, стерлядь;
- морепродукти: кальмари, креветки;
- нежирне м’ясо: курка, яловичина;
- субпродукти;
- сир;
- яйця;
- варена ковбаса;
- твердий сир;
- рослинний білок: бобові, горіхи.
Жирна їжа також має бути присутня. Однак перевагу треба віддавати рослинним жирам:
- оливкова, кунжутна, кукурудзяна олія;
- в невеликих кількостях вершкове масло.
Рекомендують в раціон включати водо- і жиророзчинні вітаміни. Для запобігання уражень очей, шкіри і її придатків, слизових шлунково-кишкового тракту рекомендують вживати вітамін А.
З метою поліпшення метаболізму і функції статевих залоз необхідно вживати вітамін Е.
Щоб підтримати нервову систему і забезпечити нормальний перебіг енергетичного метаболізму, включають в раціон продукти з вітамінами групи В, біотин, фолієву кислоту.
Пацієнтам треба стежити, щоб з їжею надходила достатня кількість необхідних мікроелементів, що беруть участь в обмінних процесах і підвищують сприйнятливість до інсуліну: магній, марганець, мідь, цинк, хром.
Пити можна чай або каву без додавання цукру
У зв’язку з тим, що у пацієнтів низьковуглеводний режим, виникає питання, з чим пити гарячі напої. Дієтологи не рекомендують додавати в напої цукор. Його можна замінити підсолоджувачами рослинного походження (фруктоза, гліциризин або стевія). Синтетичні цукрозамінники (ксиліт, сорбіт) можуть викликати побічні ефекти: нудота, металевий присмак у роті, здуття живота.
Незважаючи на те, що фруктоза повільно всмоктується, не варто вживати її більше 25 г на добу. Стевію можна використовувати для випічки і приготування інших гарячих страв. Гліциризин отримують з солодки, тому цей замінник цукру абсолютно нешкідливий. Можна додавати в напої мед, але не більше 1 чайної ложки на добу.
 Чай і кава з цукрозамінниками
Чай і кава з цукрозамінниками
Перелік заборонених продуктів
При порушенні чутливості до інсуліну не можна включати продукти, які підвищують апетит. До таких відносяться приправи, соуси, маринади, копченості, наваристі бульйони. Також виключають борошняні вироби з білої муки, солодощі та здобу.
Важливо! Категорично забороняють приймати алкогольні напої. Етиловий спирт сприяє підвищенню апетиту, токсично діє на підшлункову залозу і печінку.
До списку невирішених продуктів відносяться:
- смажені страви;
- чіпси, сухарики з приправами;
- газовані солодкі напої;
- макаронні вироби;
- свинка;
- сало;
- крупи: перлова, пшоно, манка;
- з фруктів: черешня, банан;
- фастфуд.
Такі продукти не підходять людям зі стійкістю до інсуліну. Якщо їх додавати в щоденне меню, є ризик розвитку більш серйозної проблеми.
 Список заборонених продуктів
Список заборонених продуктів
Вибір меню
Щоб була повноцінна дієта при інсулінорезистентності, меню повинно складатися з різних страв. Знизити калорійність допоможе складання спочатку пробної дієти на день.
Включають страви з м’яса або риби (не більше 250 г), кефір або несолодкий йогурт, овочі (близько 800 г), фрукти (300 г). Хліба грубого помелу можна до 150 г. Страви приправляють олією.
Можна 10 г вершкового додати в готову їжу. Вільної рідини повинно бути не менше 1,5 л.
Дієтичний стіл допомагає скласти лікар після обстеження пацієнта. Щоб людині не набридла одноманітна їжа, рекомендують складати меню на кожен день тижня, включаючи різні рецепти страв. При неефективності пробної дієти, проводять її корекцію зі зменшенням калорійності.
Симптоми патології
Перші ознаки пов’язані з надмірною кількістю надходить глюкози в нервові тканини. У людини з’являється слабкість, сонливість, дратівливість, порушення уваги. Так як глюкоза проникає в кришталик ока без участі цього гормону, виникає порушення зору (пелена перед очима).
Характерний симптом – не проходить відчуття голоду, тяга до всього солодкого, швидкий набір ваги. Жир в основному відкладається на талії та животі. З’являються проблеми з серцево-судинною системою: аритмія, гіпертонія. Типовим маркером патології є зміна шкіри на шиї і в пахвовій западині. Вона потовщується і стає шорсткою, темною.
Якщо з’явилися такі ознаки, необхідно терміново звертатися за кваліфікованою допомогою. Різні способи схуднення без з’ясування основної причини патології можуть завдати шкоди. Тільки комплексне лікування допоможе налагодити обмін речовин, а також зменшити інсулінову резистентність.
Інсулінорезистентність: дієта і лікування
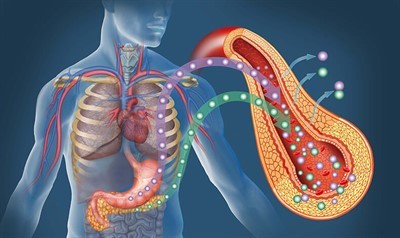
При цьому недугу важливим фактором є правильна дієта і виключення деяких продуктів харчування з раціону. Більш детально поговоримо про це на сторінках даної статті.
Що це таке?
Простими словами, при інсулінорезистентності гормональний інсулін не може працювати належним чином. Даний стан призводить до підвищеної концентрації інсуліну в плазмі крові. Це порушення метаболічного відповіді на ендогенний або екзогенний інсулін є однією з основних причин розвитку цукрового діабету 2-го типу.
Інсулінорезистентність є частиною метаболічного синдрому (синдром Х). Цей термін включає різні порушення, які підвищують ризик розвитку діабету 2-го типу.
Інсулінорезистентність супроводжується ожирінням, підвищеним рівнем цукру в крові (гіперглікемія), порушенням ліпідного обміну і високим кров’яним тиском (гіпертонія).
Інсулін має безліч завдань. Найбільш важливою є регулювання балансу цукру. Однак при інсулінорезистентності ця функція порушується: клітини більше не реагують на «команди» інсуліну.
В якості компенсації підшлункова залоза починає виробляти більше інсуліну. При нормальному рівні цукру в крові вміст інсуліну значно збільшується. Результатом всього цього може стати хронічна гіперглікемія і, отже, розвиток цукрового діабету 2-го типу.
Причини

Однак захворювання можуть сприяти спадкова схильність і згубні звички в способі життя, такі як:
- зайва вага;
- гіподинамія;
- незбалансована дієта з високим вмістом жирів.
- Переважно сидячий спосіб життя і пов’язана з ним фізична інертність є ще один фактор ризику розвитку резистентності до інсуліну.
- Часте вживання солодощів, газованих напоїв і продуктів з низьким вмістом поживних речовин в значній мірі збільшують ризики захворювання.
- Оскільки через неправильний режим харчування завжди спостерігається сильне зростання цукру в крові, підшлункова залоза повинна забезпечувати великий обсяг інсуліну.
- Якщо організм піддається впливу цих високих рівнів інсуліну протягом багатьох років, це неминуче призводить до розвитку інсулінорезистентності.
Лікування: спосіб життя і правильне харчування
 Перше, що потрібно зробити – почати рухатися. Було б ідеальним збільшити кількість часу руху до 45 хвилин в день – у вигляді щоденних, жвавих прогулянок.
Перше, що потрібно зробити – почати рухатися. Було б ідеальним збільшити кількість часу руху до 45 хвилин в день – у вигляді щоденних, жвавих прогулянок.
Ще один важливий крок – переключитися на збалансовану, корисну дієту.
Замість простих вуглеводів, таких як цукор і біле борошно, найкраще почати вживати тільки складні вуглеводи, як цільнозернові, фрукти і овочі, оскільки вони сприяють більш повільному і рівномірному підвищенню рівня цукру в крові. Крім того, вони містять багато поживних речовин і клітковини.
Обов’язково слід відмовитися від куріння і надмірного вживання алкоголю.
Уникайте простих вуглеводів, які призводять до підвищеного рівня цукру в крові, і особливо трансжирних кислот, що містяться в фаст-фудах і інших напівфабрикатах.
Дозволені продукти
Вживання в їжу продуктів з високим вмістом клітковини допомагає уповільнити травлення і зняти тиск з підшлункової залози.
Нижче представлений список дозволених продуктів.
Овочі
Овочі мають в своєму складі малу кількість калорій і високий вміст клітковини, що робить їх ідеальною їжею для людей, які намагаються впоратися зі своїм цукром. Найкориснішими овочами при інсулінорезистентності є помідори, шпинат, кольоровий перець, зелень і капуста, а також хрестоцвіті овочі, такі як брокколі, цвітна капуста і брюссельська капуста.
Фрукти
У більшості фруктів міститься велика кількість волокон, вітамінів і мінералів. Намагайтеся вживати такі фрукти, як яблука, банани, виноград, сливи і персики. Уникайте фруктових соків, так як вони піднімають рівень цукру в крові так само швидко, як і солодкі газовані напої.
Молочні продукти
Молочні продукти містять кальцій, який необхідний для сильних зубів і кісток. Вживайте молоко з низьким вмістом жиру. Якщо у вас непереносимість лактози, спробуйте альтернативні продукти, такі як рис, мигдаль або збагачене соєве молоко.
Цільні зерна
Багаті вітамінами, клітковиною і мінералами, цільнозернові продукти прекрасно підходять людям, що страждають інсулінорезистентністю. Деякі вважають, що для запобігання діабету слід уникати всіх видів вуглеводів, але здорові, цільні, необроблені джерела вуглеводів насправді є хорошим «паливом» для організму.
Оптимальна кількість поживних речовин у своєму складі мають пшеничне зерно, цілісний овес і вівсянка, кукурудза, а також коричневий рис.
Риба
Риба, яка містить омега-3 жирні кислоти, знижує ризик серцевих захворювань, що є важливим для людей з діабетом. До риби, багатої омега-3, відносяться:
- лосось;
- скумбрія;
- оселедець;
- сардина;
- форель.
Не слід вживати рибу, обсмажену на сковороді!
Які продукти не можна їсти при підвищеній інсулінорезистентності
Слід харчуватися натуральними продуктами і уникати напівфабрикатів.
Також важливо відмовитися від наступних продуктів:
- білий хліб;
- макаронні вироби;
- цукерки;
- сода.
Перераховані вище продукти дуже швидко перетравлюються і підвищують рівень цукру в крові.
Це, в свою чергу, підвищує навантаження на підшлункову залозу.
Меню на тиждень і на кожен день
Нижче наведено таблицю меню на кожен день з дозволеними і забороненими продуктами харчування.
| Найменування | Можна, можливо | Не можна |
| Хліб, крупи і гарніри, такі як макарони, картопля, рис |
|
|
| Фрукти |
|
|
| Овочі |
|
|
| Горіхи і насіння (близько 40 г на день) |
|
|
| Масло (близько 2 столових ложок на день) |
|
|
| Напої (близько 2 літрів на день) |
|
|
| Риба (1-2 рази на тиждень близько 200-250 г) |
|
|
| М’ясо та птиця (2-3 рази на тиждень близько 200-250 г) |
|
|
Солодощі: як лікувати дику тягу до солодкого?
Якщо ви твердо вирішили встати на стежку війни з гризучим почуттям голоду і хочете дати бій дикій тязі до солодкого, то ось що вам допоможе:
- М’ятна жувальна гумка. Сильний м’ятний смак нейтралізує бажання з’їсти щось солодке. До речі, чистка зубів м’ятною пастою дає той же ефект!
- Звичайна питна вода. Це може звучати безглуздо, але не поспішайте з висновками. Великий стакан води ненадовго полегшить почуття голоду.
- Прогулянка. Одним з головних чинників тяги до солодощів є стрес. Допомогти може півгодинна прогулянка у дворі свого будинку.
- Відволікайте себе. Пориви до солодкого зазвичай тривають протягом кількох хвилин. В цей час ви повинні постаратися відволіктися. Як варіант, зателефонуйте другу чи подрузі і поговоріть про щось інше.
- Складайте меню заздалегідь. Він повинен складатися переважно з горіхів, фруктів і овочів.
- Вживайте в їжу достатню кількість білка у вигляді пісного м’яса, риби та яєць. Білок засвоюється в організмі досить довго, тому вам буде хотітися менше солодкого.
Чому не виходить схуднути і звільнитися від харчової залежності розповідає лікар-дієтолог:
Харчування при інсулінорезистентності – основні правила зміни раціону
Дієта
При інсулінорезистентності і глюкозоінтолерантності, що провокують СПКЯ, необхідно дотримуватись дієти з низьким глікемічним індексом, щоб полегшити організму переробку глюкози, яку ми так чи інакше все одно вживаємо. Вуглеводи необхідні організму. Повне виключення вуглеводів із їжі може спровокувати кетоз і дисбактеріоз кишечника.
Купуючи продукти в магазині, ви завжди можете на упаковці проконтролювати вміст вуглеводів. Якщо навпроти слова «вуглеводи» стоїть показання більше 10 г, краще відмовитися від вживання продукту в їжу. Відмовтеся від молочних продуктів з низьким вмістом жиру. Чим більший відсоток жирності, тим краще для вас. Допоможіть своєму організму впоратися з хворобливою ситуацією!
Основний принцип
Дієти при ІР та ГІ:
Цукор, біле борошно і крохмаль – це отрута!
Отже, що нам можна? Продукти: риба, креветки, яйця, м’ясо, сало, сири, сир, гриби, будь-які олії, оцет, всі зелені овочі, будь-які види капусти, трави-приправи, желатин, йогурт від 3,5% жирності, вершки, артишоки, баклажани, авокадо, бамбук (свіжий і консервований), всі види листового салату і шпинату / щавлю, листовий цикорій, зелена і спаржева квасоля, консервований зелений горошок, помідори, часник, сочевиця, паростки люцерни, мангольд, соєві паростки, окра, оливки (зелені і чорні), паприка (болгарський перець), редиска, редька, ревінь без цукру, пророслі житні зерна, цибулю-шалот, топінамбур, кабачки, зелена груша, лохина, малина, бузина, червона смородина, кокос, лимон, мушмула, журавлина, нектарини (лисий персик), папайя, айва, обліпиха, кешью, нугат для діабетиків, арахіс, арахісове масло, лісовий горіх, гарбузове насіння, макадамія, мигдаль, фісташки, кедрові горіхи. Дуже корисний бразильський горіх (по 3 шт. на день, бажано натщесерце).
Страви: хрін з яблуками, томатний соус без цукру, соус-бешамель, майонез без цукру; супи: з авокадо, селери, зеленої груші, вуха, гаспачо; слойка з бринзою і шпинатом, голубці, заварне тісто без цукру, сир / йогурт з фруктами без цукру, сирий марципан, чорний шоколад з марципаном, гарбуз в оцті або маринаді, морквяний (буряковий) салат з оцтом (+ термічна обробка), квашена капуста, соєві продукти.
Напої: вода, чай / кава без цукру, мате, коньяк, кальвадос, джин, фруктова і звичайна горілка;
сік з квашеної капусти.
Рекомендується два тижні дотримуватись строгої дієти по зеленому списку, щоб заспокоїти підшлункову залозу, яка відповідає за основну вироблення інсуліну. Потім можна додати продукти з помаранчевого списку.
можна час від часу? Або список пустощів. Продукти: Ацерола (Барбадоська вишня), полуниця, ананас, зелені яблука, абрикоси, курага, ягоди, черімойя, мандарин, свіжий інжир, гранат, грейпфрут, гуава, диня, чорна і біла смородина, хурма, вишня, ківі, лічі, манго, шовковиця, сливи, апельсин, персик, родзинки, агрус, устриці, печінка, йогурт 0,3-1,5% жирності, кефір від 1,5% жирності, молоко (чим нижча жирність, тим гірше), молода картопля, біла квасоля, пророслі зерна і боби, кускус, каштани, горох, гарбуз, ріпчаста цибуля, кульбаба, кукурудза, морква, пальма, пастернак, портулак, буряк, ямс, чорний гіркий шоколад (від 75%), перзіпан, крокант з лісового горіха, фруктовий хліб, сірий хліб, хліб з цільного зерна, житній хліб (переважно з цільного зерна), макарони з твердих сортів пшениці. Страви: Каші: гречана, дикий рис, манка (твердий сорт), вівсянка, просо, яєчня з беконом і молодою картоплею, тефтелі (з рисом), паштети, пісний пиріг (дріжджове або листкове тісто), піца, сирне суфле, сирний пиріг, мюслі, млинці, борщ, гарбузовий суп, прозорий бульйон з рисом і овочами, кордон-блю, лазанья, еклери, молочне морозиво з фруктами, сир з варенням, кокосові макарони. Напої:
Компоти, какао
Пам’ятайте:
ріпчаста цибуля, буряк і морква обов’язково повинні піддаватися термічній обробці. Для салатів хоча б ошпарити.
Чого не можна при ІР та ГІ? Продукти: Білий хліб, лаваш, кукурудзяні пластівці (і борошно), ячмінь, ячмінний хліб, сухарі, крекери, рис (крім дикого), цукор, перловка, пшоно, картопля, крохмаль, чіпси, сухий порошок для пюре, банани, черешня, тапіока, всі консервовані фрукти і ягоди, кокосове молоко, кефір зі зниженою жирністю. Страви: варення, цукерки, карамель, льодяники, печиво, тістечка, халва, мед, пудинги, кетчуп, чатні, рибні палички, панірування котлет (з застосуванням хліба). Напої:
Соки, нектари, пиво, лікери, вина: солодкі, бургундське, шампанське, десертне, шеррі-бренді, кюрасао, кока-кола, глінтвейн, кава зі згущеним молоком.
У деяких випадках (із запущеною ІР) дієта обов’язково показана при медикам метформіном. Пам’ятайте, що нестримане вживання солодкого, мучного і крохмального може звести всі старання навіть високо дозованого метформіну до нуля.
Дієта при інсулінорезистентності: меню для схуднення і лікування, особливості лікувального харчування
- Інсулінорезистентність – це несприйнятливість клітин організму до вироблюваної глюкози підшлунковою залозою.
- В результаті цього відбувається підвищення цукру в крові, підшлункова працює на знос, і у хворого з часом діагностують абдомінальне ожиріння.
- Важливе місце при лікуванні захворювання відведено дієті, яка значно поліпшує самопочуття пацієнта.
- З нашої статті ви дізнаєтеся основні принципи дієти при інсулінорезистентності, особливо лікувального харчування для схуднення, зразкове меню на кожен день.
до змісту ↑
- Якщо у людини інсулінорезистентність, дотримуватися дієтичного харчування необхідно все життя.
- Це дозволить уникнути таких негативних наслідків:
- інсульту;
- інфаркту;
- атеросклерозу;
- серцево-судинних захворювань;
- гіперглікемії.
Хворому необхідні страви, які нормалізують рівень цукру в крові. Лікарські препарати можуть тимчасово нормалізувати ситуацію і прибрати симптоми хвороби.
Підшлункова залоза все одно буде працювати на межі можливостей, збільшуючи концентрацію цукру в крові. Тому велике значення відведено їжі, яку вживає хворий.
до змісту ↑
При захворюванні їжу готують наступним чином:
- її варять;
- запікають;
- готують на пару;
- використовують мультиварку;
- готують на грилі;
- готують в мікрохвильовці.
Хворим з інсулінорезистентністю показано дробове харчування. Протягом доби необхідно вживати їжу невеликими порціями до 5-6 разів на добу.
Це дозволить не переїдати, якісно засвоювати їжу і виключить появу почуття голоду протягом дня. Важливо підбирати легку і дієтичну їжу. Калорійність порцій на добу не повинна перевищувати 1800 ккал.
На початку схуднення акцент роблять на овочах, курці, кролика, поступово вводячи в раціон більше калорійні страви.
до змісту ↑
Цей вид голодування включає продукти з низьким вмістом вуглеводів. Важливо вживати банани, молоко, фрукти, томати, сушки, висівки і всі продукти, до складу яких входять вуглеводи. Білка і жиру в продуктах повинно бути не більше 70%.
Одна порція повинна становити не більше 150 г. Виключають маринади і соління, виключити перекушування. Під час голодування рекомендується вживати до 2 літрів води.
до змісту ↑
Для схуднення і лікування
Хворим з ожирінням при резистентності до інсуліну категорично заборонено голодувати. Важливо підібрати таку дієту, яка дозволить якісно функціонувати всьому організму і відновити порушений метаболізм.
Їжа повинна бути легкою і дієтичної. У раціон включають фрукти, овочі, житній хліб, дієтичне м’ясо, сири і кисломолочні продукти.
Одна порція не повинна перевищувати 500 ккал. Харчуються мінімум 3 рази на добу. Перекушування виключаються. Заборонено в великій кількості вживати сіль.
Її обмежують до 10 мг в день. Замість води можна використовувати відвари лікарських трав: шипшини, ромашки, календули.
до змісту ↑
Вплив на організм
Серйозне порушення в організмі – несприйнятливість клітин до інсуліну.
Тому в харчуванні важливо виключити назавжди деякі види продуктів. Особливо це стосується всіх кондитерських виробів і цукру.
Дотримання дієти вирішує такі проблеми:
- відновити обмінні процеси в організмі;
- позбавитися від зайвої ваги;
- запобігти появі цукрового діабету;
- поліпшити самопочуття.
Під час дієти не варто відмовлятися від фізичних навантажень. Дотримуючись всіх рекомендацій, в добу можна схуднути на 300-700 г. Якщо худнути на протязі 3 днів, можна прибрати до 3-5 кг зайвої ваги.
до змісту ↑
Цей спосіб схуднення має наступні плюси:
- Всі продукти – доступні і дешеві.
- Готувати страви легко.
- Позитивний ефект від схуднення.
- Під час голодування організм отримує всі необхідні поживні елементи.
- Різноманітний раціон.
- Відсутнє почуття голоду.
- Дієта має наступні мінуси:
- Заборонено додавати в страви сіль.
- Необхідно відмовитися від цукру.
- Не можна худнути при загостренні шлунково-кишкових захворювань.
- Голодування не проводиться:
- при простудних захворюваннях;
- при загостренні виразки або гастриту;
- вагітними жінками;
- жінками, які годують груддю.
до змісту ↑
Калорійність порцій на добу повинна бути від 1500 до 1800 ккал. Проводячи такий розвантажувальний день раз на тиждень.
- Снідають кашею вівсяної, 100 г сиру і 100 г ягід.
- На другий сніданок можна з’їсти 2 апельсина або грейпфрут.
- На обід приготувати курячий бульйон з локшиною, овочевий салат із зеленню, заправлений оливковою олією, 200 г гречаної каші.
- На полуденок з’їсти кілька яблук.
- Вечеряють запеченою рибою з овочами.
Під час схуднення необхідно випивати до 2 літрів рідини. Чоловікам можна збільшити порцію м’яса (бажано дієтичного червоного).
Краще їсти баранину, кролика або телятину. Жінкам варто більше їсти овочів, які можна варити або запікати.
Якщо є бажання голодувати довше, можна самостійно скласти меню з дозволених продуктів.
до змісту ↑
У раціон рекомендується включити такі продукти:
- всі види морепродуктів;
- овочі;
- зелені фрукти;
- кисломолочні продукти;
- цільне молоко;
- яйця;
- горіхи;
- рослинна олія;
- квасоля, капусту, зелень;
- рибу;
- пісне м’ясо;
- овочеві супи;
- гриби;
- ягоди;
- оливки.
- У список заборонених входять наступні продукти:
- вироби з пшеничного борошна;
- бобові;
- картопля;
- молоко;
- цукор, солодощі;
- напівфабрикати;
- копченості;
- соуси;
- соління, маринади;
- консерви;
- алкоголь;
- кондитерські вироби.
На час дієти слід дотримуватися наступних рекомендацій:
- Вживати продукти з низьким вмістом жирів і вуглеводів.
- Рекомендується відмовитися від вершкового масла.
- Найчастіше вживати рибу і морепродукти.
- Щодня їсти яблука, абрикоси або грейпфрути.
- Всю їжу вживати невеликими порціями.
- Не переїдати.
- Строго дотримуватися режиму приготування страв.
- Їсти до 5 разів на добу.
- Заборонено смажити їжу.
Лікарі людям з резистентністю до інсуліну рекомендують дотримуватися дієти все життя. Якщо це неможливо, необхідно проводити розвантажувальні дні раз на 1-2 тижні.
Тривалість такого харчування залежить від самопочуття хворого. Якщо під час схуднення немає почуття голоду, слабкості, втоми або запаморочення, можна дотримуватися тривалий час запропонованого меню.
Важливо правильно припиняти голодування. До кінця схуднення поступово вводять більш калорійні продукти: м’ясо, рибу. Їх порції можна збільшувати. У раціон вводять салати і каші, приготовані на воді.
Через 1-2 тижні в їжу можна додавати рослинне масло і каші з молоком. Сіль необхідно використовувати в мінімальних кількостях. Цукор заборонено вживати.
Заборонено замість води пити газовані напої. Алкоголь після дієти можна вживати в невеликій кількості і рідко. Стежити, щоб у ньому не утримувався цукор.
Ефект від схуднення буде тривалим, якщо виключити після схуднення шкідливі продукти, ввести фізичні навантаження, здійснювати щоденні піші прогулянки. Незважаючи на закінчення періоду схуднення, важливо дотримуватися колишній питний режим.
Люди з резистентністю до інсуліну повинні строго стежити за своїм раціоном.


