Поддувка легких при туберкульозі – застосування коллапсотерапіі
При наявності певного ряду показань пацієнту з деструктивним туберкульозом призначають поддуваніе легких. Ця процедура позитивно позначається на загальному стані хворого і легких.
Суть поддуванія легких
Проведення операції направлено на зниження напруги в ураженому органі. У плевральну порожнину вводиться газ, який за своїм складом схожий зі звичайним повітрям. При цьому легке опадає, даючи таким чином деякий спокій ураженій області. Кровотік посилюється, що благотворно впливає на загоєння і відновлення тканин.
Цей спосіб терапії відомий вже довгі десятиліття і останнім часом його застосовують все рідше, зважаючи на високу стійкість збудника. Однак, за відсутності у пацієнта протипоказань до даної методики лікування поддуваніе все ж проводять в умовах диспансерів.
Показання до проведення
Щоб випробувати на собі цей метод лікування, пацієнту доведеться пройти ряд обстежень. Лікарі враховують безліч показників, вік пацієнта, характер захворювання, його поширеність і стадію, а також уважно вивчають історію хвороби.
Показаннями до процедури вважаються:
- відсутність очікуваного результату від консервативного лікування і висока стійкість мікобактерій до застосовуваних медикаментів;
- алергічні реакції пацієнта на застосовувані в терапії препарати;
- погане самопочуття пацієнта.
Показанням для операції може стати вагітність. Пов’язано це з неможливістю проведення повноцінного лікування хіміотерапією під час виношування малюка. Аналогічна ситуація складається і при захворюванні пацієнта на цукровий діабет.
Штучний пневмоторакс призначається для порятунку життя людини, хворого на туберкульоз, якщо у нього трапляються неодноразові і масивні кровотечі в легенях. Також метод використовується в терапії хворих з ускладненими формами патології.
Протипоказання
Подібний вид терапії не проводиться людям в літньому віці, а також маленьким дітям. В інших випадках лікарі контролюють стан хворого і визначають наявність у нього супутніх хвороб.
Протипоказанням для проведення поддуванія легких може стати:
- легенева недостатність в гострій формі;
- хронічна обструктивна патологія легень;
- хронічні порушення нормальної роботи системи дихання;
- захворювання, пов’язані з психічним станом пацієнта;
- порушення роботи серцевого м’яза і судинної системи.
Ці захворювання є абсолютними протипоказаннями для операції. Але є також і ряд станів, пов’язаних з розвитком туберкульозу та його формами, які можуть стати вирішальним фактором у питанні проведення коллапсотерапіі при:
- зрощуванні легеневої і плевральної тканин великими областями;
- фіброзних і цирротичних процесах, які сприяють втрати легкими природного еластичності;
- великому скупченні у пацієнта не виявлено каверн з щільними стінками.
У цих випадках застосування даної методики буде не тільки неефективно, але й може спричинити за собою негативні наслідки.
Підготовка до процедури
Щоб отримати від коллапсотерапії очікуваний ефект і виключити розвиток ускладнень, необхідно провести правильну підготовку до операції. Для цього хворому наказують проходження повного клінічного огляду.
В рамках дослідження пацієнт проходить процедуру променевої діагностики, рентгенологічні обстеження, здає необхідні аналізи, електрокардіограму і ФЗД.
При відсутності у лікарів питань станом хворого, він отримує допуск до проведення серії процедур.
Порядок проведення
Оперативна апаратура створена на основі принципу роботи сполучених посудин. До її складу входять дві капсули циліндричної форми (газометри), манометр і система, що з’єднує плевру з технікою. Вміст першого циліндра виштовхує газ з другого, направляючи його потік прямо в порожнину.
Головною складовою апарату, яка дозволяє лікарю стежити за накладенням голки і тиском повітря, є манометр. З його допомогою доктор здійснює контроль за тиском на всіх етапах процесу.
Перед початком операції людини укладають на кушетку на бік, який протилежний ураженому органу. Область проколу знезаражують антисептиком або спиртом.
Вводячи голку, лікар не перестає стежити за показаннями манометра, який допомагає визначити правильне місце розташування.
У разі, коли стрілка вимірювача коливається рівно, синхронізуючись з диханням пацієнта, голка введена в потрібну порожнину. Потім доктор починає подавати газ маленькими порціями.
Лікарі проводять процедуру не рідше ніж 2-3 разів на тиждень. Під постійним контролем рентгенолога міхур досягає розмірів, коли здатний притиснути легке на третину. Після цього кількість процедур знижують і роблять їх приблизно раз в 5-7 днів. Терапевтичний ефект від поддуваніе оцінюється протягом пари місяців.
Ускладнення
Розвиток негативних наслідків як після проведення процедури, так і в момент операції, далеко не рідкість. Тому відповідно до наказів МОЗ, в будь-якому туберкульозному диспансері повинен бути комплект для надання допомоги при ускладненнях коллапсотерапії.

До негативних наслідків в момент накладення відносять:
- травму органу;
- повітряну судинну емболію;
- розростання емфіземи в підшкірному просторі або клітковині середостіння.
Травмування цілісності тканин легкого – це поширена проблема, яка загрожує небезпечними наслідками. Головний симптом ушкодження – у хворого починається кровохаркання.
Емфізема також розвивається через зсув або неправильного введення голки. Не потрапивши до порожнини плеври, повітря закачується під шкіру або в судини.
Людина в цьому випадку втрачає свідомість, може статися зупинка дихання і смерть хворого.
До негативних наслідків, які відбуваються в процесі поддуванія, відносять:
- ателектаз;
- пневмоплеврит;
- розвиток ригидного легені.
Наявність надлишкового об’єму газу або потрапляння інфекції загрожує розвитком пневмоплевриту. В цьому випадку з порожнини виводиться весь ексудат, і закачуються антибактеріальні препарати безпосередньо в порожнину плеври.
Відгуки пацієнтів про процедуру коллапсотерапії говорять про те, що це дієвий спосіб боротьби з туберкульозом. Процедура дозволяє істотно збільшити шанси хворого на одужання і поліпшити його стан. Для досягнення стійкого терапевтичного ефекту поддуванія проводять на протязі не менше півроку. У деяких випадках необхідно збільшення тривалості курсу до 1 року.
Поддуваніе легких при туберкульозі: опис процедури
Коллапсотерапія як метод лікування туберкульозу відома давно і застосовувалася ще в ті часи, коли не були синтезовані речовини для придушення активності мікобактерій.
Поддуваніе легких при туберкульозі вважалося тоді одним з найефективніших методів лікування.
Коллапсотерапія застосовується при масивних легеневих кровотечах, а також, якщо не спостерігається позитивної динаміки захворювання при лікуванні протитуберкульозними препаратами. Метод також називають штучним пневмотораксом.
Останнім часом все частіше фіксуються випадки, коли застосування протитуберкульозної хіміотерапії неефективне через високу стійкість збудника. Іноді за показаннями коллапсотерапія залишається єдиним способом лікування.
У деяких випадках до цього методу вдаються при підготовці пацієнта до оперативного втручання.
На сьогоднішній день коллапсотерапія, як і сто років тому, – найдешевший, доступний і відносно простий метод допомоги пацієнтам туберкульозного диспансеру.
Суть коллапсотерапії в тому, що в порожнину плеври вводиться газ, за складом схожий з повітрям, при цьому легке опадає.
Обґрунтовується позитивна динаміка патологічного процесу при формуванні штучного пневмотораксу тим, що напруга еластичної тканини легені зменшується, при цьому уражену ділянку отримує порівняльний спокій.
Також змінюються лімфо і кровообіг, це створює сприятливі умови для прискорення відновлювальних процесів.
Показання до проведення
Штучний пневмоторакс призначається виключно за індивідуальними показаннями. При цьому враховується форма захворювання, стадія, поширеність і характер туберкульозного процесу, ступінь ураження тканин, а також вік, стан пацієнта, наявність у нього супутніх патологій.
Показаннями до проведення коллапсотерапії є:
- неефективність консервативного лікування, висока резистентність мікобактерій до протитуберкульозних препаратів;
- алергія пацієнта на протитуберкульозні ліки;
- загальний незадовільний стан хворого або діагностовані у нього захворювання, що перешкоджають проведенню повноцінної хіміотерапії.
- Також коллапсотерапія при туберкульозі легень може бути призначена пацієнтові після проведення курсу консервативної терапії, якщо у нього спостерігається складний перебіг кавернозної або осередкової форми захворювання з інфільтратами та незакритими кавернами в стадії розпаду.
- Застосування коллапсотерапії вважається доцільним при вагітності, цукровому діабеті та інших станах, коли пацієнтові не показано інтенсивна хіміотерапія.
- При масивних і неодноразових відкритих легеневих кровотечах штучний пневмоторакс проводять в терміновому порядку для порятунку життя пацієнта.
Протипоказання
Для проведення штучного пневмотораксу існує кілька обмежень.
Коллапсотерапію не проводять дуже літнім людям і маленьким дітям.
Також не можна проводити процедуру при:
- гострої легеневій недостатності;
- хронічній обструктивній хворобі легень;
- хронічних патологіях дихальних шляхів;
- гострій серцевій недостатності;
- важких ураженнях серцево-судинної системи;
- серйозних неврологічних і психічних патологіях.
Крім загальних абсолютних протипоказань до проведення процедури можуть накладатися обмеження в самому ході туберкульозу.
Неефективність проведення коллапсотерапії:
- Коли у пацієнта виявлені значні області зрощення легеневої і плевральної тканин.
- При втраті легким належної еластичності в результаті фіброзних або цирротичних процесів.
- При великому дисемінованому туберкульозному процесі, казеозно-фіброзній, ексудативній, цирротичній формі захворювання, а також при емпіємі, туберкуломі і туберкульозі в бронхіальному дереві. Якщо у пацієнта виявлено великі каверни, каверни з щільними, покритими грубою сполучною тканиною стінками, непрорвавшісь каверни в базальних сегментах легень, коллапсотерапія не буде ефективною і навіть може мати плачевні наслідки.
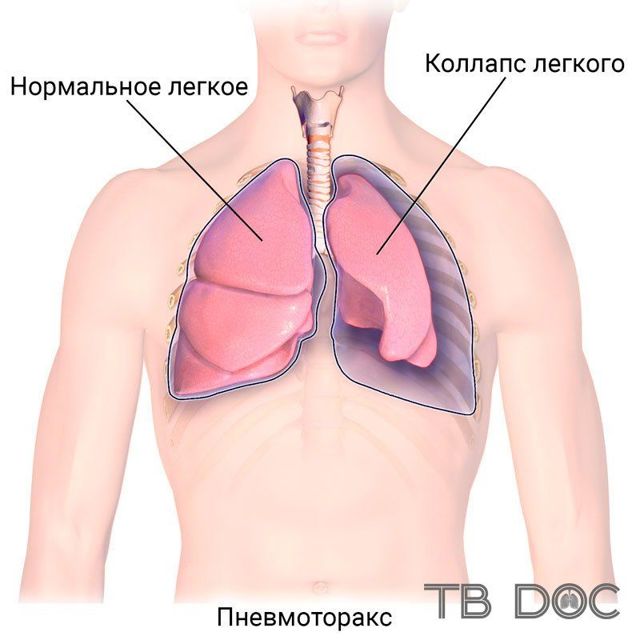
Проведення
Робота більшості сучасних апаратів для проведення штучного пневмотораксу заснована на використанні принципу сполучених посудин.
Апарат складається з двох газометрів циліндричної форми, на яких є ризики для визначення обсягу повітря, манометра і системи з’єднання апарату з плевральною порожниною пацієнта.
Коли рідина з першого газометра переміщається в інший, вона виштовхує з другого повітря, яке потрапляє в плевральну порожнину пацієнта.
Найважливіша для лікаря, який здійснює процедуру, частина апарату – це манометр. За допомогою цього приладу він визначає, де знаходиться голка, а також контролює рівень тиску до проведення процедури, під час неї і після.
Процес поддування легень при туберкульозі здійснюється в кілька етапів:
- Спочатку утворюється повітряний міхур в порожнині плеври. До потрібного розміру його доводять, піддуваючи повітря.
- Протягом деякого часу підтримують необхідний розмір міхура, періодично вдихаючи додаткові обсяги повітря.
- Потім процес припиняють, перестаючи вводити повітря, міхур поступово зменшується і зникає.
Підготовка
- Для проведення коллапсотерапії пацієнт лягає на бік, протилежний стороні ураженої легені.
- Живіт в області майбутнього проколу знезаражують антисептиком. Прокол робиться в області середніх ребер, в 4-6 міжребер’ї по якійсь із пахвових ліній.
- За допомогою манометра визначають положення голки. Якщо вона в потрібному місці, стрілка манометра коливається синхронно з диханням.
- Тільки коли лікар переконається, що голка в плевральній порожнині, починають введення повітря невеликими порціями.
Коли формується штучний пневмоторакс, поддування проводяться через 2-3 дні. Під контролем рентгена повітряний міхур доводять до таких розмірів, щоб він притискав легке приблизно на третину.
Після досягнення потрібного розміру міхура частота поддування знижується, інтервал збільшують до 5-7 днів.
Сформований штучний пневмоторакс контролюють за допомогою рентгенографії і оцінюють терапевтичний ефект від одного до двох місяців.
Ускладнення
Ускладнення можуть виникнути як при накладенні штучного пневмотораксу, так і під час проведення маніпуляції. За стандартом Міністерства охорони здоров’я, в кожному профільному медичному закладі, в якому надають допомогу туберкульозним хворим, повинен бути в наявності комплект для надання допомоги при ускладненнях коллапсотерапії.
До ускладнень накладення штучного пневмотораксу відносяться:
- травмування легкого;
- повітряна судинна емболія;
- розвиток емфіземи під шкірою або в клітковині середостіння.
Прокол легеневої тканини трапляється досить часто. Така травма небезпечна розвитком клапанного пневмотораксу, у пацієнта може початися кровохаркання. У деяких випадках може знадобитися установка дренажу.
Розвиток емфіземи можливе у випадках, коли голка зміщується, і повітря виявляється не в порожнині плеври. Якщо голка потрапляє в посудину, це загрожує розвитком емболії. Пацієнту потрібно реанімація, найчастіше настає втрата свідомості і зупинка дихання.
У випадках, коли значний обсяг повітря потрапляє в крупні судини, опиняючись у великому колі, можлива смерть пацієнта.
До ускладнень, які виникають при формуванні та збереженні штучного пневмотораксу, відносяться розвиток:
- пневмоплевриту;
- ателектазу;
- ригідного легкого.
Якщо в плевральну порожнину вводиться надлишковий обсяг повітря або занесена інфекція, може розвинутися важке ураження плеври – пневмоплеврит.
У цих випадках необхідно видалення ексудату з плевральної порожнини, введення антибактеріальних препаратів в порожнину за допомогою ендоскопа. Частоту поддування знижують.
Якщо патологія зберігається тривалий час, починається формування емпієми, спайок і рубців, пневмоторакс ліквідують.
У деяких випадках при довгостроково збереженому штучному пневмотораксі розвивається ущільнення легеневих і плевральних тканин, заміщення їх сполучною тканиною, внаслідок чого вони втрачають пружність і легко не розправляються. У таких випадках вдаються до скорочення частоти і обсягів введення повітря. При розвитку ателектазу надходять так само.
Тривалість збереження штучного пневмотораксу залежить від багатьох показників. Найчастіше період проведення не перевищує півроку. У ряді випадків для досягнення необхідного ефекту поддування потрібно проводити більше року.
Пневмоторакс штучний
Пневмоторакс штучний – це метод лікування хворих на туберкульоз легень, що полягає у введенні повітря в плевральну порожнину і передбачає створення повітряного прошарку (газового міхура) між листками плеври на тривалий період часу.
В результаті штучного пневмотораксу зменшується еластичне напруження легеневої тканини, змінюється лімфо- і кровообіг в легкому, створюються сприятливі умови для загоєння туберкульозу, зокрема відбувається спадання каверн.
Штучний пневмоторакс застосовують при інфільтративному і осередковому туберкульозі легень в фазі розпаду, кавернозному туберкульозі легень, а також у разі відсутності ефекту після проведеної протягом 4-6 місяців антибактеріальної терапії. Іноді штучний пневмоторакс використовують також при наданні невідкладної допомоги з метою зупинки легеневої кровотечі.
Введення повітря в порожнину плеври (поддування) здійснюють спеціальними апаратами, в яких використовують принцип сполучених посудин. Апарат складається з двох прозорих градуювальних балонів. Манометр представлений U-подібною трубкою, заповненою підфарбованою водою (для контрастності). За характером коливання рідини в манометрі судять про знаходження голки в плевральній порожнині.
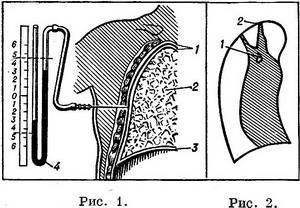 Мал. 1. Накладення штучного пневмотораксу (схема). Кінець голки знаходиться в порожнині плеври. Манометр показує негативний тиск в плевральній порожнині: 1 – плевра; 2 – легке; 3 – діафрагма; 4 – манометр. Мал. 2. Правобічний штучний пневмоторакс. Спадання каверни (1) перешкоджають плевральні спайки (2).
Мал. 1. Накладення штучного пневмотораксу (схема). Кінець голки знаходиться в порожнині плеври. Манометр показує негативний тиск в плевральній порожнині: 1 – плевра; 2 – легке; 3 – діафрагма; 4 – манометр. Мал. 2. Правобічний штучний пневмоторакс. Спадання каверни (1) перешкоджають плевральні спайки (2).
Для пневмотораксного кабінету відводиться світле, тепле приміщення. У кабінеті знаходиться операційний стіл або жорстка кушетка. Введення повітря в плевру проводиться в положенні хворого лежачи на здоровому боці.
Під голову хворого кладуть плоску подушку, під бік валик; рука з хворої сторони укладається на голову, що разом з валиком забезпечує максимальне розширення міжреберних проміжків.
В аптечному шафі кабінету зберігаються шприц з голками, стерильний матеріал, ампули з кофеїном, кордіаміном, промедолом, 1% розчином новокаїну, 2% розчином хлоралгідрату.
Для проколу застосовуються голки калібру 2 або 3, краще платинові, стерилізують прокаливанием. Пневмотораксний апарат стерилізується не рідше одного разу на місяць, про що робиться запис у паспорті.
Металеві і скляні частини апарату (крани, канюлі), гумові трубки стерилізуються кип’ятінням або в автоклаві. Чистота вдиху забезпечується ватяними фільтрами, які змінюються кожні 15 днів. Знімний фільтр перед голкою міняється щодня.
Перед проколом шкіру хворого обробляють спиртом або йодом. При первинному накладенні штучного пневмотораксу вводять 200-300 мл повітря. Після введення в плевральну порожнину кожних 50-100 мл повітря тиск контролюють манометром. Після вилучення голки місце проколу обробляють йодом.
У перший день поддування хворий знаходиться на постільному режимі і вимагає спостереження персоналу. Ефект первинного накладення контролюють рентгенологічно. У міру формування газового міхура режим хворого розширюється.
Основна частина курсу зазвичай проводиться амбулаторно при частоті поддування 1 раз в 7-10 днів. Тривалість лікування штучним пневмотораксом становить 1,5 року. Припинення пневмотораксу рекомендується проводити в умовах стаціонару або санаторію.
Іноді не вдається створити ефективний пневмоторакс через наявність плевральних спайок. Ліквідувати спайки не завжди можна навіть методом внутриплеврального їх руйнування (пережигання спайок термокаутером). У цих випадках припиняють штучний пневмоторакс і застосовують інші методи хірургічного лікування туберкульозу.
Пневмоторакс штучний – один з методів коллапсотерапії, що полягає у введенні повітря в плевральну порожнину. Застосовується при лікуванні туберкульозу легень (переважно при свіжих деструктивних формах).
Клінічний штучний пневмоторакс запропонований Форланіні (С. Forlanini).
Незважаючи на успішне застосування антибактеріальної хіміотерапії, штучний пневмоторакс все ж залишається на озброєнні клініки, хоча свідчення для лікування змінилися. Застосовують як односторонній, так і двосторонній штучний пневмоторакс.
Після штучного утворення внутриплеврального повітряного міхура зі збереженням негативного тиску в плевральній порожнині відбувається поступове спадання легень внаслідок вибіркової еластичності та скоротливості, властивої легким.
Перш за все спадаються уражені ділянки легкого; здорові сегменти, які зберегли еластичність, залишаються в умовах негативного внутрішньоплеврального тиску порівняно розправленими і повітряними. Однак легке піддається відносній іммобілізації, зменшуються респіраторні об’ємні коливання легкого.
Орган потрапляє в умови відносного функціонального спокою. Виборчий спад легкого супроводжує лімфостаз. Внаслідок цього обмежується розсіювання мікобактерій туберкульозу і стимулюється розвиток сполучної тканини. Таким чином, посилюються репаративні процеси, і в ділянках ураження ексудативні зміни розсмоктуються і поступаються місцем фіброзним.
При цьому спостерігається поступове спадання і загоєння каверн. Виникають рубцеві зміни як в осередках ураження, так і в колабірованих перифокальною зоні.
У доантибактеріальний період досягнення повного клінічного ефекту лікувального штучного пневмотораксу вимагало 2-3 років і більше. В даний час, коли лікування штучним пневмотораксом поєднується з хіміотерапією, цей термін скоротився до 1,5-2 років. Крім того, ускладнення штучного пневмотораксу пневмоплеврит зустрічаються рідше.
Методика і техніка. Апарат для штучного пневмотораксу складається з двох сполучених і переміщуваних один по відношенню до іншого судин, один з яких наповнений повітрям для введення в плевральну щілину. Газ вводять через платинову голку під контролем водяного манометра, включеного в конструкцію апарату.
Первинне накладення штучного пневмотораксу проводять в умовах, відповідних операційній обстановці. Хворого укладають на здоровий бік і вибирають операційне поле з урахуванням локалізації ураження. Прокол грудної стінки виробляють у відповідному міжребер’ї, частіше в IV або V між пахвовими лініями.
При впровадженні кінчика голки в плевральну щілину на манометрі виникають виражені коливання, що відображають коливання внутриплеврального негативного тиску, що дозволяють повільно вводити газ спочатку під присмоктувальним впливом легкого. При первинному накладенні штучного пневмотораксу вводять 200-300 мл газу.
Після введення кожних 50 або 100 мл газу тиск контролюють манометром. Ефект первинного накладення контролюють рентгенологічно. На другий день введення газу повторюють. Потім поддування роблять через день, через 2-3 дні і, нарешті, через 10 днів і більше під рентгенологічним контролем темпу і якості спадання легені і з урахуванням показників манометра.
Оптимальний (терапевтично ефективний) розмір газового міхура підтримують протягом 1-2 років.
Показання та протипоказання до накладення штучного пневмотораксу видозмінилися, так як значне число хворих виліковується в даний час за допомогою хіміотерапії в умовах відповідного гігієно-дієтичного режиму.
Проте лікувальний пневмоторакс показаний і ефективний при деяких свіжих процесах інфільтративного характеру з розпадом, рентгенологічно визначеними або бактеріологічно підтвердженими (мікобактерії туберкульозу в мокроті); при обмежених дисемінаціях з інфільтративними нашаруваннями і розпадом; при виражених кавернозних ураженнях без значного фіброзу і участі плеври, а також в порядку невідкладної допомоги при легеневих кровохарканнях і кровотечах, коли встановлено їх джерело.
Протипоказання: поширені фіброзно-кавернозні і циротичні ураження легень, особливо при явищах легенево-серцевої недостатності; безпосередньо підплевральні розташування каверни; генералізовані форми туберкульозу з ураженням інших органів (кишечник, нирки); явища кахексії.
Лікування туберкульозу легенів зазвичай починають з антибактеріальної терапії, і тільки якщо протягом 4-6 місяців немає позитивних результатів, слід вдатися до штучного пневмотораксу, продовжуючи при цьому хіміотерапію препаратами, до яких збережена чутливість мікобактерій туберкульозу.
Виправлення штучного пневмотораксу при недостатньому спаданні ураженої легені внаслідок плевральних зрощень проводиться методом плевроскопії та перепалювання спайок. У випадках, коли ці зрощення є перешкодою до спадання легені, слід своєчасно вдатися до операції.
Ускладнення. Найбільш частим ускладненням є пневмоплеврит, що виникає, як правило, в перші місяці після накладення штучного пневмотораксу.
Інші ускладнення штучного пневмотораксу – травматичний пневмоторакс внаслідок проколу легкого, підшкірна та медіастинальна емфізема, повітряна емболія, порушення колапсу і подальше недостатнє розправлення легень.
Мал. 3. Накладення штучного пневмотораксу (схематично). Манометр показує негативний тиск в плевральній порожнині; видно положення голки. На нижньому малюнку – будова грудної стінки (поздовжній розріз); 1 – шкіра; 2 – міжреберні м’язи; 3 – періплевральне простір; 4 – париетальна плевра; 5 – вісцеральна плевра; 6 – підшкірна клітковина.
Ефективний правобічний штучний пневмоторакс: – рентгенограма до накладення штучного пневмотораксу (каверна в підключичній зоні); – томограма каверни того ж хворого до накладення штучного пневмотораксу; – рентгенограма після накладення штучного пневмотораксу (каверна не визначається); – томограма того ж хворого після накладення штучного пневмотораксу.
Коллапсотерапія
Коллапсотерапія – метод лікування туберкульозу, що полягає у введенні газу в плевральну або черевну порожнину, що викликає при цьому колапс легкого. Родоначальником коллапсотерапії є Forlanini, який у 1882 році запропонував штучний пневмоторакс.
Види коллапсотерапії:
- штучний пневмоторакс
- штучний пневмоперитонеум.
Лікувальний ефект штучного пневмоторакса і штучного пневмоперітонеума обумовлений зменшенням еластичного розтягування легкого. У випадках відносного колапсу в легкому зменшуються або повністю спадаються порожнини розпаду, значно зменшуються всмоктування токсинів і розсіяння МБТ, прискорюються репаративні процеси.
Основним показанням для накладення штучного пневмотораксу і пневмоперітонеума служить деструктивний туберкульоз при наявності еластичної свіжої каверни без значного фіброзного ущільнення ураженого легкого.
Методи використовують в основному як доповнення до хіміотерапії і хірургічних втручань. Повітря в плевральну порожнину вводять через голку, з’єднану з системою трубок з пневмотораксним апаратом.
Пневмотораксний апарат складається з двох взаємно передвігаючих частково наповнених водою посудин, один з яких є газометром, водяного манометра, крана і м’яких трубок, що зв’язують манометр з голкою і іголкою з посудиною-газометром.
У положенні хворого на здоровому боці роблять прокол голкою грудної стінки зазвичай у четвертому – шостому міжребер’ї по пахвовій лінії. Про знаходження іголки в порожнині плеври судять за показаннями манометра, який повинен фіксувати негативний (т. е. нижче атмосферного) тиск.
Показання манометра змінюються синхронно з вдихом і видихом. При першій пункції в плевральну порожнину вводять 250-300 мл повітря. Надалі, по мірі розсмоктування повітря, через 5-10 днів введення повітря повторюють.
Об’єм повітря в плевральній порожнині постійно контролюють за допомогою рентгенографії. Лікувальним колапсом вважається спадіння легкого на 1/3 початкового розміру легочного поля.
Тривалість лікування штучним пневмотораксом становить 2 міс – 1 рік в залежності від терміну рубцювання каверни на фоні протитуберкульозної хіміотерапії.
Місцем проколу голкою черевної стінки для введення повітря в черевну порожнину є нижній лівий квадрант живота у латерального краю прямого м’яза на рівні (або на 3-4 см нижче) пупка.
Для введення повітря використовують апарат для накладення штучного пневмотораксу. Спочатку вводять 300-500 мл повітря, а потім 600-800 мл через 10-15 днів.
Повітря розташовується під діафрагмою, відтисняючи вниз печінку, шлунок і селезінку, що чітко визначається при рентгенографії. Тривалість лікування пневмоперитонеумом 6-12 міс.
Механізми лікувальної дії штучного пневмоперитонеума
Механічний – зменшення еластичного напруження легкого і часткове зближення стінок каверни.
Нейрорефлекторний – зниження тонусу еластичних і гладком’язових елементів легкого. Це сприяє.
- перерозподілу мікроциркуляції;
- розвитку відносної гіпоксії, яка стримує зростання мікобактерій туберкульозу;
- розвитку лімфостазу і уповільненню всмоктування токсинів.
Введене в черевну порожнину повітря перешкоджає туберкульозному запаленню за рахунок обмеження рухів діафрагми, зменшення обсягу легеневої тканини і зменшення еластичного натягу легкого. Підйом діафрагми на 2 см зменшує об’єм легень приблизно на 700 мл.
Оптимальним вважають підйом купола діафрагми до рівня IV ребра.
Введення в черевну порожнину газу викликає вісцеро-вісцеральний рефлекс; спадання легень, підйом діафрагми, посилення реберно-діафрагмального дихання, підвищення лімфотоку, покращення кровообігу, посилення окислювальних процесів, артеріалізація крові.
Поддування легень при туберкульозі (коллапсотерапія): опис, наслідки
Щоб випробувати на собі цей метод лікування, пацієнту доведеться пройти ряд обстежень. Лікарі враховують безліч показників, вік пацієнта, характер захворювання, його поширеність і стадію, а також уважно вивчають історію хвороби.
Показаннями до процедури вважаються:
- відсутність очікуваного результату від консервативного лікування і висока стійкість мікобактерій до застосовуваних медикаментів;
- алергічні реакції пацієнта на застосовувані в терапії препарати;
- погане самопочуття пацієнта.
Показанням для операції може стати вагітність. Пов’язано це з неможливістю проведення повноцінного лікування хіміотерапією під час виношування малюка. Аналогічна ситуація складається і при захворюванні пацієнта на цукровий діабет.
Штучний пневмоторакс призначається для порятунку життя людини, хворого на туберкульоз, якщо у нього трапляються неодноразові і масивні кровотечі в легенях. Також метод використовується в терапії хворих з ускладненими формами патології.
Крім регулярних планових оглядів, які є обов’язковими в період реабілітації, необхідно звертатися до лікаря, якщо виникли такі проблеми:
- спостерігаються симптоми інфекційного захворювання: підвищена температура, кашель, озноб, гарячкові явища, сильна нічна пітливість, гіпергідроз, а також нудота і блювота, що не проходять після прийому протиблювотних препаратів;
- різкий нестерпний біль, кровотеча, набряклість, запалення, нетипові виділення з операційної рани;
- надсадний безперервний кашель, що викликає гострий біль у грудях, задишка, утруднене дихання;
- кашель з відділенням мокротиння нетипового кольору або з вкрапленнями крові.
Приводом для звернення за медичною допомогою також є будь-які відхилення від норми в стані пацієнта. Це можуть бути раптові гострі больові відчуття в грудній клітці, проблеми з сечовипусканням, домішки крові в сечі, набряки кінцівок та обличчя, блювотні позиви, будь-які болі, навіть якщо болить спина в результаті кашлю, що не проходять після прийому болезаспокійливих препаратів.
Пневмоторакс починається різко. Симптоми пневмотораксу легкого: несподівано з’являється нестерпний біль у грудях, відчувається нестача повітря, і починає долати сухий кашель. Хворий не може лежати, так як в такому положенні ще важче дихати і біль стає нестерпним.
При частковій формі закритого типу больові відчуття поступово затихають, але задишка і тахікардія присутні.
Травматичний пневмоторакс характеризується швидким погіршенням стану. Через брак повітря хворий прискорено дихає, шкірні покриви набувають синюшного відтінку, тиск падає, починається тахікардія. З рани з шумом виходить повітря з кров’яними включеннями.
Повітря починає заповнювати підшкірні простору грудної клітки, шиї, торкається обличчя, з’являються характерні набряклі явища, набухання. Найбільш чітко вони виражені в міжреберних просторах.
Клапанний тип – найбільш небезпечний. Виявляється він у вигляді утрудненого дихання, посиніння обличчя, загальної слабкості. До того ж, у хворого з’являється відчуття страху, тиск піднімається.
Коллапсотерапевтичні і хірургічні методи лікування
До коллапсотерапевтичних методів лікування відносять пневмоторакс і пневмоперитонеум. Зазвичай плевральна порожнина є порожниною тільки в потенційному сенсі. Вісцеральна плевра, покриваючи легке, знаходиться в близькому контакті з парієтальною плеврою, слідуючи розмірами грудної клітини.
Плевральна порожнина стає порожниною, коли вона чимось заповнюється, наприклад рідиною або повітрям. Так як є негативний тиск в межах плевральної порожнини, будь-яка зв’язок із зовнішнім атмосферним тиском дозволяє повітрю надходити в порожнину, в результаті легке спадає.
Штучний пневмоторакс (ІП)
Введення газу в плевральну порожнину між двома листками плеври (пневмоторакс) призводить до спадання легкого. Пневмоторакс викликає зменшення еластичного натягу і механічної травми в патологічних осередках, створює відносний спокій колабірованого легкого.
Зменшення обсягу легкого і його еластичного натягу викликає спадання каверн та інших більш-менш піддатливих осередків ураження, що сприяє їх більш швидкому загоєнню – рубцюванню.
Скорочення дихальних екскурсій уповільнює струм лімфи і кровообігу в легкому і затримує надходження токсичних продуктів з патологічних вогнищ, що веде до зменшення інтоксикації організму.
Поддуваніе або введення газу в порожнину плеври здійснюється за допомогою пневмотораксного апарату, в якому є два градуювальних балона: один з асептичною рідиною, інший – з газом. Балони системою сполучених трубок пов’язані з манометром, а також між собою.
Рідина з одного балона надходить в інший і витісняє з нього газ, який потрапляє в плевральну порожнину. Накладення пневмотораксу проводять з дотриманням правил асептики. Для проколу грудної клітини вибирають 3 або 4-е міжребер’я по середньоаксиллярній лінії.
Газ всмоктується листками плеври, тому необхідно повторні інсуфляції газу через 7-10 днів, по 300-500 мл.
Показання до лікування пневмотораксом в зв’язку з успішною антибактеріальною терапією обмежені.
Короткостроковий пневмоторакс (протягом одного-півтора років) застосовується переважно з приводу вогнищевого і інфільтративного туберкульозу в фазі розпаду, коли утворюється свіжа каверна, яка тривалий час не піддається антибактеріальному лікуванню. Пневмоторакс може надати неоціненну допомогу при лікуванні легеневих кровотеч.
Ускладнення при накладенні ІП:
- підшкірна емфізема;
- плеврит;
- прокол легені з утворенням травматичної пневмотораксу;
- повітряна емболія.
Пневмоперитонеум (ПП)
Пневмоперитонеум – це введення газу в черевну порожнину, при якому досягається зменшення розмірів легких і їх еластичного натягу. Легкі підтискаються з боку діафрагми, під куполами якої накопичується газ, введений в черевну порожнину.
Пневмоперитонеум накладається також за допомогою пневмотораксного апарату. Топографічно найбільш зручним місцем для проколу є ділянка по зовнішньому краю прямого м’яза живота на 2-3 пальці донизу і зліва від пупка.
У черевну порожнину в перший раз вводиться 300 мл газу, з подальшим збільшенням його кількості до 800-1000 мл. Процедура з введенням газу повторюється кожні 7-10 днів.
Пневмоперитонеум показаний при двосторонніх ніжнедолевих процесах, гематогенної дисемінації і наявності свіжих штампованих каверн. На тлі антибактеріальної терапії тривалість лікування пневмоперитонеума значно скоротилася (1-2 роки), ускладнень при лікуванні майже не спостерігається. Пневмоперитонеум в разі потреби можна накладати повторно.
Ускладнення при накладенні пневмоперитонеума:
- підшкірна емфізема;
- прокол кишечника;
- ушкодження печінки;
- прокол брижових судин.
Хірургічні методи лікування
Хірургічні методи займають велике місце в комплексному лікуванні хворих на туберкульоз. Удосконалення техніки оперативних втручань, сучасна анестезія, значно розширили показання до застосування хірургічної допомоги хворим з різними формами легеневого туберкульозу.
Сучасна антибактеріальна терапія дозволяє провести передопераційну підготовку хворих, щоб в післяопераційний період звести до мінімуму можливість загострення туберкульозного процесу.
При цьому потрібно враховувати, що туберкульоз – нерідко двостороннє захворювання, і в післяопераційний період можливе прогресування процесу в другому легкому.
До хірургічних методів лікування відносяться, крім описаних вище коллапсотерапевтичних операцій: екстраплевральний пневмоторакс, олеоторакс, торакопластика, операції на периферичних нервах. Широко застосовуються резекції легень – обмежені клиновидні резекції, сегментарні резекції, лобектомія і пульмонектомія – видалення всієї легені, якщо вона повністю зруйнована туберкульозним процесом.
Пневмоліз. В результаті пневмоліза створюється штучна порожнина між внутригрудною фасцією і парієтальною плеврою. В утворену хірургічним шляхом порожнину вводиться повітря, формується газовий міхур. Після чого проводять повторні поддування, як при інтраплевральному пневмотораксі.
Можна в порожнину ввести очищене стерильне вазелінове масло, в результаті буде проведений екстраплевральний олеоторакс. Екстраплевральний пневмоторакс проводиться в тих випадках, коли не можна накласти внутриплевральний пневмоторакс через великі площинні зрощення між двома листками плеври.
Операція мало відбивається на функції зовнішнього дихання, але в даний час вона застосовується рідко, завдяки успіхам антибактеріальної терапії і розвитку резекційної хірургії легень.
Екстраплевральна торакопластика в даний час не має широкого застосування. При торакопластика поднадкостнично видаляється частина ребер над місцем патологічного процесу, а грудною стінкою коллабірується частина легкого.
Торакопластика викликає незворотні зміни: деформацію і звуження грудної клітини, зморщування спавшогося відділу легкого, значні функціональні втрати.
Торакопластика проводиться при фіброзно-кавернозних процесах з великими кавернами, при легеневих кровотечах, що загрожують життю хворого, коли стан пацієнта не дозволяє застосувати сучасні методи хірургічного лікування туберкульозу легенів.
Операції на периферичних нервах здійснюють в основному на шийному відділі діафрагмального нерва, змінюючи тим самим крово- і лімфообіг в легенях. Цією операцією досягається порушення функції діафрагмального нерва і підйом діафрагми. Операція сприяє колапсу нижніх відділів легкого.
Для досягнення мети при операції діафрагмальний нерв перерізають (френікотомія), витягають або розчавлюють його (френікозкрез або френікотрепція). Щоб не погубити діафрагмальний нерв, можна користуватися введенням в нього алкоголю – френікоалкоголізація. При такому методі через деякий час функція нерва відновлюється.
У разі необхідності алкоголізацію можна повторити.
Показаннями до операції на діафрагмальному нерві є:
- Інфільтративні процеси, первинні пневмонії в нижніх частках легкого і прикореневих відділах.
- Гострі процеси типу лобита перед накладенням штучного пневмотораксу.
- Аспіраційні пневмонії після торакопластики і пневмоліза з тієї ж сторони.
- Інфільтративні процеси з невеликою каверною в наддіафрагмальному відділі легкого.
В даний час у зв’язку з широким впровадженням в практику фтизіатрії антибактеріального лікування операції на діафрагмальному нерві застосовуються рідко.
Резекції легень. В зв’язку з введенням в практику ефективних методів хіміотерапії, появою техніки інтратрахеального наркозу і удосконаленням методів обробки кореня легкого резекційні операції стали застосовуватися частіше.
В даний час це один із загальноприйнятих етапів лікування туберкульозу легенів. Резекції легенів виробляють переважно в межах одного-двох сегментів, рідше – лобектомія та пульмонектомія.
На основі сучасного досвіду, встановлені такі абсолютні показання до резекції легкого:
- Фіброзно-кавернозний туберкульоз легень з переважно одностороннім поразкою.
- Стенози бронхів з ателектазом при туберкульозному ураженні легкого.
- Прогресуючі туберкулеми легень.
- Поєднання туберкульозу легенів з бронхоектазами і абсцесами.
- Емпієма плеври з плевробронхіальним свищем, каверною в коллабірованних легкому і бактеріовиділенням.
- Казеозні пневмонії, що не піддаються антибактеріальній терапії.
Як відносне показання до операції, головним чином часткової резекції, служить наявність кавернозного туберкульозу.
Декортикація і плевроектомія. В ряді випадків при хронічних туберкульозних емпіємах плеври спостерігається панцирне ущільнення вісцеральної і парієтальної плеври, плевропульмональні свищі.
У цих випадках проводиться операція декортикації – видалення фіброзних нашарувань на вісцеральній плеврі – і плевроектомії – видалення всього плеврального “мішка” з обома листками плеври.
Ці операції вважаються відновними, оскільки легке розправляється і в певних межах відновлюється його дихальна функція.
Кавернотомія – це розтин, очищення та дренування каверни через грудну стінку.
Основними показаннями до розтину каверни є наявність великої або гігантської порожнини в легкому, коли функціональна недостатність дихальної та серцево-судинної систем виключає застосування резекції легкого.
Для закриття залишкових порожнин в легкому після кавернотомії застосовуються пластичні операції: торакопластика, м’язова пластика, шкірно-м’язова пластика.
Висновок
Хірургічне втручання – один з етапів лікування хворого, тому необхідно після операції продовжувати лікування антибактеріальними препаратами, бажано в умовах санаторію.
Це призводить до зменшення числа загострень і рецидивів в післяопераційному періоді. Оперативне втручання вимагає ретельного відбору хворих на операцію.
Крім форми процесу необхідно враховувати функціональний стан серцево-судинної системи, компенсаторні можливості дихальної системи, визначити можливі функціональні втрати від оперативного втручання і, отже, знати функціональний прогноз.
Для цього в передопераційному періоді проводиться дослідження: функції зовнішнього дихання, аж до роздільної бронхоспірометрії; оцінюється кровообіг легкого за допомогою ангіпульмонометрії.
Штучний пневмоторакс вводять при туберкульозі газ. Поддуваніе легких при туберкульозі: опис процедури
Штучний пневмоторакс (ІП) – це введення повітря в плевральну порожнину для створення колапсу ураженої легені.
До відкриття специфічних хіміопрепаратів ІП вважали найбільш ефективним методом лікування хворих на туберкульоз легень, особливо його деструктивних форм.
Широке застосування протитуберкульозних препаратів і оперативних втручань у хворих на туберкульоз значно скоротили показання до лікування ІП.
В даний час його застосовують у обмеженої групі хворих кавернозними формами туберкульозу легень у випадках недостатньої ефективності хіміотерапії. Лікувальний ефект ІП обумовлений зменшенням еластичного розтягування легкого. В умовах відносного колапсу частково або повністю спадаються каверни, знижується інтенсивність всмоктування токсинів і розсіювання МБТ, прискорюються репаративні процеси.
Основним показанням до накладання ІП є деструктивний туберкульоз зі свіжою каверною без значного фіброзного ущільнення ураженої легені. Терміновим показанням може бути легенева кровотеча, якщо відомо при цьому, з якого легкого.
Раніше накладення ІП іноді виробляли з діагностичною метою для уточнення локалізації різних утворень – в легкому або в грудній стінці. Часткове спадання легені і поява повітряного прошарку між ним і грудною стінкою дозволяли чітко визначити локалізацію патологічної тіні.
В даний час це досягається за допомогою КТ.
Повітря в плевральну порожнину вводять через голку, з’єднану з пневмотораксним апаратом. Апарат складається з двох взаємно пересуваються по вертикалі судин, частково заповнених водою, водяного манометра, крана і м’яких трубок, що зв’язують манометр з голкою і голку з посудиною-газометром.
У положенні хворого на здоровому боці проколюють грудну стінку в четвертому-шостому міжребер’ї по пахвовій лінії. Про знаходженні голки в порожнині плеври судять по коливаннях манометра, який на вдиху фіксує негативне (т. е. нижче атмосферного) тиск.
При першій пункції в плевральну порожнину вводять 250-300 мл повітря. Надалі, у міру розсмоктування повітря, повторюють його введення через 5-10 днів. Обсяг повітря в плевральній порожнині контролюють рентгенологічним методом.
Лікувальним колапсом вважають спадання легені на 1/3 початкового розміру легеневого поля.
Типовим, але яке не є небезпечним ускладненням штучного пневмотораксу є підшкірна емфізема. Вона виникає у випадках проникнення повітря по пункційного каналу в м’які тканини грудної стінки.
Найважче протікає медіасті-нальне емфізема, при якій повітря з плевральної порожнини надходить в клітковину середостіння, ускладнюючи рух крові по венах. При попаданні повітря в кровоносну судину може виникнути емболія, результат якої багато в чому залежить від кінцевої локалізації повітряного ембола (сітківка ока, головний мозок).
Тривалість лікування ІП від 2 місяців до 1 року і залежить від терміну закриття каверни. Весь цей час хворий повинен приймати протитуберкульозні препарати.
Нерідко під дією ІП легке спадає лише частково через зрощень між вісцеральної і парієтальної плеврою. У таких випадках пневмоторакс неефективний. Для його корекції раніше широко застосовували руйнування плевральних зрощень шляхом їх перепалювання або торакокаустіки.
Після огляду плевральної порожнини Торакоскопія з’ясовували можливість їх руйнування і намічали місце для введення термокаутера. Зрощення перепалювали платиновою петлею, розжареною електричним струмом. Після досягнення колапсу легкого пневмоторакс вважали ефективним. В даний час корекція неефективного ІП зазвичай недоцільна.
Однак при необхідності вона може бути виконана відеоторакоскопічним методом.
Пневмоперитонеум – введення повітря в черевну порожнину для підйому і обмеження рухливості діафрагми. Піднесена діафрагма зменшує дихальну екскурсію легень, переважно їх нижніх відділів. Еластичне напруження легень, як і при накладенні ІП, знижується.
Метод використовують в основному як доповнення до хіміотерапії та оперативних втручань. Для введення повітря в черевну порожнину використовують апарат для накладання ІП.
Прокол черевної стінки виробляють в нижньому лівому квадранті у латерального краю прямого м’яза на рівні пупка або на 3-4 см нижче. Спочатку вводять 300-500 мл повітря, а через 10-15 днів – ще 600-800 мл.
Повітря розташовується під діафрагмою, відтісняючи вниз печінку, шлунок і селезінку, що чітко визначається при рентгенологічному дослідженні. Тривалість лікування пневмоперитонеума 6-12 міс.
Пневмоперитонеум в поєднанні з хіміотерапією використовують в лікуванні інфільтратного туберкульозу з розпадом і кавернозного туберкульозу нижньодолевої локалізації, дисемінованого туберкульозу легень. Він також показаний хворим після резекції легкого для тимчасового зменшення обсягу грудної порожнини на стороні резекції, особливо після нижньої білобектомії справа.
Пневмоторакс – патологічний стан, при якому повітря потрапляє в плевральну порожнину, внаслідок чого легке частково або повністю спадається. В результаті спадання орган не може виконувати покладені на нього функції, тому страждає газовий обмін і кисневе забезпечення організму.
Пневмоторакс настає, якщо порушена цілісність легких або грудної стінки. У таких випадках нерідко, крім повітря, в плевральну порожнину потрапляє кров – розвивається гемопневмоторакс. Якщо при пораненні грудної клітини пошкоджений грудний лімфатичний проток – спостерігається хілопневмоторакс.


