Фіброзно кавернозний туберкульоз легенів – заразний чи ні
Кавернозний туберкульоз легень – деструктивна форма захворювання, відмінною рисою якої є наявність в легеневій тканині ізольованої порожнини розпаду (каверни). Клініка даної форми туберкульозу малосимптомна: стомлюваність, знижений апетит, кашель з мокротою виражені слабо; вказувати на патологію може раптове кровохаркання або кровотеча. Виявити кавернозний туберкульоз легень допомагає рентгенодіагностика, туберкулінодіагностика, виявлення МБТ в мокроті. Лікування включає госпіталізацію, протитуберкульозну хіміотерапію, дихальну гімнастику, фізіотерапію; за показаннями – хірургічну тактику.
Кавернозний туберкульоз легень – стадія прогресування туберкульозу легенів, що протікає з утворенням тонкостінної порожнини, для якої не властиві запально-фіброзні зміни стінок і навколишньої легеневої тканини. Захворюваності в основному схильні дорослі пацієнти; у дітей з первинним туберкульозним комплексом і туберкульозом внутрішньогрудних лімфатичних вузлів освіту каверн зустрічається рідше.
Більш ніж у половині випадків кавернозна форма служить результатом інфільтративного туберкульозу, в решті випадків – дисемінованого і осередкового туберкульозу легень.
При відсутності або неадекватності специфічного лікування кавернозна форма переходить в фіброзно-кавернозний туберкульоз, для якого характерно фіброзування стінок каверни і навколишньої паренхіми легень, а також наявність численних вогнищ обсіменіння.
На частку вперше виявленого кавернозного і фіброзно-кавернозного туберкульозу легень в пульмонології припадає 5-6% всіх випадків туберкульозної інфекції.
Подальше прогресування туберкульозного процесу може привести до настання фінальної стадії захворювання – циротичного туберкульозу – сморщування легкого внаслідок обширного розростання грубої сполучної тканини.

Кавернозний туберкульоз легень
Деструктивний процес може початися при будь-якій клінічній формі туберкульозу легень – інфільтративній, дисемінованій, осередковій, туберкулемі. Сприятливими умовами для розвитку кавернозного туберкульозу можуть служити масивна суперінфекція, підвищення сенсибілізації і зміна реактивності організму, супутні захворювання і шкідливі звички (куріння).
Формуванню полостного освіти (каверни) в легкому передує фаза розпаду – освіта в запальному вогнищі порожнини, яка заповнюється особливим видом некротичної тканини – казеозними масами.
Під впливом протеолітичних ферментів сухі казеозно-некротичні маси набувають рідку консистенцію і поступово відриваються через дренуючі бронхи, залишаючи на своєму місці залишкову порожнину.
Надалі ця порожнина заповнюється повітрям, а при порушенні дренажної функції бронха – рідиною.
Стінка сформованої каверни представлена трьома шарами: зсередини вона вистелена шаром казеозних мас (поїдена оболонка), в середині є грануляційна оболонка, представлена гігантськими та епітеліоидними клітинами, зовні каверна оточена тонкою еластичною сполучнотканинною капсулою. Характерними патоморфологічними ознаками кавернозного туберкульозу легень служать наявність одиночної каверни, відсутність вираженої запальної реакції та фіброзних змін в бронхах, лімфатичних судинах і навколишній тканині.
Відповідно до патогенетичної характеристики каверн у фтизіатрії розрізняють їх наступні види кавернозного туберкульозу легень:
- свіжі розпадаються – утворення порожнин в осередках казеозного розпаду, що не відмежовані від легеневої тканини (фаза розпаду)
- свіжі еластичні – формування двошарових відмежованих порожнин з наявністю поєднань і грануляційної оболонки (фаза розпаду)
- капсульовані – власне кавернозний туберкульоз легень, організація порожнин з тришаровою структурою (див. вище)
- фіброзні – відповідають фіброзно-кавернозному туберкульозу; зовні порожнини оточені фіброзною оболонкою
- сановані – порожнини очищаються від грануляцій та казеозу; по суті представляють собою залишкові порожнини після лікування туберкульозу.
Залежно від розміру каверни діляться на малі (з діаметром менше 2 см), середні (з діаметром 2-5 см) і великі (з діаметром понад 5 см).

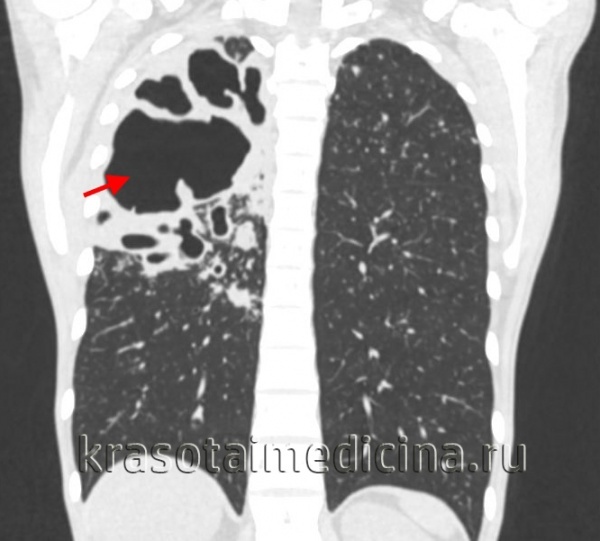
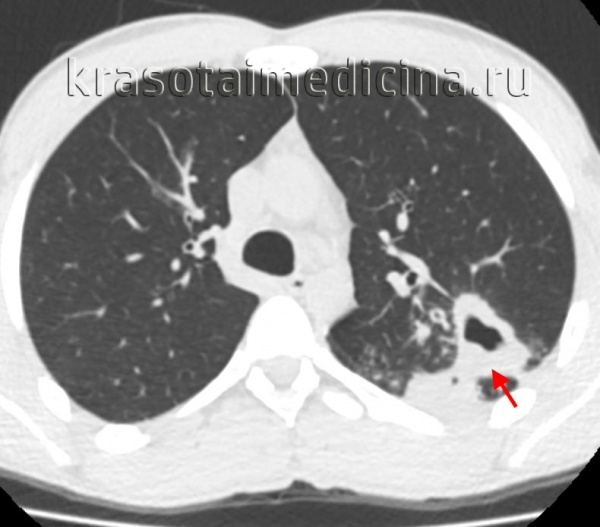
КТ органів грудної клітини. Множинні великі порожнинні освіти (каверни) у верхній частці правої легені
Локалізація кавернозного туберкульозу легень зазвичай одностороння. Захворювання розвивається, як правило, на 3-4-й місяць неефективного лікування інших форм туберкульозу. Клінічна картина найбільш виражена в фазу розпаду. Виникає кашель з мокротою, кровохаркання. Над порожниною розпаду вислуховуються вологі хрипи.
Після закінчення формування каверни симптоматика стає бідною, маловираженою і неспецифічною. Може відзначатися астенія, постійне відчуття втоми, знижений апетит, схуднення, періодичний субфебрилітет.
Хворі з кавернозним туберкульозом легень є резервуаром інфекції і джерелом поширення мікобактерій. Тому нерідко саме бактеріовиділення стає основою для більш детального обстеження пацієнта.
На прихований туберкульозний процес може вказувати легенева кровотеча, розвивається як ніби безпричинно, на тлі повного здоров’я.

Ці таблетки спалюють 14 кг жиру за місяць! Продаються в кожній аптеці.
Джерелом профузного кровотечі можуть ставати аневризми (при залученні в каверну термінальних легеневих артерій), аспергільоз порожнини, в тому числі сановані каверни.
До ускладненого варіанту перебігу кавернозного туберкульозу також відноситься прорив каверни в плевральну порожнину з развитием бронхоплеврального свища або емпієми плеври.
Кавернозний туберкульоз легень протікає не довше 2-х років. Загоєння каверн можливе в декількох варіантах: з формуванням рубця, туберкулеми, одиничного туберкульозного вогнища, санованих порожнин. В інших випадках кавернозний туберкульоз переходить в фіброзно-кавернозний туберкульоз легень.
Як правило, до моменту виявлення кавернозного туберкульозу легень пацієнти вже перебувають на обліку у фтизіатра, а в анамнезі є відомості про перенесену тубінфекцію.
Рідше туберкульоз в даній стадії виявляється вперше, зазвичай – при проведенні профілактичної флюорографії. Аускультативні дані неінформативні, тому каверни часто називають «німими».
Гемограма частіше в межах норми, іноді спостерігається незначний нейтрофільоз, лімфоцитопенія, підвищення ШОЕ.
Подальше рентгенологічне обстеження (рентгенографія легенів) виявляє кільцеподібні тіні з периферичною локалізацією овальної або округлої форми. Після отримання рентгенологічних даних потрібно диференціальна діагностика з абсцесом легені, периферичним раком легені, бульозною емфіземою, обмеженим пневмотораксом, ехінококозом, осумкованими плевритами.

КТ органів грудної клітини. Порожнинне освіту (каверна) в задніх відділах S3 верхньої частки лівої легені
При вперше виявленому кавернозному туберкульозі легень у аналізі харкотиння МБТ виявляються у великій кількості.
Проведення бронхоскопії необхідно не тільки для отримання матеріалу для дослідження при відсутності мокроти, а й для виявлення запальних змін в бронхах (ендобронхіту), що перешкоджають закриттю каверни.
Результат туберкулінових проб слабопозитивний. Істотну допомогу в цих випадках надають лабораторні дослідження (QuantiFERON-TB, T-SPOT.TB).
Через активного бактеріовиділення хворі з кавернозним туберкульозом легень потребують стаціонарного лікування в умовах протитуберкульозного диспансеру. Терапія вперше виявленого кавернозного процесу проводиться за допомогою одночасного призначення 3-4-х протитуберкульозних препаратів (зазвичай – ізоніазиду, етамбутолу, рифампіцину і стрептоміцину).
Для забезпечення високих концентрацій специфічних хіміотерапевтичних засобів їх можуть вводити внутрішньовенно, внутрішньобронхіально, а також прямо в порожнину каверни. Додатково призначають туберкулінотерапію, лікувальну дихальну гімнастику, фізіотерапію (індуктотермія, ультразвук, лазеротерапія).
У разі високого ризику розвитку лікарської стійкості мікобактерій до схеми лікування додають фторхінолони і канаміцин.
У сприятливих випадках проведення 4-6-місячного курсу специфічної терапії приносить позитивні результати: відбувається припинення виділення бацил, зменшення і закриття каверни.
Якщо протягом названого терміну не вдається досягти загоєння каверни, приймається рішення про оперативне лікування кавернозного туберкульозу: резекції легкого, оперативної коллапсотерапії (накладення штучного пневмотораксу).
При будь-якому розвитку подій після стаціонарного етапу проводиться санаторне і амбулаторне лікування з подальшим диспансерним наглядом.
У більшості випадків кавернозний туберкульоз легень піддається лікуванню. На фоні туберкулостатичної терапії каверни невеликих розмірів закриваються і рубцюються.
Каверни з ригідними стінками з часом знову заповнюються казеозними масами, що призводить до утворення псевдотуберкулеми.
Несприятливі наслідки (нагноєння, аспергільоз, прогресування туберкульозного процесу та ін.) зустрічаються рідко.
Фіброзно-кавернозний туберкульоз
Фіброзно-кавернозний туберкульоз легень – хронічна форма патології. Має хвилеподібний характер зі стадіями загострення і фази ремісії.
Відмінною особливістю є одна або кілька порожнин з фіброзними товстими оболонками, при цьому фіброзна тканина заміщає навколишні тканини навколо каверни.
В цей патологічний процес залучаються не тільки легенева тканина, але також плевра, лімфатичні органи, повітроносні шляхи.
Коротко про причини виникнення
Етіологічний фактор – мікобактерія, яка з систематики відноситься до роду Mycobacterium. Має безліч видів, які поширені у всіх зовнішніх середовищах. Види мікобактерій, які здатні викликати захворювання у людини, виділені в окремий комплекс M. tuberculosis.
Цей мікроорганізм здатний вражати різні органи: легені, лімфатичні органи, шкірні покриви, кістки, органи сечостатевої системи, шлунково-кишковий тракт, центральну нервову систему, статеві органи. Специфіка ураження носить «холодний» туберкульозний запальний характер з гранулематозними процесами, схильними до казеозного розпаду.
Патогенез
Дана форма є вторинним захворюванням. Найчастіше на фоні рецидивуючого інфільтративного туберкульозу або гемато-дисемінованої форми. На фоні фіброзно-кавернозного туберкульозу може розвинутися ще більш важка патологія – казеозна пневмонія (за даними МКБ-10 є самостійною вторинною формою туберкульозної інфекції).
Розвивається цей тип патології досить довго, від декількох місяців до кількох років. Тривалість буде залежати від патогенності штаму, а також рівня імунітету хворого. За локалізацією процесу можна виділити односторонню і двосторонню форму. За час хвороби може виникнути кілька каверн. Хвороба періодично рецидивує, інтервали між загостреннями індивідуальні.
Для фіброзно-кавернозного туберкульозу характерні фокуси відсіву бронхогенного походження. На фоні загостреного прогресуючої патології також спостерігаються патоморфологічні зміни легеневої тканини у вигляді пневмосклерозу, емфіземи, бронхоектазів.
Симптоми
Фахівці можуть виділити два варіанти клінічного розвитку:
- Чітко обмежений з щільною капсулою. Йде досить стабільно, оскільки процес строго локалізований в каверні. Важко піддається протитуберкульозній хіміотерапії, оскільки препарати мають низьку концентрацію всередині каверни через товсту фіброзну стінку. У таких випадках можливі рецидиви, що пов’язано з неможливістю повної стерилізації.
- Прогресуючий – обумовлений відсутністю цілісності капсули каверни або періодичним її розплавленням. Таким чином, при вивільненні її вмісту відбувається стадія загострення, після чого настає ремісія. Більш легко піддається протитуберкульозній хіміотерапії у зв’язку з доступом всередину патологічної порожнини.
У гостру стадію відзначаються наступні симптоми:
- лихоманка з високою або субфебрильною температурою;
- сильний виснажливий кашель;
- при рентгенодіагностиці виявляють каверни з активною інфільтрацією;
- відзначається динамічний синтез мокротиння, яка ускладнюється інфекціями – має густу консистенцію, що ускладнює відкашлювання.
Основними ускладненнями у пацієнтів є кровохаркання і легенева кровотеча, що викликані розривами і перфорацією судин різного калібру. При затяжному інтенсивному кашлі під тиском спазмів можливі розриви капілярів.
Також при казеозно-некротичних процесах можуть бути схильні до руйнування кровоносні судини в цій області.
Від діаметра потрапивших в процес некротизації судин буде пропорційно залежати сила кровотечі, що може загрожувати життю пацієнта.
Таким чином, одним з ускладнень може бути казеозна пневмонія, яка проявляється різким погіршенням стану пацієнта, симптоматика бурхлива і яскрава. Посилюються симптоми дихальної недостатності, відзначається різке підвищення температури до 40 градусів з подальшою лихоманкою постійного характеру. Змінюється картина легень при рентгенодіагностиці.
Візуально пацієнт з діагнозом фіброзно-кавернозний туберкульоз виглядає кахектично, шкіра у нього суха (можливо розтріскування), спостерігається атрофія м’язів. Ці явні прояви пов’язані з постійною інтоксикацією і порушеннями метаболізму.
Типові зміни з боку дихальної та серцевої систем, що проявляються симптомами недостатності різних ступенів залежно від тяжкості реакцій і обсягу тканин, втягнутих в патологічний процес.
Часто зустрічається порушення з боку кровоносної системи, що проявляється акроцианозом. Діагностується гепатомегалія (збільшення в розмірах печінки). У зв’язку з порушенням кровопостачання до органів і тканин спостерігаються застійні явища у вигляді набряків.
Також схильні до дисфункції гортань, кишечник, нирки.
Діагностика
Для постановки діагнозу фтізіолога використовує таку систему:
- Збір анамнезу;
- Зовнішнє дослідження;
- перкусія;
- Аускультація;
- Забір матеріалу і лабораторні дослідження (кров, сеча, змиви, мокрота);
- Рентгенодіагностика (можлива комп’ютерна томографія).
| Тип дослідження | показники |
| анамнез | Наявність контактів з бактеріонасителями. Умови життя і роботи. Результати регулярних загальних і спеціальних досліджень. |
| Зовнішнє клінічне дослідження | Кахексія, сухість шкірних і слизових покривів, ціаноз, атрофія м’язів, гепатомегалія при пальпації. |
| перкусія | Вкорочення перкуторного звуку в місцях локалізації каверни. |
| Аускультація | Ослаблення дихального звуку в місцях локалізації каверн і інфільтрації, прослуховується бронхіальне дихання і вологі хрипи. При вдиху і видиху в разі застарілої каверни або масивного розростання фіброзної тканини прослуховуються специфічні звуки, схожі на скрип. |
| Лабораторні дослідження крові | Підвищується швидкість осідання еритроцитів. У логограмі відзначається значний зсув ядра вліво. Лейкоцитоз і нейтрофілія. При кровотечах відзначається зниження кількості еритроцитів і гемоглобіну. |
| Лабораторні дослідження сечі | Без ураження нирок аналіз в межах норми. Можливе підвищення показників при ураженні нирок (уробілін, білок, еритроцити, цукор та ін.). Може бути присутнім білок при амілоїдозі. |
| Лабораторні дослідження мокротиння і змивів | При мікроскопії виділяються коралоподібні еластичні волокна і мікобактерії, а також паличка Коха при бактеріологічному дослідженні. Залежно від типу утвореної колонії на поживному середовищі та її властивостей, взаємодії з кислотами і лугами, а також по виділенню газів визначають вид мікобактерії. При біопробі уточнюється патогенність штаму. |
| рентгенодіагностика | На рентгенограмі відзначається точна локалізація вогнищ, їх кількість, обсяг і товщина стінок. Помітні нашарування в області плеври. Спостерігається сморщування ураженої фіброзом легеневої тканини. Найчастіше прозорість знижується в верхніх частках легені (це відбувається через зменшення припливу повітря, і тканина стає більш щільною). Легеневий малюнок порушений або згладжений, в залежності від тяжкості процесу. У зв’язку з гіповентиляцією в деяких випадках можуть відзначатися емфізематозні зміни в нижніх частках легень як компенсаторне явище. Необхідно відзначити симптом «натягнутої струни», етіологія якого криється в порушенні функції трофіки. Стінки судин ущільнюються, що не дає можливості судині звиватися. Таким чином, на рентгені вони спостерігаються у вигляді досить прямих тяжів. За рентгенологічною картині можна виявити або диференціювати від казеозної пневмонії. |
Макропрепарат: видно каверни казеозної пневмонії, покриті епітеліоїдними і лімфатичними елементами і клітинами Пірогова-Лангханса. Відзначаються осередки Ашоффа-Пула, місця розростання сполучної тканини. Відзначається ексудативне запалення, гранулеми.
лікування
Терапія носить довгостроковий і безперервний характер. Фахівці підходять до вирішення проблеми індивідуально і в комплексі.
Сучасні схеми препаратів при лікуванні туберкульозу можуть складатися з трьох, чотирьох і п’яти компонентів антибактеріальної терапії. Також для зниження і запобігання симптомів включають протизапальні, жарознижуючі, мокроторазжижаючі, відхаркувальні, болезаспокійливі та інші засоби на розсуд спеціаліста.
Так як дана форма туберкульозу характеризується наявністю патологічного вогнища з товстою фіброзною стінкою, то лікування хіміопрепаратами утруднене.
Оскільки препарати мають низький коефіцієнт проникності через сполучну тканину, не завжди можна домогтися повного знищення мікобактерій всередині каверни. Це підвищує ризик подальшого рецидиву.
У таких випадках показано застосування хірургічного втручання.
Прогноз від обережного до несприятливого. При ускладненні казеозною пневмонією прогноз вкрай несприятливий.
Одним з найважливіших ступенів терапії є сестринський процес. Медсестра є сполучною ланкою між пацієнтом і лікарем.
Сестринський процес при лікуванні пацієнта з діагнозом туберкульоз складається з кількох завдань:
- Моніторинг загального стану хворого та фіксування новопосталих або змінених симптомів.
- Диференціальна діагностика.
- Догляд за хворим в умовах стаціонару та в домашніх умовах. Контроль доз і кратності прийому препаратів, введення препаратів ін’єкційно, обробка післяопераційної рани.
- Екстрена допомога в разі появи ускладнень.
Лікування туберкульозу триває довго. Часом пацієнтам необхідна допомога. Таким чином, сестринський процес займає одне з найважливіших місць в терапії даного захворювання.
профілактика
З метою профілактики проводять такі заходи:
- Пропаганда інформації про туберкульоз, проведення профілактичних та протиепідемічних заходів.
- Своєчасне виявлення хворих і бактеріоносіїв.
- Обов’язкове проходження планових досліджень (особливо актуально для професій в тваринництві та пов’язаних з курній роботою).
- Обов’язкове проведення схеми вакцинації.
Фіброзно-кавернозний туберкульоз легень: прогноз життя, заразний
Туберкульоз легень фіброзно-кавернозної форми “легенева сухоти” є хронічним захворюванням, і для нього характерна наявність каверн в оточенні волокнистої щільної тканини. Розвиток цієї форми можливий, якщо діагноз був поставлений пізно і/або не долікували наступні форми туберкульозу:
- дисемінований (з безліччю осередків розвитку);
- вогнищевий (з невеликими нечисленними запаленнями);
- інфільтративний (з утворенням вогнищ з розпадом в центрі; найпоширеніша форма);
- кавернозний (з утворенням каверн – ізольованих порожнин розпаду).
Механізм зародження і розвитку хвороби
Виникнення будь-якої первинної форми захворювання відбувається після того, як збудник туберкульозу – Mycobacterium tuberculosis, або паличка Коха – потрапляє в легені. Фіброзно-кавернозний туберкульоз завжди є результатом ускладненої і прогресуючої будь-якої первинної форми хвороби.
Механізм розвитку фіброзно-кавернозного туберкульозу виглядає так:
- При відсутності належного лікування при первинному захворюванні та наявності хвороботворних мікобактерій через час формуються порожнинні освіти (каверни) і розростається волокниста тканина.
- Поступово каверни починають рубцюватися, що призводить до гіперплазії (стихійного збільшення) волокнистої фіброзної тканини.
- Далі деформуються і “старіють” самі каверни, оскільки сполучної тканини в легенях стає занадто багато.
- Волокниста тканина здатна практично повністю замінити легеневу, що призводить до незворотних ускладнень.
У “старих” каверн наступна структура:
- центр запалення – казеозний пласт;
- молода сполучна тканина – грануляційний пласт;
- рубці – фіброзний шар.
Ця складна форма туберкульозу погано піддається терапії, оскільки сам центр запалення (казеозний шар) не може очиститися або розсмоктатися через два додаткові шари в структурі.
Наслідки руйнівних впливів каверн:
- знищення здорових легеневих клітин;
- деформація і розрив кровоносних судин;
- розростання дрібних запальних вогнищ;
- виникнення множинних гранульом;
- виникнення інфільтратів з розмитими межами;
- розвиток асфіксії.
Специфіка і симптоматика видів фіброзно-кавернозного туберкульозу
Кавернозний туберкульоз легень з гіперплазією сполучної тканини характеризується тими ж основними симптомами, що й інші форми:
- задушливим кашлем;
- задишкою;
- відчуттям слабкості;
- великою кількістю мокротиння;
- субфебрильною лихоманкою.
Розрізняють три види фіброзно-кавернозного туберкульозу, які, крім загальної, мають свою специфіку і симптоматику:
- З обмеженими ураженнями. Наприклад, вражена може бути тільки одна частка одного легкого.
- Прогресуючий. Хворий є активним розповсюджувачем хвороби і підлягає ізоляції.
- Прогресуючий з ускладненнями. Міркувати, заразний чи ні цей вид – годі й говорити. Відповідь однозначна: хворі з таким видом захворювання вкрай небезпечні для оточуючих.
Специфічна симптоматика туберкульозу з обмеженими ураженнями:
- розвиток ВСД;
- лихоманка (особливо часто в нічний час);
- втрата ваги;
- рідкісне кровохаркання;
Специфічна симптоматика прогресуючої форми:
- сильна слабкість;
- підвищена пітливість;
- синюшність шкірних покривів;
- вологі хрипи;
- деформація грудної клітини (вона стає бочкообразною);
- крайня виснаження організму;
- гіпертрофія правого серцевого шлуночка;
Специфіка прогресуючого ускладненого туберкульозу:
- в’ялість і сухість шкіри;
- сильні болі в області грудей;
- порушення в роботі серця;
- кашель з виділенням кров’янистої мокроти;
- кровотеча в легеневій тканині;
- виникнення туберкульозного плевриту;
- порушення білкового обміну;
- порушення функцій нирок;
Захворювання протікає хвилеподібно: протягом життя хворого бувають і стадії погіршення, і стадії ремісії. Чим частіше і довше фази посилення хвороби, тим менше шансів у хворого прожити довго.
Діагностичні заходи та лікування
Як правило, хворі з фіброзним туберкульозом вже є пацієнтами фтизіатрів і в їх анамнезі вже є інша форма туберкульозу.
Діагностичні заходи по виявленню ступеня розвитку хвороби:
- Рентгенографія;
- Фібробронхоскопія;
- Комп’ютерна томографія (КТ);
- Загальний і біохімічний аналізи крові;
- ОАМ (загальний аналіз сечі);
- Посів мокроти на МБТ;
- Дослідження серця, печінки, нирок та інших органів на наявність палички Коха;
Щоб захворювання не переростало в запущену форму, важко піддається терапії, хворому необхідно:
- точно виконувати всі приписи лікуючого лікаря по прийому ліків;
- дотримуватись рекомендованого режиму;
- відмовитись від шкідливих звичок;
Особливості лікування фіброзно-кавернозного туберкульозу:
Хіміотерапія займає тривалий час – 1,5-3 року, тому що каверни важко і довго розсмоктуються. Категорично заборонено переривати лікування (навіть на короткий час). Терапія туберкульозу полягає в основному з антибактеріальних препаратів.
При необхідності проводять операції з видалення каверн. Хірургічне втручання часто дозволяє досягти ремісії. Паралельно лікуються захворювання, які виникають як результат ускладнень туберкульозу, за допомогою імуномодулюючих і гормональних препаратів.
Проводиться підтримуюча терапія за допомогою вітамінів.
Через заразність пацієнти підлягають госпіталізації. Виписати можуть тільки після того, як в мокроті перестануть виділятися мікобактерії.
Схема лікування і її тривалість залежить від:
- ступеня ураження легеневої тканини;
- від стійкості збудників хвороби до терапії;
Медикаментозне лікування без стійкості і при сприятливій реакції на препарати полягає в призначенні ліків 1-го ряду:
- ізоніазид;
- рифампіцин;
- піразинамід;
- стрептоміцин або етамбутол;
При рецидивах, невдачах і перервах лікування призначаються ліки 2-го ряду (1-й ряд у великих дозах).
Іноді хворим призначають коллапсотерапію – введення повітря в грудну або черевну порожнини. Випадки, коли призначають коллапсотерапію:
- При відсутності позитивної динаміки після 4-5 місяців хіміотерапії;
- При кровотечах в легкому;
Коллапсотерапію проводити не можна:
- при сильному ураженні і запаленні бронхів;
- при прогресуючому вигляді фіброзно-кавернозного туберкульозу;
Кавернозний (а) і фіброзно-кавернозний (б) туберкульоз легенів.
Медикаментозну терапію переглядають при:
- припинення виділення збудників хвороби;
- явних ознаках стабілізації пацієнта і захворювання;
- при відсутності будь-якого ефекту від призначеної терапії;
В результаті лікування можлива редукція (згортання) каверни в декількох варіантах:
- перетворення каверни в рубець – найкращий варіант;
- в каверну проникає молода сполучна тканина і та частково розсмоктується – відбувається утворення вогнища або фокусу, який можна вилікувати при додатковому курсі терапії;
- спадання каверни після того, як з неї виходить повітря при ліквідації запалень в бронху: так само, як і в попередньому випадку, утворюється вогнище або фокус, який піддається лікуванню;
- вистилання внутрішнього шару каверни епітелієм з здорового бронха: цей варіант не можна назвати надійним, оскільки епітелізація не завжди тотальна, а значить, існує ймовірність загострення;
Перераховані варіанти можуть поєднуватися при медикаментозній терапії.
Прогноз і профілактика захворювання
Прогноз при цьому туберкульозі залежить від декількох факторів:
- масштабів поширення захворювання по легеневій тканині і організму;
- чутливості збудників хвороби;
- наявність супутніх хронічних захворювань;
Скільки живуть з цією формою туберкульозу? Точної відповіді не існує. Зрозумілим є одне: чим раніше почнеться лікування, тим менше шанси на летальний результат.
Профілактичні заходи щодо попередження розвитку фіброзно-кавернозного туберкульозу:
- регулярні обстеження;
- флюорографія (2 рази на рік);
- уникати будь-якого контакту з людьми, які страждають відкритими формами туберкульозу;
- відмова від шкідливих звичок;
- регулярний прийом полівітамінів;
- вести здоровий спосіб життя: спорт, загартовування, правильне харчування та ін.
Кавернозний туберкульоз – одне з найнебезпечніших захворювань. При відмові від призначеної терапії хвороба прогресує і призводить до летального результату.
Фіброзно-кавернозний туберкульоз: причини, симптоми, лікування
Фіброзний туберкульоз легенів – це вид ускладнення захворювання, що виникає на тлі неграмотного і несвоєчасного лікування різних форм туберкульозу (дисемінованого, вогнищевого, інфільтративного і кавернозного).
Ця форма ускладнення хронічна і може розвиватися роками – поступово і непомітно для погано пролікованої від туберкульозу людини.
Крім цього, в легких розвивається емфізема, ураження судин, бронхоектатичні зміни, тобто відбувається поступове руйнування функціоналу легеневої тканини – її поразки і відмирання.
Вона проявляється у вигляді утворення однієї або кількох каверн з наявністю фіброзної капсули. Каверна є порожниною, в якій розвиваються кілька шарів: один з них називається піогенними.
Саме в цьому шарі і утворюється гній, покритий шаром слизу – у ньому сконцентрована велика кількість бактерій туберкульозу, які поступово змішуються з мокротою.
Цим і пояснюється швидке поширення захворювання на неуражені області легкого.
Інший шар каверни складається з грануляційної тканини – якщо не проводити відповідні лікувальні заходи, то цей вид тканини починає відмирати і перетворюватися в ще один піогенний шар.
Третій шар каверни називається фіброзним. Бувають випадки, при ускладненому фіброзному туберкульозі може відбуватися утворення вогнищ перифокального запалення.
На початковій стадії розвитку захворювання пацієнт може відчувати поліпшення самопочуття, помилково вважаючи, що він уже на шляху одужання. Але це далеко не так. Це відбувається тому, що знижується інтоксикація організму.
Згодом захворювання повертається і проявляє себе з ще більшою силою.
І така хвилеподібна зміна клінічної картини характерна для перебігу фіброзного туберкульозу: відбувається періодична зміна періодів загострення і затихання захворювання.
Періоди загострення характеризуються декількома найяскравіше проявляючимися симптомами:
- підвищена температура;
- стомлюваність і слабкість у всьому організмі;
- поганий апетит і втрата ваги;
- напади кашлю з невеликим відділенням мокротиння (іноді з домішками кривавих згустків);
- а також постійні зміни настрою;
При зовнішньому лікарському огляді виявляються явно вказуючи на фіброзну форму перебігу туберкульозу ознаки: візуально визначається атрофія грудних м’язів, астенія статури, задишка, відставання однієї половини грудної клітки від іншої при дихальних рухах, ціаноз тощо. При аускультативному вислуховуванні спостерігається бронхіальне дихання амфоричного типу, хрипи різного об’єму – сухі і вологі.
Іноді можуть бути чутні скрипучі хрипи, які говорять про розрив запалених стінок бронхів.
Медициною встановлено три види фіброзного туберкульозу легень, обумовлені характерною клінічною картиною для кожного виду:
- обмежений;
- прогресуючий;
- фіброзно-кавернозний.
Обмежений фіброзно-кавернозний туберкульоз легень характеризується відносною стабільністю клінічної картини, а також наявністю фіброзної каверни і обмеженим фіброзом в межах частки легень або його певної зони.
Після проведення тривалого курсу хіміотерапії патологічний процес стабілізується – запалення в шарах каверни згасає, практично повністю розсмоктуються вогнища ураження бронхо-легеневої тканини. Періоди затишшя захворювання між загостреннями можуть розтягуватися від кількох місяців до кількох років.
У такі періоди виділення бактерій має непостійний і убогий характер.
З такою клінічною картиною протікає фіброзно-кавернозний туберкульоз у пацієнтів, які повністю виконують всі медичні рекомендації і дотримуються режиму тривалого лікування. Прогресує така форма туберкульозу, як правило, у людей, які не дотримуються режиму і зловживають шкідливими звичками.

Прогресуючий фіброзно-кавернозний туберкульоз характеризується тривалими періодами загострень з короткими інтервалами затишшя між ними. У період загострення розвивається яскрава клінічна картина інтоксикації організму.
Спостерігається кашель з виділенням мокроти, болі в області грудної клітини, через деякий час приєднується задишка.
Деякі хворі дозволяють розвинутися хворобі до великих ускладнень: з’являються великі інфільтративно-казеозні поразки, які призводять до казеозної пневмонії з утворенням гігантських каверн, багатокамерних порожнин.
При такій прогресуючій стадії, як правило, відбувається постійне виділення бактерій в навколишнє середовище в великих обсягах, а у мікобактерій розвинена стійкість до лікарських препаратів, що перешкоджає ефективному лікуванню.
У більшості випадків фіброзно-кавернозний туберкульоз такого перебігу спостерігається у хворих, які ведуть асоціальний спосіб життя, з відсутністю правильного режиму дня, раціону харчування і відповідного лікування.
Також він може розвинутися у пацієнтів, які погано переносять хіміопрепарати або мають інші важкі, хронічні захворювання.
Фіброзно-кавернозний туберкульоз легень з ускладненнями має прогресуючу, хвилеподібну клінічну картину.
Найяскравіша і важка симптоматика цієї форми полягає в легенево-серцевій недостатності з приєднанням амілоїдозу внутрішніх органів, а також хронічної ниркової недостатності.
Також можуть відкритися повторні осередки легеневих кровотеч, які можуть переходити в затяжну форму, і пневмоторакс з приєднанням гнійного плевриту.
- Крім цього, ускладненням фіброзно-кавернозного туберкульозу є збій функції ендокринної системи, що може проявитися як цукровий діабет, гіпофізарна кахексія і синдром Іценко-Кушинга.
- Нерідко виникають і такі патологічні порушення, як артралгії та неспецифічний поліартрит.
- У прогресуючій ускладненій стадії захворювання у хворого відбувається постійне відділення мікобактерій туберкульозу в навколишнє середовище, а також часто розвивається лікарська стійкість бактерій.
Принципи і стратегії лікування фіброзно-кавернозного туберкульозу
Цілями лікування при такому діагнозі є знищення мікобактерій, зняття інтоксикації, усунення всіх ускладнень і попередження подальшого розвитку каверн.
Для постановки точного діагнозу проводяться, окрім лікарського огляду та опитування пацієнта, комплекс діагностичних процедур. Виконуються такі лабораторні дослідження:
- Посів мокроти.
- Мікроскопія мазка.
- Загальний аналіз крові.
- Загальний аналіз сечі.
- Рентгенатомографія.
- Бронхологічне дослідження.
- УЗД черевної порожнини.
- ЕКГ.
- Коагулограма.
Лікування цієї патології має на увазі тривалий процес із використанням комплексних методик, що включають в себе хіміотерапію, гормональну терапію, а також імуномодулюючу і метаболічну терапію. Нерідко призначається і хірургічна операція для видалення уражених тканин органу.
Медикаментозна терапія підбирається пацієнту виходячи з тривалості патологічного процесу та стадії розвитку. При первинному виявленні захворювання, перш за все, проводиться активний курс хіміотерапії.
Таке лікування проводиться чотирма протитуберкульозними препаратами: пиразинамидом, ізоніазидом, рифампіцином, стрептоміцином або етамбутолом.
Залежно від опірності мікобактерії, лікування може розтягнутися на термін від 3 до 5 місяців.
При виникненні рецидивів, незважаючи на проведене лікування, терапія полягає в збільшенні доз вищенаведених препаратів і призначення комплексу вже з п’яти медикаментів, тобто призначається і стрептоміцин, і етамбутол.
Курс лікування таким чином триває від чотирьох до шести місяців. Ефективність лікування розпізнається шляхом дослідження мазка мокротиння.
Паралельно з хіміотерапією проводиться антиоксидантна, вітамінна, гепатропна, дезінтоксикаційна, а також симптоматична терапія.
Хірургічне втручання проводиться в тих випадках, коли закриття кавернозного вогнища відбувається дуже повільно і загрожує життю пацієнта.
Якщо за клінічними міркуваннями лікаря не задовольняє ефективність проведеної хіміотерапії, то також може бути призначено хірургічне лікування.
При односторонньому ураженні органу може бути призначена резекція легень в необхідному для одужання обсязі.
Прогнози після проведення лікування даються лікарями різні: від обережних до несприятливих. При такому ускладненні, як казеозна пневмонія, даються вкрай несприятливі прогнози.
Грамотний, а також своєчасний догляд і моніторинг відіграють дуже важливу роль на шляху до одужання. Цим займається середня ланка медичного персоналу – медичні сестри, які є сполучною ланкою між лікарем і пацієнтом. На плечі сестринського персоналу лежать чотири першочергові і важливі для грамотного лікування завдання:
- Проведення диференціальної діагностики.
- Фіксація симптоматики і цілодобовий (в разі перебування пацієнта на лікуванні в стаціонарі) моніторинг його стану.
- Всебічний догляд за пацієнтом, як в умовах стаціонару, так і вдома.
- Надання екстреної допомоги при появі ускладнень.
Заходи профілактики фіброзно-кавернозного туберкульозу
З метою профілактики проводяться різні заходи, серед яких особливе місце займає проведення вакцинації населення, своєчасне виявлення заражених пацієнтів, які є бактеріоносіями, а також пропаганда інформації про захворювання.
Також у комплекс профілактичних заходів входять протиепідемічні та профілактичні заходи, і обов’язкова організація планових досліджень, особливо серед людей, які займаються тваринництвом і працюють в умовах сильного забруднення повітря.
Даними профілактичними заходами займаються лікувальні установи, які спеціалізуються на захворюваннях туберкульозу (тубдиспансери). Щоб самостійно забезпечити себе не тільки від фіброзно-кавернозного, але і від інших форм туберкульозу, необхідно слідувати таким профілактичним рекомендаціям:
- Робити двічі на рік флюорографію легень;
- Уникати будь-якого контакту з хворими, які страждають від відкритих форм туберкульозу;
- Відмовитися від шкідливих звичок;
- Два рази на рік, у період зниження імунітету (весна-осінь), приймати полівітаміни;
- Дотримуватися здорового способу життя – правильне харчування, спорт, загартовування тощо.
Кавернозний туберкульоз включений до групи небезпечних захворювань з серйозними ускладненнями. А якщо з якихось причин пацієнт відмовляється від проходження призначеного лікування, то таке потурання ставлення до здоров’я може призвести до летального результату.
Кавернозний туберкульоз: легень, заразний чи ні, туберкульозна каверна
При кавернозному туберкульозі, який є деструктивною формою ураження легеневої тканини, розвиваються порожнини в легкому – каверни. Кавернозний туберкульоз легень з’являється при прогресуванні інших форм туберкульозу (інфільтративного, осередкового, гематогенного типів захворювання).
Протікає кавернозний туберкульоз легень без запальних процесів або вогнищ відсіву. У хворого на легень утворюються порожнини, які обмежені стінками тришарової капсули. Усередині цього утворення знаходяться залишкові кавернозні маси.
Перший шар капсули складається з фіброзної тканини, а другий утворюється специфічними грануляціями.
Причини розвитку патології
Каверна на тканинах легень розвивається під впливом наступних факторів:
- Наявність у хворого первинного туберкульозного ураження.
- Підвищена сенсибілізація, змінилася реактивність організму хворого.
- Сталося додаткове інфікування легеневої тканини.
- У пацієнта є супутні туберкульозу хвороби.
- Шкідливі звички людини. Найчастіше туберкульоз розвивається у завзятих курців.
Перед формуванням порожнини на легеневій тканині починається фаза освіти кавернозних мас. Це некротична тканина, яка з’явилася на запаленій області органу.
Вплив на неї ферментів переводить сухі освіти в рідку форму, а потім вони поступово виходять через бронхи, залишаючи після себе порожнини, заповнені спочатку повітрям, а потім рідиною (при втраті бронхом дренажної функції).
На місці ураження з’являється тришарова капсула. При хворобі у пацієнта утворюється одиночна каверна. Відсутні запальний процес і фіброзні зміни в бронхах, що оточують їх тканинах або лімфатичних вузлах.
Багатьох пацієнтів цікавить, чи є туберкульоз легень заразним. Все залежить від виду хвороби, оскільки вона може протікати у відкритій чи закритій формі. Це захворювання носить інфекційний характер. Викликається воно т. зв. туберкульозною паличкою.
У першому випадку (при відкритій формі поразки) туберкульозна паличка потрапляє в мокроту, яка виділяється хворим при відхаркуванні або кашлі. Цей різновид туберкульозу найбільш небезпечний. Інфекція передається від хворого здоровій людині повітряно-крапельним шляхом або через предмети домашнього вжитку.
При закритій формі легеневого туберкульозу патогенна паличка проникає всередину тканини органу, утворюючи на поверхні невеликі горбки. Вийти з них паличка не може, тому пацієнт, який заразився від хворого з відкритою формою захворювання, є тільки носієм туберкульозу, але не може передати його іншій людині.
Тому медики вважають небезпечною і заразною відкриту форму легеневого туберкульозу, а хворі із закритою формою вважаються відносно безпечними для оточуючих.
Види кавернозного ураження легень
Існує кілька типів каверн відповідно до їх патогенезу:
- Розпадні, свіжі порожнини при першій фазі розпаду легеневої тканини. Чітких кордонів така каверна не має.
- Еластичні, свіжі освіти, які формуються у вигляді двошарових, що мають чітку межу порожнин. У них знаходяться зачатки кавернозних мас і грануляційних оболонок.
- Капсульовані порожнини з тришаровою, чітко обмеженою структурою. Такі утворення називаються ригідними.
- Фіброзні утворення, які з’являються при розвитку фіброзно-кавернозного туберкульозу. В цьому випадку виникла порожнина оточує фіброзна оболонка.
- Сановані освіти, які розвиваються після виходу внутрішніх мас і гранульованих утворень з порожнин. Це залишкові порожнечі, що утворюються найчастіше після лікування хвороби.
Розміри каверн можуть коливатися від 20 до 50 мм і вище. Діаметр порожнин залежить від тяжкості туберкульозного ураження. Найчастіше лікарі виявляють у хворих еластичні або ригідні порожнини.
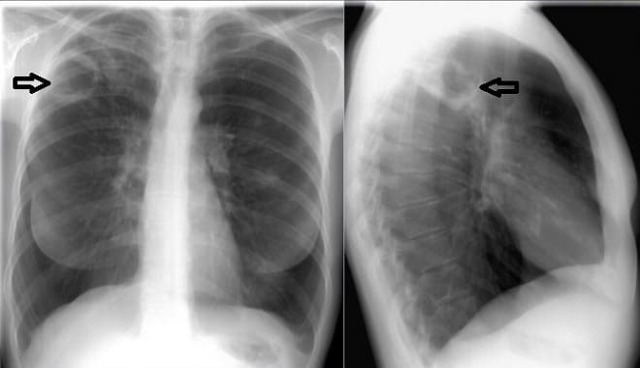
Інфільтрат в них з’являється через наявність в казеозних масах лімфоцитів, макрофагів і лейкоцитів. Ці клітини гинуть, після чого з’являється рідина, яка виділяється через бронхи. У цьому випадку лікарі ставлять діагноз інфільтративного туберкульозу на етапі розпаду.
Симптоматика кавернозного ураження легень
Найчастіше хвороба вражає одну легеню. Розвивається захворювання через 3 або 4 місяці після невдалої або неефективної спроби вилікувати туберкульоз іншої форми.
Найбільш виражена клінічна картина ураження в фазу розпаду, коли у хворого розвивається сильний кашель з виділенням мокроти. Часто у пацієнта спостерігається кровохаркання.
При обстеженні у хворого над порожниною розпаду лікар чітко чує вологі хрипи.
Після того як з’явилася каверна, симптоми захворювання стають мізерними, не специфічними і мало вираженими. У хворого можуть фіксуватися наступні ознаки:
- Астенія – людина відчуває безсилля.
- Розвивається постійна втома.
- У хворого пропадає апетит.
- Різке зменшення ваги тіла. Хворий худне протягом 1-2 місяців.
Кавернозний туберкульоз легень на останній стадії розвитку характеризується високою небезпекою для оточуючих пацієнта людей. Це відбувається через виділення при кашлі з мокротою в навколишній хворого простір великої кількості мікобактерій.
Якщо ж хвороба проходить у прихованій формі, то на тлі загального здоров’я людини у нього починаються легеневі кровотечі.
Вони з’являються через розвиток через проникнення термінальних артерій легень у каверну на останньому етапі розвитку хвороби (аневризма Расмуссена).
Джерелом кровотечі може стати розвиток аспергиллеза порожнистого освіти. Причому він може проявитися і на вже санованих кавернах.
Якщо захворювання ускладнилося, то відбувається прорив кавернозної капсули в плевральну порожнину. При цьому з’являються емпієми плеври або свищі бронхоплеврального типу.
Захворювання триває не більше 24 місяців. При загоєнні каверн може сформуватися рубець, туберкулема або санована порожнина. Якщо цього не відбулося, то розвивається фіброзно-кавернозна форма туберкульозу легень.
Діагностування захворювання різними способами
Найчастіше пацієнти, у яких виявляються симптоми описуваного захворювання, до моменту діагностування вже перебувають на обліку в диспансері. У їх анамнезі можна знайти відомості про перенесений туберкульоз.
Найчастіше хвороба виявляється при профілактичному обстеженні пацієнта за допомогою флюорографічного обладнання, рідше зустрічається діагностування у вперше потрапив на прийом до лікаря хворого. Це відбувається через приховане перебігу захворювання, оскільки у людини показники крові практично в нормі, хоча іноді можливе підвищення ШОЕ, поява ознак лімфоцитопенії.
Підставою для обстеження може послужити кашель з мокротою або кровохаркання. Після флюорографії хворого направляють на рентгенографію легень. При цьому виявляються кільцеві тіні, які мають периферичну локалізацію утворень. Найчастіше тіні бувають круглої або овальної форми.
Після цього робиться диференціальна діагностика. Вона потрібна для відсіву таких діагнозів, як абсцес легень або периферична ракова пухлина на органі, обмежений пневмоторакс, плеврит з наявністю капсул в тканинах легень, бульозна емфізема, ехінококоз. Тому хворого переправляють на лабораторні дослідження або проводять ендоскопічне обстеження пацієнта.
Якщо захворювання виявлено у вперше прийшов на обстеження людину, то в аналізі його мокротиння присутня велика кількість мікобактерій. При відсутності мокроти проводиться бронхоскопія. Вона дозволяє виявити запальний процес, що починається в бронхах.
При цьому розвивається ендобронхіт, який перешкоджає самостійному закриттю порожнин, що виникли під час хвороби. Якщо у хворого виявлено це поразку, то лікувальний процес затягується, оскільки доводиться застосовувати інші заходи для усунення кавернозних капсул.
Найчастіше результат описаних туберкулінових проб буває слабо позитивним.
Лікувальні заходи та прогноз описуваної хвороби
Після постановки діагнозу хворого поміщають у стаціонар, оскільки найчастіше у нього відбувається виділення мікобактерій при кашлі, а це може призвести до поширення туберкульозу. Пацієнта укладають у протитуберкульозний диспансер.
Якщо хвороба виявлена у людини вперше, то лікарі призначають медикаментозне лікування. Хворому виписують такі препарати, як Стрептоміцин, Ізоніазид, рифампіцин, Етамбутол. Найчастіше призначаються відразу 3 або 4 медикаменти.
Щоб забезпечити потрібну для лікування концентрацію лікувальних хіміотерапевтичних засобів, їх вводять прямо в з’явилися порожнини. Використовується внутрішньовенне вливання або введення лікувальних компонентів в бронхи.
Лікар, в залежності від стану хворого, може рекомендувати проведення додаткової терапії іншими препаратами. Якщо виявлена висока стійкість мікобактерій до використовуваних медикаментів, то до найчастіше додають препарати групи фторхінолонів і Канаміцин.
Пацієнт повинен використовувати для лікування спеціальну дихальну гімнастику (про неї на консультації розповість лікар). Застосовуються методи фізіотерапії, наприклад, лікування ультразвуком, індуктотермія. Може використовуватися для лікувальних цілей лазерна терапія.
У більшості випадків описується захворювання легенів, яке добре піддається лікуванню. При сприятливому перебігу необхідно провести курс терапії протягом 4-6 місяців.
За цей час зникає мокрота, припиняється кашель, зменшуються в розмірах або повністю закриваються всі утворені в легеневій тканині порожнини.
Якщо лікування не дало потрібних результатів, лікарі можуть призначити хірургічну операцію. Проводиться резекція легені або накладається штучний пневмоторакс. У будь-якому випадку після медикаментозного або хірургічного лікування хворий проходить санаторну та амбулаторну терапію. Потім його ставлять на диспансерний нагляд.