Грижа у жінок і чоловіків: симптоми різних видів утворень у дорослих
Грижа – це ущільнення округлої форми, яке виступає під шкірою в області живота через черевні м’язи в порожнину паху. Розміщуватися така освіта може на животі або в паховій області. У порожнину можуть випадати оболонки кишечника, сечового міхура, ділянки статевих органів, кишок та інші внутрішні органи.
Чоловіки будь-якого віку страждають грижею помітно частіше жінок, складаючи понад 90% від загальної кількості пацієнтів. Причини криються в анатомічних особливостях чоловічого тіла, характері фізичної активності сильної статі, виконанні чоловіками важкої фізичної роботи, їх способі життя.
У чоловіків найбільш часто зустрічається пахова грижа. Так називається зміщення органів або їх частин в паховий канал – вузьку, трикутну в перерізі порожнину, що знаходиться між м’язами очеревини. Жінки ж частіше страждають від пупкової або черевної грижі. Ділянка, на якій вона з’являється, на медичному мовленні називають грижовими воротами.
Грунтуючись на механізмі виникнення, грижі поділяють на вроджені та набуті.
Головна причина придбаної грижі – надмірний тиск на органи черевної порожнини. Воно виникає внаслідок піднімання важких предметів, занадто сильних фізичних навантажень, хвороб травного тракту з частими запорами, дуже сильного кашлю, а у жінок також при вагітності.
Друга причина – слабкі м’язи. Ослаблений людина, яка мало рухається, важко хворіє, потрапляє в групу ризику і при збігу чинників може «заробити» грижу.
Коли черевні і пахові м’язи не справляються з навантаженням, вони фізично не в змозі стримувати тиск внутрішніх органів, які починають провалюватися в вузький проміжок пахового каналу. Сприяють появі грижі ожиріння (через велику вагу) або сильне схуднення (через ослаблені м’язи і зменшення підшкірного жирового прошарку).
Ці проблеми можуть посилюватися в старості, коли м’язова система людини старіє, слабшають сполучні тканини зв’язок і весь організм відчуває нестачу сил.
«Важливо! Схильність до грижі у людей буває різна, часто вона може мати спадковий характер»
На розвиток грижі впливає вагітність, але, зі зрозумілих причин, для чоловіків цей фактор ризику неактуальний. Багаторічні спостереження медиків показують, що жінки хворіють грижами в 40-50 разів рідше за чоловіків.
Які види грижі бувають у чоловіків
Пахова грижа – один з найпоширеніших у чоловіків недуг. Бувають косі і прямі різновиди таких гриж. При косій формі вміст знаходиться всередині сім’яного канатика уздовж пахового каналу і зачіпає мошонку. До косим відноситься, в тому числі, пахово-мошоночна грижа, при якій органи випадають через область паху в мошонку.
«Важливо! Пряма грижа купується тільки протягом життя. Її особливість – знаходження випали тканин і органів безпосередньо в порожнині пахового каналу (а не в сім’яного канатика)».
Грижі можуть по-різному розташовуватися щодо органів очеревини і частин тіла. За цією ознакою виділяються:
- межпахова;
- епігастральна;
- спинна;
- стегнова.
Крім цього, грижі бувають затиснені і не затиснені. Якщо грижа не затиснена, то вона здатна вправлятися сама. При зміні пози, особливо в положенні лежачи, яка виступає округлість впадає в лоно очеревини, орган повертається на місце.
Це може статися навіть від простого натискання пальцями: шкірні покриви і знаходяться за ними внутрішні органи приходять в початкове положення. На початкових етапах захворювання далеко не завжди відчувається біль.
Але в подальшому ділянка з грижею починає боліти при навантаженні – наприклад, при піднятті важких предметів.
Потрібно насторожитися, якщо з’являються такі симптоми, як часте сечовипускання, затримка газів і калу, інші некомфортні стани в животі, пов’язані з порушенням роботи органів черевної порожнини. Потрібно пам’ятати, що, хоча така грижа доставляє неприємні відчуття, небезпеки для життя в цілому немає.
При затисненій грижі картина хвороби і прогноз на її результат повністю змінюються. Хворий відчуває себе погано, йому потрібна невідкладна медична допомога. Єдино можливий метод його лікування, а точніше, порятунку – екстрена хірургічна операція.
Види оперативного втручання при паховій грижі
Вилікувати пахову грижу у чоловіків можливо тільки одним шляхом – хірургічним. Народні засоби, бандаж, медикаменти полегшать перебіг хвороби, але повністю позбавити від хвороби цим коштам не під силу.
Операція на грижі називається герніографією. Вона проводиться двома основними способами: відкритим (видалення через розріз) або методом лапароскопії (видалення через невеликий отвір). Другий метод більш щадний для організму. Це відбувається в силу того, що багато людей звертаються за допомогою до лікаря на досить запущених стадіях захворювання.
Лапароскопія (ендоскопія) – це сучасний маловтручальний (щадний) метод хірургії.
Він полягає в ушиванні грижі за допомогою лапароскопа (ендоскопа) через невелике (діаметром до 1,5 см) отвір.
Ендоскоп – інструмент з системою спеціальних лінз, підключений до відеокамери. Як правило, робиться не один прокол, а 3-4 – для введення затискачів та інших необхідних інструментів.
«Важливо! Лапароскопія показана пацієнтові в випадках, коли немає ускладнень, однак іноді таким методом проводять складні маніпуляції».
Загальна схема операції така: в тканинах робиться невеликий прокол для доступу до грижового мішка з введенням вуглекислого газу, грижовий мішок виводиться і очищається, накладаються шви. Відновлювальний період в стаціонарі триває 6-7 днів. Шрамів не залишається, хворобливих відчуттів також не спостерігається.
Лапароскопія легше переноситься пацієнтами, але більш складна для лікарів в порівнянні з операцією відкритого типу. Хірургу доводиться покладатися на техніку, яка збільшує зображення органів, дає їх більший огляд, але при цьому може створювати ефект невірного сприйняття масштабів. Око доктора повинно правильно оцінювати відстані і величини через камеру, в той час як при порожнинних операціях органи і тканини знаходяться в безпосередній видимості. Така операція може тривати довше порожнинної, але при професійному проведенні має ряд «плюсів».
Порожнинна операція з видалення грижі вимагає розрізу тканин від 5 см. Його розміри можуть доходити і до 8-12 см. У дітей операція проводиться під загальним наркозом, у дорослих – за показаннями.
При даному виді операції паховий канал розкривається, внутрішні і зовнішні черевні м’язи відшаровуються один від одного.
З обережністю відділяється насіннєвий канатик, грижовий мішок розкривається, і те, що знаходиться в ньому орган вправляється на місце – в черевну порожнину. Доктор прийме рішення, як краще провести підшивку і пластику тканин.
Якщо небезпека рецидиву хвороби оцінюється як висока, підшивається сітка в місцях, де м’язи знову можуть “просісти”.
Відновлення організму після порожнинної операції відбувається довше, ніж після лапароскопії. Необхідна перев’язка і обробка швів. Перші години після припинення дії анестезії на місці розрізу може відчуватися біль. Протягом декількох днів хворому показана дієта. Відновлення в післяопераційний період триває не менше 10 днів.
Одна з різновидів порожнинної операції – лапаротомія. Цей метод застосовується при затисненій грижі, в разі виявлення некрозу кишечника.
У практиці зустрічається також комбінований хірургічний метод, що поєднує в собі елементи і відкритого доступу, і лапароскопії.
Існує і проміжний спосіб оперативного лікування пахової грижі – обтураційна пластика. Він полягає в тому, що через розріз (в 3-4 сантиметри) грижа вправляється в черевну порожнину, після чого м’язові стінки зміцнюються сіткою. При такому способі реабілітація організму проходить набагато швидше. Операцію проводять під місцевою анестезією.
Напередодні хірургічного втручання хворого готують до операції, з вечора виключаючи споживання їжі і рідин.
Пахова грижа у чоловіків: лікування без операції
На початкових стадіях захворювання, а також з метою профілактики, рекомендується носити паховий бандаж. Його призначення – підтримувати м’язи, які не справляються (або можуть не впоратися) з навантаженням.
З цієї ж причини бандаж необхідний чоловікам при заняттях силовими видами спорту або важкою фізичною роботою з підняттям тяжкості.
Бандаж сам по собі не вилікує від грижі, але буде перешкоджати ускладненням, в тому числі і такого небезпечного, як її защемлення.
 Консервативне лікування включає прийом деяких ліків, в тому числі нестероїдних протизапальних препаратів, і лікувальну фізкультуру. Хворим з грижею корисні вправи, які зміцнюють черевні стінки: «велосипед», «ножиці», стискання м’яча. Застосовують також компреси з кори дуба, квашеної капусти. Що стосується дієти, то лікар порекомендує вживати більше їжі, багатої на клітковину, каш, фруктових і овочевих соків. А ось солодощі, гостру, жирну, солону їжу, міцні чай і каву, алкогольні напої необхідно обмежити.
Консервативне лікування включає прийом деяких ліків, в тому числі нестероїдних протизапальних препаратів, і лікувальну фізкультуру. Хворим з грижею корисні вправи, які зміцнюють черевні стінки: «велосипед», «ножиці», стискання м’яча. Застосовують також компреси з кори дуба, квашеної капусти. Що стосується дієти, то лікар порекомендує вживати більше їжі, багатої на клітковину, каш, фруктових і овочевих соків. А ось солодощі, гостру, жирну, солону їжу, міцні чай і каву, алкогольні напої необхідно обмежити.
Чому ми говоримо про консервативне лікування, якщо найефективнішим методом вважається хірургічний? Чи робити операцію, залежить від ступеня розвитку хвороби.
Але головне – в силу особливостей стану організму оперативне втручання показано не всім. Операцію не проводять ослабленим хворим: при загальному виснаженні організму, важких супутніх захворюваннях, дуже літнім людям.
Для таких людей відновлення в післяопераційний період може виявитися більш ризикованим, ніж життя з грижею.
Вражена грижа: в чому небезпека?
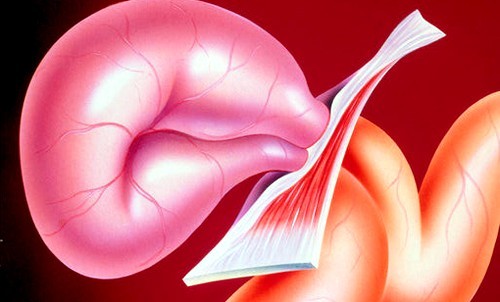 При защемленій грижі випали в щелевидну порожнину ділянки внутрішніх органів не можуть вправитися, повернутися на своє місце. Вони виявляються затисненими, нерідко здавленими, що призводить до некрозу (омертвіння тканин), нагноєння і інтоксикації організму. Тому у людини з ущербною грижею наявності, повністю або частково, ознаки запального процесу або отруєння. Він блідне, його морозить, нудить. Бувають блювота, порушення прохідності кишечника. В ураженій області шкіра червоніє або синіє, в цьому місці відчувається сильний біль.
При защемленій грижі випали в щелевидну порожнину ділянки внутрішніх органів не можуть вправитися, повернутися на своє місце. Вони виявляються затисненими, нерідко здавленими, що призводить до некрозу (омертвіння тканин), нагноєння і інтоксикації організму. Тому у людини з ущербною грижею наявності, повністю або частково, ознаки запального процесу або отруєння. Він блідне, його морозить, нудить. Бувають блювота, порушення прохідності кишечника. В ураженій області шкіра червоніє або синіє, в цьому місці відчувається сильний біль.
«Важливо! Якщо не вжити термінових заходів з порятунку хворого, такий стан загрожує перитонітом – запаленням стінок очеревини, при якому можливий летальний результат».
Реабілітація та обмеження після операції
Для відновлення в післяопераційний період показаний постільний режим (як мінімум, на 2 дні), сувора дієта, що виключає газоутворюючі продукти (йогурти, солодощі, фрукти, газовані напої). Через 10 днів зазвичай знімають шви, до цього проводяться перев’язки.
Важливо прийняти той факт, що в найближчий час і в подальшому людині доведеться виключити фізичні навантаження. Вантажити меблі, наприклад, чоловікові після операції з видалення грижі протипоказано, як і інші заняття, що вимагають напруги м’язів під сильним тиском.
Трапляється, що хірургічний метод лікування вибирається помилково. Але все-таки недбале ставлення до рекомендацій лікарів після операції і надмірна фізична активність стають не менш важливою причиною «повернення» грижі. І це спостерігається у 5-10% тих, хто, здавалося б, уже одужав.
Пахова грижа у дорослих: причини розвитку, ознаки, лікування
Пахова грижа – це стан, при якому відбувається вихід розташованих у черевній порожнині органів (кишкових петель, яєчників, сальника) через паховий канал за межі черевної стінки. Паховий канал – це простір, яке знаходиться між широкими м’язами черевної стінки, в якому розташовується насіннєвий канатик. У жінок у цій частині локалізується кругла маткова зв’язка.
В основному від пахової грижі страждають особи чоловічої статі (приблизно в п’ять разів частіше, ніж жінки). Така особливість захворювання обумовлена анатомічно: під час внутрішньоутробного розвитку яєчка хлопчиків розташовуються в черевній порожнині і потім опускаються в мошонку.
Класифікація
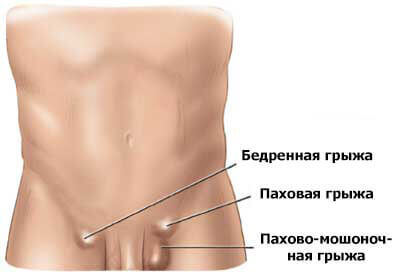 Як у дітей, так і у дорослих пахова грижа класифікується за кількома ознаками:
Як у дітей, так і у дорослих пахова грижа класифікується за кількома ознаками:
1. За локалізацією:
- лівостороння;
- правобічна;
- двостороння.
Односторонні випинання зустрічаються набагато частіше.
2. За характером і місцем формування:
- Прямі – їх розвиток відбувається в області так званої пахової ямки. Процес обумовлений слабкістю сполучної тканини, яка є основою задньої стінки пахового каналу. Особливістю такої грижі є проходження лише через зовнішній отвір пахового каналу, але не через весь канал. Таким чином, траєкторія руху грижового мішка виявляється прямою – звідси пішла назва цього різновиду випинань. У прямих гриж мішок локалізується за межами складових сім’яного канатика.
- Косі – косо проходять по паховому каналу і виходять через зовнішнє пахове отвір.
Косі в свою чергу діляться на:
- пахові – не проходять межі пахового каналу;
- пахово-мошоночні – розвиваючись, випинання виходить за межі пахового каналу, опускаючись у чоловіків в мошонку (див. рис.), а у жінок – в праву або ліву велику статеву губу.
3. За причинами і часом виникнення:
- вроджені – їх поява зумовлена наявністю вроджених вад у розвитку;
- придбані – в основному є наслідком поєднання кількох факторів: слабкості зв’язкового апарату, значних фізичних навантажень тощо.
4. За статевою приналежністю:
- чоловічі;
- жіночі (зустрічаються досить рідко).
5. За наявністю ускладнень у вигляді обмеження:
- неущемлені;
- ущемлені.
Другий тип є гострим станом і є надзвичайно ризикованим. При його розвитку необхідна термінова медична допомога. Обмеження буває наступних видів:
- еластичне;
- каловое;
- ріхтеровське;
- ретроградне;
- розвиток грижі Літтре – обмеження грижового мішка, що містить дивертикул Меккеля.
Розвиток хвороби і її причини
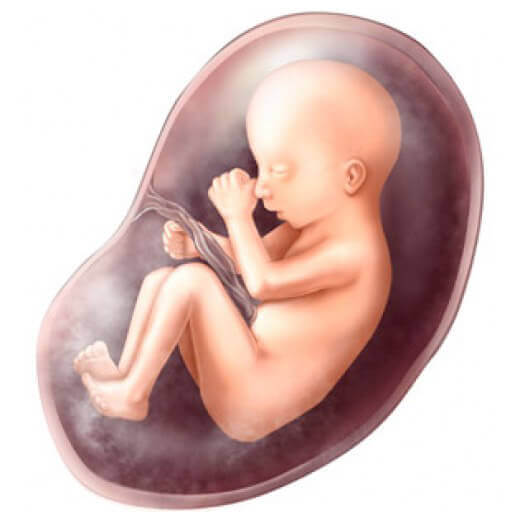
У плода яєчка розташовуються недалеко від нирок, в черевній порожнині. У процесі розвитку вони починають опускатися вниз і до часу появи дитини на світ повинні опинитися в мошонці. При переміщенні яєчка вниз опускається і частина очеревини – тонкої напівпрозорої серозної оболонки, яка покриває зсередини стінки черевної порожнини і знаходяться там органи. В результаті в мошонці формується щось на зразок маленького кишеньки з очеревини. У нормальному стані у новонародженого він повністю заростає, але при наявності відхилень у розвитку «кишенька», або вагінальний відросток очеревини (його медична назва), залишається у відкритому стані. На його основі формується грижовий мішок, в який випадають частини розташованих в животі внутрішніх органів.
У плода жіночої статі яєчники не переміщаються – вони спочатку розташовані на своєму анатомічному місці. З цієї причини у дівчаток немає піхвового відростка, і ризик розвитку гриж у них мінімальний.
Придбана форма пахової грижі суттєво відрізняється від вродженої. Сприятливим фоном для її появи є два фактори:
- слабкий розвиток сполучної тканини в області паху та пахового кільця;
- значне фізичне навантаження, що призводить до напруження черевних м’язів і підвищення тиску всередині черевної порожнини.
У багатьох випадках провокуючим моментом для появи пахового випинання стає підняття тяжкості, рідше – сильне і тривале чхання або кашель, нестримне блювання.
У жінок пахова грижа нерідко з’являється під час вагітності. Це пов’язано з наступними обставинами:
- збільшенням матки, що призводить до підвищення тиску всередині черевної порожнини;
- запорами, які не є рідкістю під час виношування дитини та значно збільшують ймовірність появи пахового випинання;
- ослабленням м’язів преса в результаті їх розтягування і втрати тонусу;
- тиском збільшеної матки на нижню область черевної порожнини і пах.
Вміст грижового мішка при паховій грижі
У чоловіків у грижовому мішку часто виявляються частини тонкого кишечника, для яких характерна велика ступінь рухливості. Нерідко, особливо в зрілому віці, у нього потрапляє великий сальник – звисає у вигляді фартуха всередині черевної порожнини листок зі сполучної тканини.
У дівчаток і жінок у грижовому мішку можуть розташовуватися також яєчники або маткові труби. У дитячому віці там може виявитися сліпа кишка внаслідок значної рухливості товстої кишки. У цьому випадку розвивається так звана змінна грижа, особливістю якої є відсутність задньої стінки.
Діагностика
Основою діагностики є візуальний огляд та опитування хворого.
- При обмацуванні виявляється еластична, м’яка консистенція випинання.
- У більшості випадків у горизонтальному положенні воно з легкістю вправляється назад у черевну порожнину.
- Процес вправляння супроводжується характерним бурчанням.
- Після цього пальпація виявляє розширення зовнішнього пахового кільця.
- Картину доповнює так званий симптом поштовху під час кашлю.
У випадках, коли випинання не носить постійний характер, для діагностики використовують покашлювання, напруження, призначають огляд після певних фізичних вправ. У цьому випадку постановка діагнозу ґрунтується на наступних ознаках:
- розширення пахового кільця;
- збільшення товщини частин сім’яного канатика;
- наявність позитивного симптому поштовху;
- анамнестичні дані.
Як її розпізнати?
Як правило, виявлення пахової грижі і у чоловіків, і у жінок не пов’язане з будь-якими труднощами: ознаки можна помітити під час звичайного візуального огляду області паху.
Основний симптом – випинання, яке збільшується при фізичному навантаженні і зменшується або зовсім зникає в стані спокою або в положенні лежачи. Зазвичай воно не буває болючим.
Залежно від конкретного виду випинання має певну форму:
- округлу – при паховій різновиди;
- овальну – при пахово-мошоночній.
Для другого типу характерно опускання грижового мішка в мошонку, що призводить до її асиметрії внаслідок розтягування однієї частини. У жінок грижа в паху буває круглої форми і локалізується в області зовнішнього пахового кільця. Значні розміри випинання призводять до його опускання в ліву чи праву статеву губу.
В основному вроджена і придбана різновиди пахової грижі мають однакову симптоматику. Пацієнти самі можуть виявити у себе випинання, яке збільшується у вертикальному положенні при напрузі м’язів преса.
Появі грижі нерідко передує підвищене навантаження. При невеликих розмірах її наявність не завдає дискомфорту – в цьому випадку клініка обмежується описаними проявами. При тривалому перебігу хвороби та збільшенні розмірів випинання з’являються такі симптоми:
- болі в нижній половині живота та попереку, що виникають внаслідок здавлювання петель кишечника або частин інших органів;
- запори – також є наслідком тиску на внутрішні органи;
- здуття живота;
- проблеми з сечовипусканням – це явище досить рідкісне і проявляється при попаданні в грижовий мішок частини сечового міхура;
- розвиток гострого апендициту – також трапляється дуже рідко і пов’язано з перебуванням всередині грижового мішка сліпої кишки. У цьому випадку розвивається типова клінічна картина: інтенсивні болі в області живота, нудота з блювотою, запори, проноси, погіршення загального стану, підвищення температури.
Диференціальна діагностика
Пахову грижу слід диференціювати в основному від двох захворювань:
1. Водянка яєчка (гідроцеле). Обидві патології мають ідентичне походження, але відрізняються за течією і ознаками:
- Під час водянки яєчко знаходиться всередині пухлини (випинання), а при грижі воно розташоване поза нею.
- Пухлина при водянці відрізняється тугоеластичною консистенцією, має кістозний характер і просвічує.
- Вранці вона менша, під вечір істотно збільшується і стає більш пружною і напруженою.
- Вагінальний очеревинний відросток відрізняється більш вузьким просвітом і заповнений рідиною, а не петлями кишечника.
Оскільки при водянці призначається таке ж лікування, як і при паховій грижі, неуточнений діагноз перед операцією не відіграє значної ролі. У деяких випадках тільки після здійснення розрізу хірург може з точністю відрізнити ці хвороби.
2. Паховий лімфаденіт є запальний процес у лімфатичному вузлі, розташованому в області паху. Хвороба може проявлятися тільки за допомогою збільшення лімфовузлів і не завжди супроводжується типовими ознаками запалення: підвищенням температури, болями і т.д. Відмінністю від грижі є більш щільна консистенція лімфатичного вузла.
Додаткові дослідження
Додатковими методами діагностики є:
- Ультразвукове дослідження мошонки для визначення характеру вмісту (це можуть бути петлі кишечника, частини інших органів або рідина).
- Діафаноскопія, яка полягає в просвічуванні мошонки за допомогою будь-якого джерела світла (цей метод не вважається досить надійним і інформативним).
Лікування
 Єдиним результативним способом лікування пахової грижі є її видалення. Така операція називається герніопластика. Її метою є висічення грижового мішка і здійснення заходів по зміцненню стінок пахового каналу. Застосування новітніх способів знеболювання дає можливість проводити герніопластику при будь-якому віці пацієнта.
Єдиним результативним способом лікування пахової грижі є її видалення. Така операція називається герніопластика. Її метою є висічення грижового мішка і здійснення заходів по зміцненню стінок пахового каналу. Застосування новітніх способів знеболювання дає можливість проводити герніопластику при будь-якому віці пацієнта.
При цьому використовують дві методики:
- Пластика місцевими тканинами є зшивання між собою тканин пахового каналу для усунення випинання. Такий спосіб вимагає натягу тканин, звідки й походить друга назва – натяжна пластика. Під час операції хірург вшиває черевну стінку власними тканинами, стягуючи їх до щільного зіткнення. Подібна методика нерідко призводить до рецидивів хвороби (від 10 до 30% випадків в залежності від стадії).
- Пластика з використанням особливих синтетичних протезів (ненатяжна). В цьому випадку грижовий дефект покривається особливою сіткою, виготовленою на основі синтетичних матеріалів, що дозволяє уникнути натягу. Після розміщення ендопротеза в паховій каналі починається процес утворення сполучної тканини, яка з часом проростає в елементи сітки. Це виключає рецидиви. Через деякий час після операції розрізнити протез і тканини організму неможливо.
Чи можлива консервативна терапія?
Єдиним способом, рекомендованим при консервативному лікуванні пахової грижі, є носіння спеціального бандажа. До такої міри замість хірургічного втручання звертаються в рідкісних випадках:
- при наявності післяопераційних гриж великих розмірів, що виключають можливість проведення повторного хірургічного втручання;
- при післяопераційних грижах із приєдналася гнійним процесом, наявність якого є протипоказанням до повторної операції;
- на стадії рецидиву грижі після операції з її видалення;
- в разі наявності серйозних протипоказань до хірургічного лікування, до яких відносяться: старечий вік, серцеві або судинні патології, порушення згортання крові.
Плюси бандажа – гарантія надійного утримування внутрішніх органів у черевній порожнині і попередження ще більшого випинання.
АЛЕ, необхідно розуміти, що бандаж є лише тимчасовим способом поліпшення стану пацієнта і профілактики збільшення грижового випинання або його обмеження.
Припинення носіння цього лікувального виробу призводить до негайного появи симптомів грижі.
Обмеження
Обмеження є наслідком здавлювання органу, що знаходиться в грижовому мішку, в області воріт грижі. Причиною такого ускладнення можуть бути:
- підвищення тиску у внутрішній частині черевної порожнини;
- порушення роботи кишечника;
- наявність кишкових інфекцій;
- підвищене газоутворення.
Наслідком здавлювання є розлад харчування та кровопостачання ураженого органу, що може спровокувати його некроз.
Діагностика обмеження
В основному пацієнти можуть точно вказати час появи болю в паховій області.
- Випинання стає напруженим.
- З’являється різка болючість при пальпації – вона є наслідком здавлювання судин і нервів.
- Грижу не вдається вправити назад у порожнину живота.
- Через деякий час больовий синдром слабшає.
- Хворі скаржаться на слабкість.
- Нерідко спостерігається нудота з блювотою.
- Можлива затримка стільця.
Незважаючи на наявність яскравої клінічної картини, постановка діагнозу защемленої пахової грижі іноді виявляється складною. У деяких випадках за допомогою аналогічних симптомів можуть виявлятися кіста сім’яного канатика і лімфаденіт.
Оскільки обмеження є вкрай небезпечним станом, в будь-яких сумнівних випадках доцільним є хірургічне втручання. Значну складність становить діагностування обмеження грижі в паху у жінок.
Коли ущемленими органами виявляються яєчник або маткова труба, інтенсивний больовий синдром в основному відсутній, що створює ілюзію щодо задовільного стану пацієнтки.
Така ситуація може призвести до затримки операції, що в разі утиску надзвичайно небезпечно: результатом зволікання стає часткове або повне омертвіння здавленого органу.
З цієї причини навіть при найменшому підозрі на можливе обмеження грижового мішка негайно проводиться операція.
Симптоми грижі у жінок і чоловіків
Хоча дана патологія може з’являтися як у жінок, так і у чоловіків у різних місцях, симптоми і перебіг захворювання іноді проявляються по-різному.
Також варто враховувати схильність жінок до деяких видів грижі, наприклад, пупкової та стегнової. Нижче ми розповімо, які особливості симптоматики має грижа у жінок, і на що саме слід звертати увагу.
Перш ніж читати далі, я задам вам питання: ви все ще шукаєте «чарівного доктора-масажиста-змовника», який шляхом «секретних маніпуляцій» вилікує грижу з першого разу?
Поспішаю вас засмутити: будь-який вплив на хребет від рук непрофесіоналів – вірний шлях до погіршення і екстреної операції!
А всі засоби від болю «за 1 хвилину як рукою зняло», які рекламують – це не вихід, побічних дій від цього ще більше. Маркетологи просто заробляють на вашій наївності величезні гроші.
Єдиний засіб, який хоч якось допоможе, це Трауфаст. Цей збір не продається в аптеках і його не рекламують в інтернеті.
Щоб ви не подумали, що вам втюхують чергову «панацею від усіх хвороб», я не буду описувати, який це дієвий препарат … Якщо цікаво, читайте всю інформацію про препарат самі.
Симптоми міжхребцевої грижі
Грижа міжхребцевих дисків – це, як правило, прерогатива дорослих. Розриви фіброзного кільця трапляються найчастіше у людей старше 30-40 років, за рахунок надмірних навантажень, сидячого способу життя, шкідливих звичок і неправильного харчування. Міжхребцева грижа у чоловіків і у жінок зустрічається досить часто і має однакові ознаки.
В першу чергу патологія дає про себе знати болями в спині. Неприємні відчуття є наслідком того, що грижа здавлює нервові корінці і на ділянці порушується кровообіг.
Якщо захворювання торкнулося поперековий відділ, тоді біль віддається в сідницю і ногу. При цьому німіє та нога, з якого боку хребта знаходиться ця патологія.
Як правило, людина швидше втомлюється, і біль посилюється до вечора, особливо після навантажень.
Найчастіше подібне захворювання не викликає ніяких відчуттів. Всі вищевказані симптоми з’являються внаслідок обмеження.
Тоді в пошкодженій зоні починається запальний процес і первинне завдання лікарів – зняти запалення і відновити кровообіг.
У більшості випадків больовий синдром у дорослих жінок тримається в середньому близько 1-2 місяців. Біль відступає поступово при правильному лікуванні.
В особливо важких випадках у поперековому відділі міжхребцева грижа у жінок може стати причиною порушень процесів дефекації і випускання сечі. За рахунок оніміння м’язів таза відбуваються запори або нетримання калу і сечі. Такі симптоми – це сигнал до негайної госпіталізації.
Якщо патологія виникла в шийному відділі, то жінку можуть почати турбувати головні болі, підвищення тиску, запаморочення, шум у вухах. Набагато рідше трапляється грижа грудного відділу.
Тоді у людини спостерігається біль в області серця, яка не пов’язана з роботою цього органу. Зовнішні ознаки в представленого захворювання відсутні. На рентгенівському фотознімку його також неможливо побачити.
Симптоми пупкової грижі
Пупкова грижа у жінок найчастіше зустрічається під час або після вагітності. В цей період м’язи живота перевантажені, тому натяг може ослабнути і внаслідок цього з’являються грижові ворота, через які і випинається кишечник.
До групи ризику входять жінки, яких очікують 2 або 3 пологи. Також захворювання може розвинутися і після вагітності, якщо м’язи живота довго не можуть прийти в тонус.
Пупкова грижа у чоловіків, лікування якої проводять за допомогою операції, є наслідком фізичних навантажень і генетичної схильності.
Головні симптоми захворювання – випинання пупка і біль в області живота. Фото із зовнішніми проявами патології можна легко знайти в мережі. Хоча друга ознака має місце тільки при наявності обмеження. На першій стадії грижу легко вправити на місце легким натисканням на пупок.
Симптоми стегнової грижі
Стегнова грижа у жінок зустрічається частіше, ніж у чоловіків за рахунок особливої будови кісток таза. Вона має на увазі випадання кишечника або сальника з черевної порожнини в стегновий канал.
Перші симптоми можна помітити при фізичних навантаженнях. На внутрішній стороні стегна поруч з лобковою кісткою з’являється здуття. У цьому ж місці відчувається біль. У лежачому положенні стегнове випинання згладжується і практично непомітно. Неприємні відчуття в нозі посилюються під час ходьби і зміни погоди, особливо це стосується дорослих жінок старше 40 років.
Якщо ви помітили у себе подібні симптоми, зверніться за допомогою до хірурга. Як правило, для постановки точного діагнозу лікарю потрібен спеціальний рентгенівський знімок, результати ультразвукового дослідження яєчників і сечового міхура. Також пацієнтам проводять герніорафію за допомогою контрастної речовини, яка вводиться в черевну порожнину.
У дорослих грижі виявляють досить часто, особливо якщо мають місце фактори ризику: сидяча робота, фізичні перевантаження, нездоровий спосіб життя, зайва вага. При виявленні будь-яких перерахованих вище симптомів, необхідно проконсультуватися з досвідченим фахівцем.
Грижі не проходять самі по собі, і затягування з діагностикою та лікуванням може призвести до неприємних наслідків. Не варто також намагатися поставити собі самостійно діагноз по фото з мережі і займатися самолікуванням.
Довіртеся професійним лікарям, і захворювання пройде швидко і непомітно.
Симптоми міжхребцевих гриж
Симптоми грижі часто проявляються так, що люди плутають їх з симптомами остеохондрозу, радикуліту або іншими захворюваннями опорно-рухового апарату. Біль у попереку при поворотах, нахилах, тривалому сидінні може виникати не тільки при грижах міжхребцевих дисків. Тому встановити діагноз може тільки лікар.
Грижа спини – це вже запущений стан остеохондрозу. Виникає це захворювання не відразу. Формування скелета починається під час внутрішньоутробного розвитку. Після народження і дорослішання на опорно-руховий апарат людини діє безліч навантажень. Патології хребта розвиваються поступово, і цей процес починається ще з садка. Саме там дітей привчають сидіти за столом.
Однак мало хто з дітей робить це правильно. В період, коли йде бурхливе зростання та становлення всіх органів і систем, неправильна постава веде до викривлення хребта і сколіозу, що негативно позначається на стані міжхребцевих дисків.
Згодом, якщо не вживати ніяких профілактичних заходів, ситуація буде тільки погіршуватися.
Підняття тягарів, тривале перебування на ногах, носіння взуття на підборах, сидячий спосіб життя, неправильні нахили, сон на неякісних матрацах можуть призвести до утворення гриж.
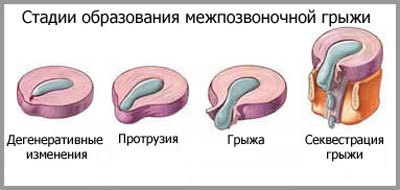
Важливо врахувати один істотний момент: спинна грижа відрізняється від грижі Шморля, хоча обидва діагнози пов’язані з патологією міжхребцевих дисків.
Людям, які не мають медичної освіти, ці назви нічого особливого не говорять. Однак характер, лікування та профілактика цих захворювань суттєво відрізняються.
Симптоми міжхребцевих гриж
Ознаки міжхребцевої грижі залежать від того, в якому відділі вона утворилася. Хребет ділиться на шийний, грудний і поперековий відділи. Грижа може з’явитися в будь-якому з цих відділів. Багато що залежить від професійної діяльності людини. Найчастіше страждає поперековий відділ, оскільки основне навантаження лягає на нього.
Грижі в грудному та шийних відділах можуть виникати через травми та зустрічаються рідше. Небезпека даного захворювання полягає в тому, що спочатку воно не проявляється якимось особливим насторожуючим чином. Пацієнти звертаються за допомогою тільки тоді, коли хвороба вже сильно прогресує і заважає звичайному життю.
Симптоми грижі в шийному відділі проявляються болями різної інтенсивності в області шиї і голови, які не піддаються лікуванню консервативними методами. Пацієнти скаржаться на появу головних болів після перебування голови або шиї в одному положенні.
Супутні ознаки такі:
- відчуття «мурашок» в руках та частині спини;
- слабкість і оніміння рук;
- часті запаморочення;
- мігрень;
- хиткість ходи;
- порушення координації рухів;
- відчуття нестачі повітря;
- страх за здоров’я;
- двоїння в очах;
- дискомфорт при поворотах голови (різке потемніння в очах, шум у вухах).
Така симптоматика спостерігається, якщо в шийному відділі відбувається здавлювання нервових корінців (компресія).
При найважчих ускладненнях, які проявляються внаслідок стискання стовбура головного мозку, потрібне негайне хірургічне втручання.
Слід врахувати, що хворобливі відчуття більше пов’язані з тим, наскільки серйозне сталося защемлення і здавлювання нервів і судин, а не з розміром грижі.
Чималу роль грає місце локалізації освіти. Існують так звані «німі» грижі, при яких людина лікується від гіпертонії або захворювань серця, не знаючи, що причиною підвищеного артеріального тиску є грижа у шийному відділі хребта. Тому, перш ніж самостійно встановлювати діагноз і приймати будь-які ліки, слід звернутися до лікаря.
Прояви спинної грижі в грудному відділі
Грудний відділ хребта нерозривно пов’язаний з діяльністю внутрішніх органів, таких як серце, шлунок, підшлункова залоза, печінка. Нервові закінчення буквально «обплітають» внутрішні органи.
Це пояснює, чому ознаки грижі в цьому відділі часто маскуються під захворювання органів шлунково-кишкового тракту.
Наприклад, хворі скаржаться на болі в області серця, шлунка, підшлункової залози.
Грижа в грудному відділі хребта проявляється наступними симптомами:
- оніміння рук;
- ефект «плазуючих мурашок»;
- біль між лопатками;
- почуття здавлювання грудної клітини;
- порушення в роботі серця (екстрасистолія);
- зміна чутливості в кінцівках;
- утруднене дихання;
- порушення в роботі органів шлунково-кишкового тракту;
- параліч (в запущених випадках).
Деякі фахівці спостерігають зв’язок між освітою гриж в грудному відділі і розвитком неврологічних розладів. Неврози, панічні атаки з нападами задухи, серцебиття, перепади тиску можуть розвиватися на тлі порушення мікроциркуляції крові. Але такі прояви спостерігаються рідко, і психотерапевти не завжди згодні з такою думкою неврологів.

Поразка грудного відділу відбувається рідко. Це пов’язано з анатомією будови хребетного стовпа. Хребці в даному відділі відрізняються меншими розмірами в порівнянні з поперековими. Також рухливість грудного відділу набагато менша, тому хвороба розвивається повільно, а симптоми маскуються під інші внутрішні хвороби.
При появі болю в шлунку, в області серця або всієї грудної клітини не потрібно поспішати приймати ліки. Можливо, що внутрішні органи абсолютно здорові, а причина болю – міжреберна невралгія.
Для початку зробіть рентген, щоб визначити стан хребетних дисків. Якщо він виявиться неінформативним, тоді для додаткової діагностики потрібно зробити МРТ або КТ.
Після виключення хребетних патологій терапевт направить на обстеження органів шлунково-кишкового тракту.
Грижа в поперековому відділі
Поперековий відділ хребта вразливий більше, ніж інші, оскільки основна частина вагового навантаження лягає на нього. Також хребці в цьому відділі більш рухливі. Ці фактори призводять до швидкого зношування дисків, що грають роль амортизаторів. За останні роки число людей, які страждають від міжхребцевих гриж, стрімко зросло. Найчастіше скарги пред’являють навіть молоді люди від 20 років.
Частково цьому захворюванню посприяв прогрес. Відсутність фізичних навантажень призводить до ослаблення м’язового корсету хребта. А виною всьому телевізор, комп’ютер та інші сучасні технології. Заняття спортом відійшли на задній план, а різкі навантаження без підготовки призводять до пошкодження дисків з усіма витікаючими наслідками.
Грижа в даному відділі супроводжується наступними симптомами:
- помірними або сильними болями в попереку;
- онімінням нижніх кінцівок;
- погіршенням загального стану;
- втратою чутливості в ногах;
- хворобливістю в області сідниць, стегон;
- набряком тканин і м’язів;
- постійною напругою;
- порушенням постави (сутулуватість);
- болями при нахилах і поворотах;
- частковим паралічем;
- порушенням рухових функцій (хворому важко підніматися по сходинках).
Крім описаних симптомів, можуть виникати більш серйозні ускладнення, якщо лікування з якоїсь причини відкладається. Стискання нервових корінців призводить до відмирання і порушення харчування в тканинах.
Крім слабкості в м’язах стегон і стоп, розвивається атрофія. Ноги стають тоншими, слабшими, і виникає асиметрія тіла. Шкіра втрачає чутливість, набуваючи сухий і жовтуватий вигляд.
У деяких випадках людина стає інвалідом.
Крім фізичних симптомів, часто виникають психологічні проблеми, на тлі порушення потенції, погіршення лібідо як у чоловіків, так і жінок, порушення сечовипускання.
У деяких пацієнтів виникає нетримання сечі і калу. Такі симптоми свідчать про занедбаному стані, коли відбувається сильне випинання грижі. У подібних випадках потрібне термінове лікування. Іноді не обійтися без хірургічного втручання.
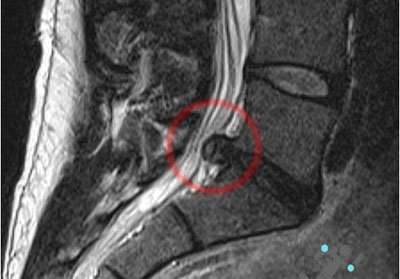
Тільки лікар знає, як визначити грижу у тому чи іншому відділі. Очний огляд, збір скарг не є доказом того, що утворилася грижа. Для уточнення діагнозу проводиться обстеження, в яке можуть включати наступні процедури:
- МРТ (магнітно-резонансна томографія);
- КТ (комп’ютерна томографія);
- рентгенографія;
- мієлограма.
Рентгенографія є рентген, за допомогою якого з’являється можливість оцінити ступінь освіти дистрофічних порушень у хребті.
За рахунок того, що знімок показує зменшення висоти міжхребцевих проміжків або кутове деформування, лікар може запідозрити наявність грижі.
Рентгенографію роблять у тому випадку, коли в лікарні немає іншого обладнання або пацієнт не має можливості пройти інше обстеження.
МРТ вважається найбільш інформативним методом діагностики міжхребцевих гриж в будь-якому відділі. Зазвичай лікарі наполягають зробити МРТ при скаргах, що мають відношення до даного захворювання. Завдяки МРТ можна побачити не тільки утворену грижу, але і ступінь пошкодження інших дисків. Іноді грижі виникають в грудному та поперековому відділі одночасно.
КТ візуалізує ураження кісткової структури хребта і ступінь звуження хребетного каналу. Недолік цього виду діагностики полягає у великій променевій навантаженні.
Мієлографія є рентгенологічним методом дослідження, при якому використовуються контрастні речовини. У субарахноїдальний простір спинного мозку за допомогою голки вводиться контрастна речовина.
Такий метод дозволяє виявити стан судин, визначити, чи відбувся розрив міжхребцевого диска і які причини оніміння кінцівок.
Як запобігти появі грижі?
Будь-яку хворобу легше попередити, ніж потім довго й болісно лікувати. Багато захворювань виникають від викривлення хребта.
Тому профілактикою захворювань опорно-рухового апарату необхідно займатися з дитинства. Не дозволяйте дитині сутулитися під час виконання домашніх завдань.
Обмежте час перегляду телевізора. Замініть комп’ютерні ігри на фізичні вправи або біг.
Добре зміцнює м’язи спини плавання в басейні. При болях робіть вправи, спрямовані на витяжку хребта. Відмовтеся від шкідливих звичок. Збагатіть своє харчування кальцієм, магнієм, цинком, калієм. Навчіться правильно піднімати тяжкості. При сидячій роботі робіть перерви, щоб встати й походити. Це дозволить зняти напругу з м’язів спини.
Які грижі бувають у жінок
Грижа черевної області – це серйозне патологічний стан, внаслідок якого частини деяких органів переміщуються в сусідню порожнину або підшкірну зону живота. Подібне випинання найчастіше проявляється в області пупка або білої лінії преса.
У жіночої статі цей дефект трапляється рідше, ніж у чоловіків, оскільки сильна стать більш схильний до силових навантажень. Однак у жінок ця патологія також має місце, і зазвичай в групу ризику потрапляють жінки у віці від 45 років.
Причини захворювання
Грижі утворюються в результаті порушення балансу між тиском усередині живота і силою передньої черевної стінки, яка це тиск стримує. На передній черевній стінці людини є «слабкі місця» – ділянки найменшого опору тканин. Ці вразливі місця анатомічно обумовлені й є у кожного з нас, наприклад:
- пахова область,
- пупок,
- біла лінія живота (серединна лінія живота),
- а також деякі анатомічні канали між м’язами, сухожиллями й зв’язками.
У цих місцях найчастіше утворюються грижі.
Ряд дефектів в стінці живота можуть з’явитися протягом життя, наприклад:
- після операцій і травм – в області рубця;
- після пологів – в результаті перерастяження черевної стінки;
- при ожирінні, дистрофії, малорухливому способі життя, в старечому віці, – коли сила м’язів черевного преса – нашого захисного корсета, знижується.
Додатковим фактором ризику утворення грижі є вроджена дисплазія сполучної тканини.
При цьому стані зв’язки й сухожилля мають схильність до перерастяженню й погано виконують свою механічну функцію.
У людей з дисплазією сполучної тканини часто зустрічаються вивихи, плоскостопість, гіперподвіжність суглобів (вони можуть притягнути великий палець руки до передпліччя та ін.), пролапс мітрального клапана.
Діагностувати патологію можна не відразу. Візуально новоутворення може виглядати як невелика опуклість на тому органі, де воно з’явилося. До групи ризику входять наступні жінки:
- середнього віку;
- що знаходяться в положенні;
- що займаються важкою фізичною працею або силовими видами спорту.
Вираз грижового дефекту може бути обумовлено різними факторами, серед яких виділяють найбільш поширені:
- Інфекційні захворювання, що супроводжуються сухим агресивним кашлем;
- Вроджена слабкість м’язових тканин черевної зони;
- Патологічні накопичення зайвої рідини в животі;
- Систематичні й надмірні силові навантаження;
- Всілякі травми, післяопераційні ускладнення при недотриманні лікарських рекомендацій;
- Важкі умови фізичної праці;
- Зниження еластичності м’язових тканин;
- Наявність надмірної ваги;
- вагітність;
- Хронічний запор.
Насправді, визначальних чинників прояву подібного анатомічного дефекту набагато більше, і деякі з них навіть невідомі науці.
Типи грижі
На питання про те, які бувають грижі, однозначно відповісти не можна. Справа в тому, що для даної патології передбачена множинна класифікація.
Існує велика кількість типів гриж. Грижі за походженням бувають вродженими й набутими. Вроджені з’являються у людини з народження, придбані – в разі гіпотрофії м’язів, внаслідок внутрішньочеревного тиску, внаслідок травми, після операцій.
Крім того, бувають грижі внутрішні і зовнішні. При зовнішній грижовий мішечок виходить на поверхню тіла. Внутрішні ж непомітні, оскільки не відбувається зміни шкірного покриву.
Грижі живота класифікуються за їх дислокацією. Виділяють пахові, пупкові, післяопераційні, стегнові й діафрагмальні грижі. Анатомічно так склалося, що певні види грижі притаманні дорослим людям, чоловікам чи жінкам, а деякі – дітям. Пахові грижі – найчастіший вид грижі. Вона проявляється в 80% випадків. Це захворювання властиве чоловічому населенню після 50 років.
Головний симптом – це випинання в районі паху й збільшення в розмірах мошонки. Також з’являється дискомфорт при сечовипусканні. Стегнові грижі на 2-му місці за поширеністю після пахових. Зустрічаються вони частіше у жінок після 40 років. Як правило, хворі скаржаться на больові відчуття в низу живота.
Грижі у дітей
У дітей грижі нерідко є вродженою патологією або розвиваються в перші роки життя. Причиною є вроджені дефекти або слабкі місця в черевній стінці.
Факторами до розвитку грижі у дітей можуть бути:
- дисплазія сполучної тканини – вроджене порушення розвитку зв’язок і сухожиль, що знижує їх механічні властивості;
- важкі тривалі захворювання, які уповільнюють розвиток м’язів передньої черевної стінки;
- захворювання, пов’язані з тривалим кашлем (наприклад, коклюш);
- недоношеність (коли діти народжуються раніше терміну, зі слабкою, недорозвиненою черевною стінкою).
У дітей можливі різні види гриж передньої черевної стінки, найчастішими з яких є пахова й пупкова грижі.
Пупкова грижа
Найпоширеніший вид гриж у дітей, особливо у дівчаток. Після народження область пупка – пупкове кільце, – ще не досить сформована й легко розтягується, стаючи воротами для виходу грижі.
Ознаки пупкової грижі стають помітні в перші дні після народження: в області пупка утворюється округле пухлиноподібне утворення, яке збільшується при крику й активних рухах малюка й зменшується, коли новонароджений спокійно відпочиває.
Пупкова грижа зазвичай легко вправляється й рідко ущемляється. У 60% випадків наступає самолікування до 2-3 років. Тому батькам діток з пупкової грижі рекомендується:
- щодня проводити масаж животика малюка;
- регулярно робити гімнастику з дитиною, частіше викладати маля на животик;
- по можливості уникати тривалого плачу й примх;
- пройти з малюком курс лікувальної фізкультури під керівництвом лікаря, а потім повторювати вправи вдома;
- оформити дитину в спеціальні групи плавання для малюків.
Якщо до 5 років грижа не зникла, планується хірургічна операція. У більш пізньому віці самолікування вже практично неможливе, адже пупкове кільце ущільнюється. Надалі, без лікування, грижа буде прогресувати.
Пахова грижа
Пахова грижа – найчастіший вид гриж у дітей, хлопчики хворіють у 8-10 разів частіше, ніж дівчатка. Зазвичай грижа формується справа.
Ознака пахової грижі – наявність випинання в області паху, іноді в мошонці (у хлопчиків). Грижа, як правило, безболісна й легко вправляється. З’являється (або збільшується) при плачі, у вертикальному положенні, при активних рухах дитини.
Пахові грижі у дітей часто порушуються, що супроводжується такими ознаками:
- поява гострого болю в області грижі, занепокоєння й плач дитини;
- багаторазова блювота;
- набряк і почервоніння шкіри в області грижі – пізній ознака утиску.
Якщо своєчасно не надати медичну допомогу, розвивається омертвіння (некроз) тканин грижі, перитоніт (запалення черевної порожнини), часто – кишкова непрохідність. Всі ці ускладнення є смертельно небезпечними. При наявності ознак обмеження грижі потрібно викликати швидку допомогу.
У зв’язку з частим обмеженням, пахова грижа підлягає плановому видаленню у дітей старше 6 місяців. При защемленій грижі показана екстрена операція, незалежно від віку дитини.
Чи можна заговорити грижу?
Хірургічне втручання завжди лякає батьків маленьких дітей. Дійсно, у цьому віці операція – серйозне випробування для організму. Тому багато мам і тат діток з грижами шукають порятунку у народних цілителів і магів, які обіцяють вилікувати малюка без скальпеля й крові.
Грижа: симптоми у жінок
Деякі рецепти народної медицини також здатні дати хороший ефект, якщо застосовувати їх правильно. Щоб досягти стійкого результату, варто спочатку проконсультуватися з лікарем. Це дозволить уникнути ускладнень і передозування.
Відкритий метод пластики потроху відходить у минуле, оскільки супроводжується наявністю великих шрамів, а також з багатьох інших критеріїв. Перевагами лапароскопічного втручання виступає:
- Для видалення грижі потрібно три маленьких проколи, у результаті чого не відбувається значного травмування м’язів черевної порожнини;
- Післяопераційний період протікає значно легше і швидше, спостерігається стрімке одужання, відсутність больових проявів і поганого загоєння швів;
- Відновлювальний період значно скорочується, проте не виключається проведення періодичних профілактик;
- Приблизно через сім днів зникають неприємні симптоми, і вже через 8-10 днів можливі заняття легкою фізичною працею.
Симптоми грижі
Головною ознакою грижі є поява помітного на око випинання під шкірою, подібного пухлині, зазвичай на животі або в паховій області, яке швидко змінює свої розміри і може повністю зникати.
Грижа зазвичай має непостійні розміри: збільшується у вертикальному положенні, при кашлі, чханні, напруженні, підйомі тяжкості і зменшується в положенні лежачи. Іноді грижу вдається самостійно вправити назад. Але через деякий час вона з’являється знову.
Рідше зустрічаються невправні грижі – її розміри залишаються постійними незалежно від навантаження і положення тіла. Відрізнити невправну грижу від пухлини можна за допомогою симптому кашльового поштовху: під час кашлю палець або долоні, прикладені до грижі, відчувають поштовх.
Симптоми грижі у більшості жінок досить класичні. В якості основних можна виділити такі, як:
- больові відчуття під час обстеження грижі;
- зорове збільшення ураженого ділянки шкіри;
- нудота і блювота;
- пульсуючі болі в області живота або в місці появи грижі;
- іноді у жінок загострюються гінекологічні проблеми.
Важливо відзначити, що грижа розростається поступово, тому на ранніх стадіях практично неможливо діагностувати патологію.
Грижовий мішок є у кожної людини, однак активація розростання новоутворення залежить від того, який фактор на це вплинув і в якому місці знаходиться патологія.
Симптоматика у кожної пацієнтки виявляється по-своєму, з урахуванням індивідуальних особливостей організму.
Першим і найголовнішим симптомом грижі є невластиве випинання під шкірою. Випинання може бути в паху, в районі пупка або на місці, де була проведена хірургічна операція. Якщо таке випинання виявлено – необхідно пройти медичне обстеження для ранньої діагностики і грамотного лікування.
Ознаки можуть бути не тільки зоровими. Людина може почати відчувати біль при чханні та фізичних навантаженнях. Все це також є сигналом для звернення до лікаря.
Діагностика грижі
У більшості випадків для виявлення грижі досить огляду, проте для уточнення типу грижі і тактики лікування потрібне додаткове обстеження.
При підозрі на грижу ви можете звернутися за допомогою до лікаря широкого профілю: терапевта, сімейного лікаря, лікаря загальної практики, але краще відразу записатися на прийом до хірурга, оскільки саме цей лікар буде займатися поглибленою діагностикою та лікуванням грижі.
На прийомі хірург розпитає вас про скарги, огляне та пропальпує (обмацає) випинання, перевірить симптом кашльового поштовху. Іноді проводиться перкусія (простукування пальцями) грижі, щоб встановити, який орган є вмістом грижового мішка. Потім лікар може запропонувати вам самостійно вправити грижу і пропальпувати грижові ворота, щоб встановити їх розміри.
Лікування грижі
Вилікувати грижу у дорослого можна тільки за допомогою хірургічної операції – видалення грижі з подальшою пластикою передньої черевної стінки.
Найчастіше в якості лікування практикують оперативне втручання, проте за відсутності ознак обмеження грижі і при наявності протипоказань до проведення операції призначаються інші способи, що виключають хірургічне втручання.
Терапевтичне втручання включає в себе такі процедури, як ін’єкції в порожнину грижі. Пацієнтці вводиться спеціальне склерозуюче речовина, здатне утворити щільну рубцеву тканину. Як протипоказання можна відзначити проблеми з нирками, печінкою, серцем, а також наявність онкологічних захворювань.
Після отримання точних результатів єдиним способом видалення грижі є методика лапароскопії та герніопластики. Перша методика підходить у тих випадках, де шрам буде виглядати не дуже естетично. Така операція не має наслідків, і поступово сліди втручання зникають. Планова операція проводиться щодо гриж, які потребують термінового хірургічного висічення.
Лапароскопія дозволяє знизити ризик поганого і тривалого загоєння тканин у місцях розташування грижі. Відновлювальний період після такого втручання проходить практично без больового синдрому.
Операція проводиться під загальним наркозом, під час якої хірург зашиває отвір випинання грижі, а в черевній порожнині встановлює спеціальні синтетичні протези. Через добу після операції жінка може вже вставати, але їй обов’язково носити бандаж.
У післяопераційний період пацієнтка повинна повністю відмовитися від будь-яких фізичних навантажень і дотримуватися режиму харчування. Важливо протягом всього реабілітаційного періоду відвідувати лікаря.
У всьому світі грижу прийнято лікувати двома методами: консервативним і операційним. До першого відносяться ЛФК, мануальна терапія та фізіотерапія. Однак усі ці методи, як правило, не приносять повного зцілення, і від грижі можна позбутися лише вдавшись до хірургічного методу.
Він полягає у розтині грижового мішка, зануренні його вмісту в черевну порожнину. Після цього роблять пластику грижових воріт, а саме, вставляють спеціальну сітку, яка дозволить запобігти повторній появі грижі. Саме операція дозволить назавжди позбутися від грижі і больових відчуттів.