Післяопераційні грижі живота: поширеність і методи лікування
Післяопераційна грижа, або рубцева, виникає, коли органи очеревини (кишечник, великий сальник) випинають за межі черевної стінки в рубцеву частину, яка утворилася після хірургічного втручання. Виявляється післяопераційна грижа живота випинанням в районі післяопераційного рубця, що стає менш помітним або зовсім зникає, коли людина приймає лежаче положення.
Лікувати післяопераційні грижі на животі повинен хірург. Якщо після проведеної операції пацієнт відчуває незручність або дискомфорт в області рубця, необхідно сповістити про це лікаря.
Симптоматичні прояви
При післяопераційної грижі на животі симптоми носять наступний характер:
- випинання в районі рубця схоже на пухлину;
- виникнення нудоти і блювоти, а також здуття кишечника;
- виникнення болю при русі або напрузі м’язів;
- хворобливість в рубці.
Класифікація патології
Лікарі класифікують грижі після операції на животі за різними параметрами, а саме:
- За розмірами. Вони можуть бути гігантськими, коли утворюється кілька гриж. При цьому живіт людини занадто деформований. Великі грижі випинають з одного боку, можуть деформувати стінки очеревини. Середні грижі невеликого розміру, випинання незначне. І малі грижі майже непомітні, зазвичай виявляються випадково при пальпації стінок живота.
- За місцем розташування післяопераційна вентральна грижа може перебувати збоку, в середині живота або бути серединно-бічною.
- За походженням. Грижі можуть бути вродженими чи набутими з часом.
- За наявністю ускладнень. Можуть бути складними або нескладними.
- За перебігом захворювання діляться на первинні, рецидивні або післяопераційні.
- За вправімою. Грижі, які можна вправити або не піддаються вправлянню.
Причини виникнення та діагностика

- після видалення апендикса;
- після лапароскопії;
- після хірургічного втручання на сечоводи;
- після кишкової непрохідності;
- після хірургії виразкової хвороби;
- якщо видалений жовчний міхур;
- після резекції печінки;
- після гінекологічних операцій, наприклад видалення матки.
Грижа живота після проведеної операції може виникнути з наступних причин:
- Спадкова схильність. Якщо у пацієнта є системна слабкість сполучної тканини, то можливість того, що після операції розвинеться грижа на животі, дуже велика. Є ряд ознак, які вказують на це: високий зріст, астенічний статура, шкіра при цьому тонка і легко розтяжна, наявність гриж в інших місцях, гіпермобільність суглобів.
- Порушення, що відбулися при загоєнні рубця. Якщо в рану потрапила інфекція, то відбувається її нагноєння. В результаті рубець стає менш міцним. Крім того, бувають випадки, коли відбувається відторгнення шовного матеріалу, краї рани при цьому, не встигнувши зростися, розійдуться.
- Недотримання встановленого лікарем режиму. Це означає, що пацієнт не дотримувався приписами лікаря по щадному режиму після операції. Часті помилки пацієнтів у тому, що вони вважають, що рана є тільки з зовнішньої частини живота, забуваючи про внутрішню рану. Якщо зовнішня рана заживає в середньому за 2 тижні, то апоневріческій рубець заростає набагато пізніше, в середньому 3-4 місяці, а у літніх людей цей термін становить 6-7 місяців. Тому, щоб уникнути розвитку післяопераційної грижі, необхідно слухати і дотримуватися рекомендацій лікаря і потрібну кількість часу носити захисний бандаж.
- Супутні хвороби. Це в основному ті недуги, які підвищують внутрішньочеревний тиск. Наприклад, хронічні бронхіти, бронхіальна астма, запори, аденома простати, ожиріння і безліч інших.
- Технічні порушення в момент ушивання рани. Зустрічається ця причина вкрай рідко. Грижа може утворитися через сильного або, навпаки, слабкого натягу країв рани.
Грижа після операції на животі: що робити
Лікарі класифікують грижі після операції на животі за різними параметрами, а саме:
- За розмірами. Вони можуть бути гігантськими, коли утворюється кілька гриж. При цьому живіт людини занадто деформований. Великі грижі випинають з одного боку, можуть деформувати стінки очеревини. Середні грижі невеликого розміру, випинання незначне. І малі грижі майже непомітні, зазвичай виявляються випадково при пальпації стінок живота.
- За місцем розташування післяопераційна вентральна грижа може перебувати збоку, в середині живота або бути серединно-бічною.
- За походженням. Грижі можуть бути вродженими чи набутими з часом.
- За наявністю ускладнень. Можуть бути складними або нескладними.
- За перебігом захворювання діляться на первинні, рецидивні або післяопераційні.
- За вправімою. Грижі, які можна вправити або не піддаються вправлянню.
- Вентральні грижі бувають різні.
- У медицині існує кілька класифікацій післяопераційних гриж, які поділяються в залежності від своїх масштабів і розміщення.
Існують різні варіанти поділу післяопераційних гриж, в залежності від розташування рубця, а також форми і величини ліпоми.
За локалізацією виділяють грижі:
- серединні нижні і верхні;
- зовнішні;
- нижні і верхні бокові.
| малі | Без порушення конфігурації живота. |
| середні | Атакують частину передньої стінки очеревини. |
| великі | Широко поширюються по передній стінці живота. |
| особливо великі | Займають від 2/3 ділянці передньої стінки живота. |
Це основні класифікації вентральних гриж, але насправді їх набагато більше. Крім того, випинання передньої стінки живота поблизу рубця по завершенню операції не завжди свідчить про грижу.
Опуклість в районі рубця може бути викликана дефектом шва, накладеного на очеревину і м’язи. В такому випадку на нутрощі живота починає впливати внутрішньочеревний тиск, і його вміст провалюється крізь дефект очеревини в порожнину між м’язами, а потім надходить під шкіру.
Утворюється опуклість, яку можна прийняти за грижу, хоча вона такою і не є.
Існує кілька класифікацій вентральних гриж.
1. Топографічна класифікація:
- серединні: епігастральні, гіпогастральні, пупкові;
- латеральні: подреберні, поперечні, клубові.
2. За наявністю ускладнень:
- неускладнена;
- ускладнена: розрізняють гострі (защемлення, запалення) і хронічні ускладнення (невправність, копростаз). І окремо вторинні (гостра кишкова непрохідність, перитоніт, флегмона).
3. За розміром: малі, середні, великі і гігантські.
4. За наявністю рецидивів: первинні і повторні.
В першу чергу післяопераційні черевні грижі розрізняють по їх локалізації щодо центру живота: вони можуть бути серединними (верхніми і нижніми) і бічними (верхніми латеральними або нижніми).
Крім того, відрізняються вони і за розміром, розділяючись на малі, середні, великі і гігантські. Характеризуються ці розміри так:
- при малих конфігурація живота не змінюється;
- при середніх виділяється невелика частина окремої області очеревини;
- при великих виділяється вся окрема область очеревини;
- гігантські займають від двох областей очеревини і більше.
Окремо лікарі поділяють післяопераційні грижі на ті, які піддаються і не піддаються вправлянню, а також ті, які містять одну камеру або більше. Всі ці фактори визначають подальше лікування.
Все випинання поділяють за розміром:
- малі – до 4 см,
- середні – 5-15 см,
- великі – 15-25 см,
- великі – 25-35 см,
- гігантські – більше 35 см.
Великі, гігантські грижі частіше утворюються в області білої лінії живота як наслідок серединної лапаротомії – широкого хірургічного доступу при серйозних втручаннях.

Грижі розрізняють за місцем освіти:
- на білій лінії живота (по висоті – серединні, нижні і верхні),
- бічні (верхні і нижні, право- і лівосторонні).
Враховують кількість випинань – поодинокі або множинні (також частіше за білої лінії).
Усередині грижового мішка можуть існувати відсіки-камери, тому грижі бувають одно- і багатокамерні.
Рубцеві грижі класифікують за декількома основними ознаками.
За анатомо-топографічною ознакою розрізняють:
- медіальні – серединні, нижньо серединні і верхньо серединні;
- латеральні – лівосторонні, правосторонні, нижні бічні і верхні бокові.
Фахівці з різних країн світу при діагностиці післяопераційних гриж використовують єдину класифікацію (за місцем локалізації ліпоми):
- Бічна грижа – позначається буквою «L».
- Серединна грижа – позначається буквою «М».
- Серединно-бічна – позначається буквами «МL».
При проведенні діагностики таких гриж хірурги враховують обов’язкові параметри:
- розмір випинання;
- локалізацію ліпоми;
- розмір воріт грижі тощо.
Сучасна медицина визначає кілька видів післяопераційних гриж:
- великі (володіють великими розмірами і можуть деформувати стінки очеревини);
- гігантські (післяопераційні грижі, які можуть випинатися відразу в декількох місцях і сильно деформують очеревину пацієнта);
- малі (грижу можна виявити при пальпації або апаратному обстеженні, так як вона практично не помітна);
- середні (представляють собою невелике випинання, яке можна виявити при огляді).
- малі – не змінюють загальну конфігурацію живота;
- середні – займають частину будь-якої області передньої черевної стінки;
- великі – займають область передньої черевної стінки;
- гігантські – займають дві, три і більше областей.
Лікування без операції
Лікування вентральної грижі тільки хірургічне. Видалення освіти проводиться методом натяжної або ненатяжної пластики. Якщо інші види гриж ще можна тривалий час підтримувати консервативними методиками, то післяопераційна форма недуги вимагає якнайшвидшого хірургічного лікування.
Видалення грижі живота проводиться кількома методами:
- Пластика власними тканинами. Ушивання грижових воріт проводиться тканинами пацієнта без фіксації додаткових імплантатів. Цей метод застосовується рідше за інших, він має багато протипоказань і високий ризик рецидиву.
- З установкою сітчастого імпланта. Ушивання дефекту проводиться за допомогою спеціальної сітки, яка підшивається до тканин в області грижових воріт. Ендопротез зростається з тканинами, захищаючи стінку черевної порожнини від повторного випинання.
- Лапароскопічна герніопластика. Доступ до грижового мішка створюється через 3 проколи в області живота. Через отвори вводяться інструменти і камера, попередньо черевна порожнина заповнюється газом. Такий метод дозволяє видалити грижу, встановити сітчастий імплант з мінімальним ризиком післяопераційних ускладнень і без широких шрамів.
- Поява грижі вказує на те, що внутрішні органи змінили своє розташування і можуть тиснути один на одного, приводячи до дисфункції кожного органу.
- Першою ознакою післяопераційної грижі можуть стати запори, які в підсумку призводять до загальної інтоксикації організму, а це порушує роботу всього шлунково-кишкового тракту.
- При відсутності лікування грижі на животі стан в кінцевому підсумку призведе до ряду серйозних ускладнень:
- Капростаз. Це очеревинний застій калу в товстій кишці.
- Запалюється грижовий мішок, тобто органи, що знаходяться в ньому.
- Обмеження грижі. У грижових воротах починається раптове здавлювання вмісту грижі. В результаті в грижовому мішку порушується кровопостачання органів, що призводить до некрозу тканин, а це загрожує смертю пацієнта.
Лікування післяопераційної грижі на животі без операції можливе, якщо вчасно розпізнати загрозу утворення грижі. Необхідно відразу звернутися до лікаря.
В цьому випадку в профілактичних цілях доктор може призначити виконання нескладних гімнастичних вправ, дотримання правильного харчування, відновлювальні процедури, застосування бандажа і обмеження підйому важких предметів.
Лікування без операції передбачає наступні дії:
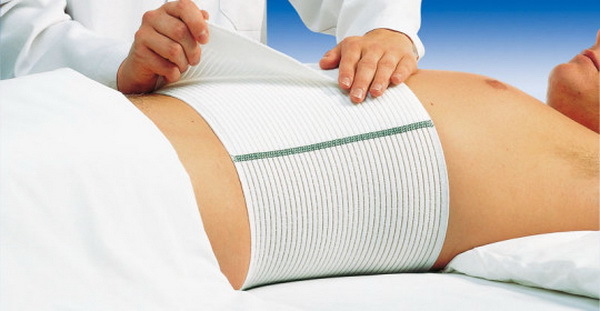
- Бандаж являє собою пружну еластичну пов’язку, завдяки якій внутрішні органи підтримуються в природному стані. Носіння бандажа не обов’язкове, але так ви можете уберегти себе від утиску, зміщення внутрішніх органів, тиску на уражену ділянку, знизивши больовий поріг. У профілактичних цілях бандажна пов’язка теж використовується, але підбирати розмір повинен лікар, щоб вона не нашкодила пацієнтові.
- Якщо ви перенесли операцію на черевній порожнині, то необхідності в дотриманні строгої дієти немає. Але і їсти все без обмеження теж не можна. Спочатку обмежте вуглеводи і будь-яку важку їжу. Щодня на столі повинні бути свіжі фрукти і овочі. Завдяки їм пацієнт не буде страждати запорами, які так небезпечні в післяопераційний період.
Післяопераційна грижа в черевній порожнині і її лікування без операції – завдання одночасно декількох профільних лікарів і, звичайно ж, самого пацієнта. Слід уточнити, що без хірургічного втручання не обійтися, але операція може на деякий час переноситися за станом здоров’я.
- При грижі хворого спостерігає хірург, гастроентеролог і реабілітолог.
- Післяопераційна грижа черевної порожнини може лікуватися в домашніх умовах, але тільки якщо пацієнт регулярно приходить на огляд до лікаря і дотримується всіх рекомендацій.
- Консервативне лікування післяопераційної грижі включає:
- Догляд за рубцем. Потрібно кілька разів на тиждень ходити на перев’язки.
- Дієта. Харчування має бути легким, виключати запори і газоутворення.
- ЛФК. Лікувальна фізкультура призначається через кілька тижнів після операції.
- Бандаж. Післяопераційний корсет потрібно носити за вказаним лікарем режимом.
- Ліки. Важливо приймати НПЗЗ, знеболювальні та антибіотики (за показаннями).
Видалення грижі живота буде проведено планово після обстеження і усунення всіх протипоказань. Видалення грижі виконується методом відкритої або лапароскопічної герніопластики.
У кожному разі операція закінчується ушиванням апоневроза і дефекту тканинами хворого або ж установкою сітчастого імпланта. Останній необхідний для зміцнення області грижових воріт, щоб при підвищенні тиску всередині очеревини органи знову не вийшли через дефект.
Перші симптоми післяопераційної грижі полягають у появі освіти під операційним рубцем. Освіта помітно в положенні стоячи і при напруженні, а в положенні лежачи зникає.
З прогресуванням патології грижа збільшується і перестає самостійно вправлятися. На фото представлено, як виглядає післяопераційне грижове освіту.
Грижа післяопераційна лікується із застосуванням хірургічного втручання. Консервативні методи, такі як носіння бандажа і ручне вправлення грижі, використовуються лише на час і не можуть повністю позбавити пацієнта від патології.
Операція полягає в розтині грижового мішка, огляді органів і вправленні їх назад в черевну порожнину.
Для того щоб післяопераційні грижі знову не розвинулися, виконується пластика грижових воріт. Сьогодні зміцнення передньої черевної стінки проводиться двома способами: власними тканинами пацієнта і сітчастими імплантатами.
Останній варіант є кращим, так як після його застосування ризик повторного утворення грижі відсутній. Сітчастий імплантат пришивається до м’язів в області грижових воріт, прикриваючи собою вихід для патологічного утворення.
Під дією температури внутрішніх органів сітка набирає необхідну форму, і пацієнт в процесі експлуатації її не відчуває.
Видалення післяопераційної грижі, а точніше – грижового вмісту, проводиться при тривалому обмеженні органів черевної порожнини. Після розтину грижового мішка лікар уважно оглядає всі органи і визначає їх життєздатність.
Якщо кровообіг органу порушено і шансів на відновлення його функції немає, то проводиться резекція ураженої ділянки.
Важливо, що при патології не можна намагатися самостійно вправити освіту, тому що ризик утиску в такому випадку збільшується в рази.
Парастомальна грижа лікується хірургічним способом, тільки якщо має великі розміри, або освіта ущемлена. Набагато частіше пацієнтам призначається носіння спеціального бандажа, що перешкоджає подальшому прогресуванню патології.
Після операції на органах черевної порожнини можливий розвиток грижі в області рубця. Така грижа називається післяопераційною або вентральною.
Післяопераційна грижа з’являється в результаті цілого ряду впливів, яких зазнає рубець, що залишився після накладення швів. Локалізація вентральної грижі залежить від виду операції, яка була виконана.
Причин може бути декілька. При сприятливому ході операції, дотриманні всіх правил і обмежень післяопераційного періоду, загальному нормальному стані пацієнта шви досить швидко заживають, дозріває заможний і надійний рубець.
Однією з найбільш частих причин грижі стає недостатньо серйозне ставлення самих пацієнтів до можливих наслідків.
Так, якщо в післяопераційний період після видалення грижі черевної порожнини або пахової, пацієнт не дотримувався режиму, занадто рано отримав фізичне навантаження, то ймовірність патологічного стану рубця багаторазово збільшується.
У переважній більшості випадків лікування післяопераційної грижі передбачає хірургічне втручання. Видалення грижі відбувається за допомогою герніопластики.
Невеликі грижові освіти розмірами до п’яти сантиметрів легко усуваються за допомогою ушивання апоневрозу. У такому випадку пластика тканин черевної стінки закривається місцевими тканинами.
Великі грижі, що супроводжуються ускладненнями роботи шлунково-кишкового тракту, закривають за допомогою синтетичної сітки. При наявності спайок і рубців відбувається їх розсічення, а потім тільки пластика черевних стінок.
Хірургічних способів лікування вентральної грижі живота два: лапаротомія, в ході якої робиться надріз живота, і лапароскопія, яка є більш делікатною процедурою.
В ході операції хворому видаляють грижовий мішок, після чого роблять пластику грижових воріт. Одночасно вміст грижового мішка повертається назад в порожнину живота, зміцнюючи слабкі місця за допомогою спеціальних матеріалів, які можуть бути натуральними або синтетичними.
Причому більш кращі саме штучні матеріали, що мають форму сітки. Вони зменшують число рецидивів грижі, відмінно приживаються і не викликають побічної дії.
Грижа на животі, грижа передньої черевної стінки: види, симптоми, лікування, як визначити грижу у черевній порожнині?
Чим небезпечні грижі передньої черевної стінки? Чи завжди потрібно оперувати стегнові та пупкові грижі? Як проводиться лікування гриж передньої черевної стінки? Чи можна провести операцію при грижі передньої черевної стінки в Європейській клініці установити стенти в товсту кишку?
Своєчасне лікування гриж передньої черевної стінки, включаючи пахові, стегнові, пупкові, білої лінії живота, дозволяє уникнути розвитку таких серйозних ускладнень як гостра кишкова непрохідність, підвищити якість життя пацієнтів.
Грижі передньої черевної стінки, особливо грижі білої лінії живота, у онкологічних хворих зустрічаються як наслідки раніше виконаних операцій на органах черевної порожнини, в результаті довгостроково існуючого асциту, а також при слабкості сполучної тканини, як і у будь-яких інших пацієнтів, які не страждають на рак.
– Чи можливо в Європейській клініці провести лікування грижі передньої черевної стінки?
В Європейській клініці працюють висококваліфіковані хірурги з великим досвідом реконструктивної та естетичної медицини.
Використання в нашій клініці сучасних методик і матеріалів для пластики грижі, своєчасність проведеного хірургічного втручання дозволяє мінімізувати кількість ускладнень, звести до мінімуму рецидиви і забезпечити для пацієнта комфортний післяопераційний період.
За допомогою сучасного ендовідеохірургічного обладнання хірургічне лікування проводиться відповідно до принципів естетичної та косметичної хірургії. Нові методики дозволяють проводити поєднані (симультанні) операції для індивідуального пацієнта.
Грижа передньої черевної стінки як захворювання
Власне грижа – випинання внутрішніх органів або їх частини без порушення цілості шкіри та вистилаючої порожнину оболонки. Отвір, через яке це відбувається називається грижовими воротами.
Анатомічна будова передньої черевної стінки таке, що існує кілька «слабких» місць, особливостями своєї будови схильних бути грижовими воротами.
Найчастіше грижовими воротами стають пахові кільця (66% гриж) і сусідня область, звана медіальною паховою ямкою.
Вмістом грижового випинання в цьому випадку можуть стати тонка кишка, сальник, рідше сліпа кишка, червоподібний відросток, сечовий міхур, сигмовидна кишка, внутрішні жіночі статеві органи. Грижовий мішок поступово знижується у чоловіків – в мошонку, а у жінок – у велику статеву губу. Пахові грижі по розташуванню грижового каналу ділять на прямі і косі.
Рідше зустрічаються стегнові, пупкові грижі, грижі білої лінії живота.
Крім того, виділяють наступні типи гриж – вроджені та набуті, травматичні, післяопераційні; повні і неповні, вправимі і невправимі, ускладнені і неускладнені.
Як розвиваються грижі
Як правило, пацієнти, у яких розвиваються грижі, мають певні особливості статури і будови сполучної тканини і без того втрачає свою пружність з віком. Загальна назва цих змін – «синдром слабкості сполучної тканини». Сучасні дослідження підтвердили у таких хворих порушення метаболізму колагену – основного каркасного білка сполучної тканини.
Факторами, що сприяють клінічному прояву грижі, є зменшення (гіпотрофія) м’язів передньої черевної стінки, підвищення внутрішньочеревного тиску при асциті, ожирінні, вагітності, дискінезії кишечника. Виникненню пупкової грижі у жінок сприяють багаторазові вагітності і важкі пологи. Отвори і щілини між м’язами черевної стінки можуть збільшуватися при різкому схудненні.
Післяопераційні грижі виникають на місці дефекту тканини, стоншування післяопераційного рубця частіше після різних ускладнень в області післяопераційного шва (нагноєння, інфільтрація тощо). У пацієнтів з онкологічними захворюваннями післяопераційні грижі можуть розвиватися на пізніх стадіях через різке зниження маси тіла, в тому числі при розвитку ракової кахексії.
Чому необхідна операція пластики грижі
Крім косметичного дефекту і дискомфорту, що доставляється грижею, існує вагома причина не відкладати операцію «в довгий ящик». Ця причина – небезпека обмеження, тобто раптового здавлення вмісту грижі в грижових воротах.
Зазвичай це відбувається після підняття тяжкості, сильного напруження, під час сильного кашлю, тобто при підвищенні внутрішньочеревного тиску.
Найчастіше ущемляється рухлива тонка кишка, в защемленій частині кишки порушується кровообіг, що через нетривалий час призводить до некрозу кишки і навіть прориву (перфорації) її стінки з розвитком запалення очеревини (перитоніту) – життя загрожуючого стану.
Клінічно обмеження грижі супроводжується істотним збільшенням грижового випинання, його невправленістю, напругою і різким болем. Болі можуть локалізуватися тільки в області грижі або поширюватися над усією поверхнею передньої черевної стінки.
Піднімається температура, іноді до високої – 38-39°C. У деяких пацієнтів різко знижується артеріальний тиск зі зменшенням систоло-діастолічного інтервалу, наприклад, до 80/60 мм рт. ст. У деяких пацієнтів може бути блювота з домішкою жовчі і навіть калу.
Розвивається гостра кишкова непрохідність.
Обстеження для підтвердження діагнозу
У неускладнених випадках грижі зазвичай досить стандартного передопераційного обстеження. Діагноз ставиться при звичайному клінічному огляді лікарем-хірургом.
У сумнівних випадках хірург пробує ввести палець в передбачуваний грижовий канал і просить пацієнта напружитися або покашляти. При цьому відчувається поштовх, який свідчить про наявність грижі.
Проведення ультразвукового дослідження у пацієнта у вертикальному положенні дозволяє виявити витончення тканин передньої черевної стінки в області грижових воріт.
В ускладнених випадках в грижовому мішку при проведенні УЗД можна виявити відповідні органи – кишечник, сечовий міхур та інші.
При наявності нудоти, блювоти, болю і відсутності обмеження органів в грижових воротах доводиться виключати інші захворювання з подібною симптоматикою. Буває, що грижі білої лінії живота супроводжують виразковій хворобі, раку шлунка, холециститу та ін.
Чи завжди обов’язкова операція?
Так, завжди. Наявний при клінічно явній грижі дефект черевної стінки ніякими консервативними заходами або заговірми вилікувати не можна. У разі наявності протипоказань до операції через важкі супутні захворювання пацієнтам рекомендується носіння спеціального бандажа, який кілька уповільнює розвиток грижі і перешкоджає потраплянню в грижовий мішок внутрішніх органів.
Протипоказання до операції
- Гострі інфекції, вагітність на пізніх термінах, дерматит і екзема в області грижі.
- Оскільки операція видаленням грижі виконується при загальній анестезії, то наявність декомпенсації важких захворювань внутрішніх органів, в тому числі ішемічної хвороби серця, інсультів та цукрового діабету, є протипоказанням до операції через високий ступінь анестезіологічного ризику.
- У онкологічних пацієнтів грижа передньої черевної стінки лікується за тими ж принципами, що й у інших пацієнтів.
Хід операції видалення грижі
Оперативне втручання, проведене з приводу грижі, називається видаленням грижі або герніопластикою. Воно полягає у видаленні грижового мішка, вправленні нутрощів у черевну порожнину і зміцненні слабкої ділянки черевної стінки в області грижових воріт.
Наразі існує безліч модифікацій і удосконалень традиційної герніопластики, оскільки в усі часи при цій патології була велика частота рецидивів – 10% при простих, 30% і більше – при складних видах гриж.
З середини 80-х років минулого століття перевага віддається “ненатяжній” пластиці або пластиці грижового мішка з мінімальним використанням власних тканин.
При ненатяжній пластиці для закриття грижового дефекту не проводиться зшивання з натягом різнорідних тканин, а використовуються синтетичні імплантати.
Рецидивів при ненатяжній пластиці значно менше, менш виражений больовий синдром в післяопераційному періоді, пацієнт отримує можливість виписатися зі стаціонару через 2-3 дні після проведеної операції.
При операції герніопластики, що проводиться з звичайного (відкритого) грижового доступу, дно грижового каналу формується за допомогою синтетичної сітки.
Ця операція технічно набагато простіша, ніж ендоскопічна, дозволяє швидко повернутися до нормального життя, забезпечує значно менш болісний і менш тривалий, ніж традиційні операції, післяопераційний період. Загальний термін післяопераційної реабілітації – 4-5 діб.
Лапароскопічна трансабдомінальна преперітонеальна герніопластика нині визнана найбільш обґрунтованим і малотравматичним втручанням при пахових і стегнових грижах.
- Виконується з лапароскопічного доступу без розтину покривних тканин.
- Через 3 невеликих проколи (діаметром 10 мм і менше) за допомогою спеціальної апаратури в місці формування грижі фіксується синтетична (частіше поліпропіленова або тефлонова) сітка.
- Цей спосіб технічно складніший і дорожчий, але він краще при лікуванні рецидивних, двосторонніх гриж, а також у тих випадках, коли необхідно досягти хорошого косметичного ефекту.
- Активізація пацієнта починається безпосередньо після операції.
- При використанні лапароскопічного методу забезпечується найкоротший і практично безболісний післяопераційний період, раннє відновлення працездатності.
Хірурги Європейської клініки проводять герніопластику з використанням сітчастих імплантів з приводу пахових, стегнових, пупкових та післяопераційних вентральних гриж. Згідно з європейською статистикою методики хірургічного лікування гриж передньої черевної стінки, що застосовуються в нашій клініці, дозволяють скоротити число рецидивів грижі до 1-2%.
Проста і водночас ефективна методика герніопластики з використанням синтетичних матеріалів забезпечує пацієнтові відсутність болю в післяопераційному періоді, швидке повернення до активного життя, хороший косметичний ефект і високу якість у віддаленому післяопераційному періоді.
Післяопераційна грижа черевної порожнини фото
Як і будь-яке інше ускладнення, грижа після операції негативно впливає на загальний стан пацієнта, істотно ускладнюючи повноцінне життя. Але що найважливіше, часом стан пацієнта значно гірше, ніж до операції. Особливо важко протікає захворювання у похилих пацієнтів.
Причин може бути кілька. При сприятливому ході операції, дотриманні всіх правил і обмежень післяопераційного періоду, в загальному нормальному стані пацієнта шви досить швидко заживають, формуючи надійний рубець.
- Однією з найбільш частих причин грижі стає недостатньо серйозне ставлення самих пацієнтів до можливих наслідків.
- Так, якщо в післяопераційний період після видалення грижі, черевної порожнини або пахової, пацієнт не дотримувався режиму, занадто рано отримав фізичне навантаження, то ймовірність патологічного стану рубця багаторазово зростає.
- Сучасною медициною визначено основні причини появи післяопераційних рубців, до яких можна віднести наступні:
- будь-яку форму ожиріння;
- нагноєння рани, що утворилася в результаті проведення хірургічного втручання;
- сильне фізичне навантаження на область черевної порожнини в післяопераційному періоді (затяжний кашель, підняття важких предметів тощо);
- атрофію м’язових тканин черевної порожнини;
- дефекти, допущені медичним персоналом при зашиванні рани (під час проведення хірургічного видалення гриж);
- будь-які післяопераційні ускладнення тощо.
Післяопераційна грижа є наслідком раніше виконаного оперативного втручання. Визначальними причинами для її розвитку є:
- нагноєння, запалення операційного шва;
- хірургічні помилки, допущені під час першої операції;
- підвищене фізичне навантаження після операції;
- порушення режиму носіння бандажа в післяопераційному періоді;
- недостатня відновлювальна здатність і низький імунітет;
- ожиріння;
- сильний кашель, блювота, запори в післяопераційний період.
Класифікація післяопераційних гриж
Вентральні грижі бувають різними.
Фахівці з різних країн світу при діагностиці післяопераційних гриж використовують єдину класифікацію (за місцем локалізації ліпоми):
- Бічна грижа – позначається буквою “L”.
- Серединна грижа – позначається буквою “М”.
- Серединно-бічна – позначається буквами “МL”.
Під час діагностики таких гриж хірурги враховують обов’язкові параметри:
- розмір випинання;
- локалізацію ліпоми;
- розмір воріт грижі тощо.
Сучасна медицина визначає кілька видів післяопераційних гриж:
- великі (мають великі розміри і можуть деформувати стінки очеревини);
- гігантські (післяопераційні грижі, які можуть випинатися відразу в декількох місцях і сильно деформують очеревину пацієнта);
- малі (грижу можна виявити при пальпації або апаратному обстеженні, адже вона практично не помітна);
- середні (представляють собою невелике випинання, яке можна виявити при огляді).
- малі – не змінюють загальну конфігурацію живота;
- середні – займають частину будь-якої області передньої черевної стінки;
- великі – займають область передньої черевної стінки;
- гігантські – займають дві, три і більше областей.
Основні симптоми
Говорячи про те, які симптоми вказують на післяопераційну грижу, то такими є, в першу чергу, характерне випинання в області рубця, що залишився після хірургічного втручання, і по обидва боки від нього. Випинання може бути практично непомітним або ж дуже великим за своїми розмірами.
На ранній стадії післяопераційну грижу можна без особливих проблем вправити, особливо якщо вона невелика за розмірами і не завдає пацієнтові значних незручностей. Але при різких рухах, піднятті важких предметів або напруженні грижа буде випинатися, завдаючи біль.
Необхідністю відвідати лікаря можуть слугувати різні симптоми, які вказують на наявність післяопераційної грижі. Одним із найголовніших є з’явившеся випинання в місці, де знаходиться рубець після операції.
Після операції на органах черевної порожнини можливий розвиток грижі в області рубця. Така грижа називається післяопераційною або вентральною. Післяопераційна грижа виникає в результаті цілого ряду впливів, яких зазнає рубець, що залишився після накладення швів. Локалізація вентральної грижі залежить від виду операції, що була виконана.
• Хворобливе випинання в області післяопераційного рубця; • Біль у животі, особливо при напруженні і різких рухах; • Нудота, іноді блювання.
Діагностика
Діагностикою та лікуванням післяопераційних гриж повинен займатися хірург. Для початку він оглядає грижове випинання і оцінює його стан. Якщо грижа є обмеженою, лікування проводиться в порядку ургентної хірургічної операції.
Перш ніж лікувати патологію, важливо точно поставити діагноз. В першу чергу призначається повний огляд пацієнта. Наявність свіжого рубця вже наштовхує на думку про післяопераційну грижу. Після цього призначається рентген органів і гастроскопія.
Особливо показова герніографія – методика із застосуванням контрастної речовини, що дозволяє точно визначити положення органів і кордони грижі.
Крім перерахованого, рекомендується зробити УЗД, а іноді необхідною є і КТ. При обстеженні важливо визначити положення грижі, її розміри і вміст. Крім того, слід провести диференційну діагностику з ліпомою.
При підозрі на післяопераційну грижу хворому проводиться комплексне обстеження і в обов’язковому порядку призначається апаратна діагностика:
- ультразвукове обстеження;
- рентгенографія;
- герніографія;
- гастроскопія;
- комп’ютерна томографія і т. д.
Хірург уважно оглядає пацієнта, проводить йому пальпацію черевної порожнини. Під час огляду він намагається вправити випинання всередину черевної порожнини.
Якщо ліпома виявлена на початковій стадії розвитку, то можливо її безопераційне лікування (вправлення). У тому випадку, коли пацієнт звернувся за медичною допомогою при наявності сильного випинання, то для нього єдиним методом лікування післяопераційної грижі буде хірургічне втручання.
- обстеження у хірурга;
- рентгенографія шлунка і дванадцятипалої кишки;
- гастроскопія (ЕГДС, езофагогастродуоденоскопія);
- герніографія – рентгенологічний метод, що полягає у введенні в черевну порожнину спеціального контрастної речовини з метою дослідження грижі;
- УЗД грижового випинання;
- комп’ютерна томографія (КТ) органів черевної порожнини.
лікування
- Післяопераційна грижа черевної порожнини
- Післяопераційна грижа черевної порожнини, лікування без операції якої практично не проводиться, є одним із наслідків раніше проведеного хірургічного втручання.
- Одним з важливих аспектів лікування такої патології, як післяопераційна грижа, є хірургічне втручання.
Правильно складений раціон є невід’ємною частиною курсу лікування.
Особливо важливо дотримуватися рекомендацій у разі, якщо необхідна операція і видалення післяопераційної грижі.
Анестезія при оперативному лікуванні двосторонньої пахової грижі
При хірургічному лікуванні післяопераційних гриж фахівці проводять як лапаротомію (розрізається черевна порожнина), так і більш щадну маніпуляцію – лапароскопію. Під час проведення оперативного втручання пацієнтам виконується герніопластика, при якій видаляється мішок грижі і виконується пластика грижових воріт.
Паралельно вміст грижі занурюється в черевну порожнину, а всі слабкі місця зміцнюються за допомогою спеціальних штучних (вони застосовуються тільки в медичній галузі) або натуральних матеріалів.
1) Пластика місцевими тканинами – ушивання дефекту апоневрозу передньої черевної стінки. Пластика місцевими тканинами можлива лише при невеликому розмірі дефекту – менше 5 см. При усуненні малих післяопераційних гриж допустимо місцеве знеболення, в інших ситуаціях операція виконується під наркозом.
2) Пластика із застосуванням синтетичних протезів – укриття дефекту апоневрозу при післяопераційній грижі синтетичним протезом. Існують різні способи, що відрізняються різним розташуванням сітки в анатомічних структурах передньої черевної стінки. Ймовірність рецидиву дуже мала. Операція виконується під наркозом.
післяопераційна реабілітація
У ранній період після операції (перші 2 тижні) є ряд обмежень і правил:
- до зняття швів потрібно ходити на перев’язки і слідувати всім призначенням;
- важливо приймати проносні засоби для виключення запорів;
- дотримуватися суворої дієти і режиму харчування;
- виключаються фізичні навантаження, підняття важких предметів, нахили вперед;
- потрібно зберігати вагу після операції протягом півроку, інакше є ризик розбіжності швів.
Перші тижні після видалення грижі найважчі, адже є безліч факторів, які можуть призвести до підвищення внутрішньочеревного тиску і розбіжності швів. Щоб мінімізувати ризики, важливо виключити поразку дихальних шляхів, відмовитися від куріння, уникати вдихання пилу, пилку і інших подразнюючих речовин.
Після планової операції постільний режим не потрібен.
Пацієнт виписується зі стаціонару на наступний день і може самостійно пересуватися, обслуговувати себе, харчуватися і пити в звичному режимі лише з незначними змінами. Вже на 3 день після видалення грижі можна виходити з дому, здійснювати прогулянки, виконувати легку фізичну роботу, але тільки в післяопераційному бандажі.
- носіння бандажа після операції на черевній порожнині;
- правильне харчування;
- нормалізація ваги;
- обмеження фізичних навантажень після операції.
Боротьба із захворюванням за допомогою засобів народної медицини
Рідко хто з пацієнтів готовий легко погодитися на проведення чергового хірургічного втручання. Саме тому при наявності невеликої післяопераційної грижі можна використовувати народні способи лікування. Основною метою застосування таких методів є профілактика запорів, а також збільшення рівня еластичності м’язових тканин живота, щоб уникнути розвитку захворювання.
Після операції з видалення грижі
Основними напрямками і засобами, які пропонує народна медицина, є:
- використання мазей;
- приготування трав’яних відварів;
- використання спеціальних компресів і примочок.
Вважається, що ефективним впливом має примочка з наступного складу.
На 100 мл чистої води взяти 1/2 чайної ложки натурального яблучного оцту (не менше 6%). Після проведення такої процедури результат можна закріпити примочками з відвару кори дуба. При цьому останні слід витримати на хворому місці не менше 1 години.
Для зняття больових відчуттів і зупинки розвитку патології можна використовувати наступний компрес.
Житній хліб, розмочений у теплій воді, перемішати з тертим часником. З отриманої кашки зліпити коржик. Залишити компрес на годину на місці грижі, після чого накласти примочки з відвару квіток білої акації. Витримати примочку протягом 15 хвилин.
Допомогти в боротьбі з післяопераційною грижею може і алое. З рослини вирізують м’якоть, яку необхідно з’єднати зі звичайною харчовою содою. Компрес з алое і соди добре знімає запальні процеси, усуває болючий дискомфорт.
Як трав’яних настоїв рекомендується вживати наступні:
- волошковий трав’яний чай;
- відвар з костянки трав’янистої.
Волошковий трав’яний чай. Для його приготування слід узяти 1,5 ст. л. квіток рослини і залити окропом (0,5 літра). Настояний відвар необхідно пити перед прийомом їжі протягом дня. Чай з волошок має зміцнюючу дію на тканини стінок живота.
Відвар з костянки трав’янистої допоможе прибрати запалення, усуне хворобливі відчуття, а також приведе в норму процес травлення. Для його приготування необхідно взяти 1,5 склянки окропу і 1 ст. л. лікарської рослини. Приготування відбувається на водяній бані протягом 15 хвилин, після чого готовий настій потрібно витримати 1 годину.
У лікувальних цілях слід пити перед кожним прийомом їжі по 40 мл.
Існує і багато інших народних рецептів, які зможуть зменшити негативні симптоми і прояви грижі. При цьому перед застосуванням будь-якого з них слід попередньо проконсультуватися з лікарем, щоб уникнути негативних наслідків.
ускладнення
Після видалення грижі протягом декількох днів присутня слабка хворобливість. Пацієнта турбує дискомфорт під час руху, є складнощі при ходьбі, нахилах і присіданнях. Неприємні відчуття повністю зникають через 7-14 днів за умови дотримання режиму реабілітації. Залишкова симптоматика може турбувати до двох місяців, що також є нормою.
Якщо ж після операції довгий час присутній біль, відбувається запалення рани, стан погіршується, це говорить про приєднання ускладнень.
Можливі ускладнення після операції та їх профілактика:
- Місцеві – запалення, некроз, абсцес, ішемія, флегмона, гематома. Профілактика – дотримання правил асептики під час операції, планова обробка рани після видалення грижі, застосування антисептичних засобів.
- Загальні – тромбоемболія, пневмонія, компартмент-синдром. Профілактика – комплексне обстеження перед операцією, лікування інфекційних патологій, загальнозміцнююча терапія, прийом антибактеріальних засобів.


