Пневмонія у немовляти: симптоми запалення легенів у дітей до року
Запалення легенів входить у десятку найнебезпечніших захворювань, які можуть призвести до летального результату. Особливо небезпечна ця недуга для дітей грудного віку, імунітет яких ще не здатний впоратися з такою непосильним навантаженням.
Про те, як розпізнати та чим лікувати пневмонію у дітей до року, ми розповімо в цій статті.
Пневмонія – це ціла група захворювань, об’єднаних загальною ознакою – запаленням легеневої тканини, альвеол. Найчастіше пневмонія має інфекційний характер. Легенева тканина і альвеоли можуть бути вражені лише в деяких сегментах, а можуть уражати цілими частками. При тотальній пневмонії вражається все легке.
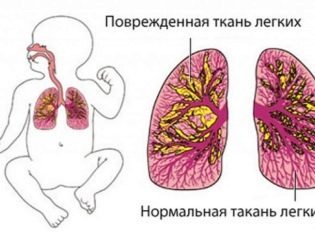
Таке запалення може виникнути і окремо, але у дітей захворювання частіше носить вторинний характер, виступаючи ускладненням інших хвороб і станів.
Патологічні процеси в тканинах легенів викликають стафілококи, стрептококи, клебсієли, пневмококи, гемофільна паличка та інші мікроорганізми, а також деякі віруси і грибки.
Запалення може протікати відносно легко, але у немовлят зазвичай захворювання має середньо-важкий або важкий характер , знову ж в силу слабкості імунітету. Запалитися може лише одна легеня, тоді це буде одностороння пневмонія, або відразу обидва – у випадках двостороннього недуги.


Чим старша дитина, тим легше він переносить захворювання, «критичним» вважається вік до 5 років.
За спостереженнями педіатрів, пневмонія у дітей раннього віку частіше трапляється у віці від 3 до 9 місяців.
З поширенням антибіотиків запалення легенів перестало вважатися смертельним захворюванням, але малюки до року, у яких дуже слабкий імунітет, продовжують гинути від пневмонії. Смертність у цій віковій категорії становить близько 40%.

У немовлят пневмонія може бути вродженою чи набутою. У першому випадку легкі малюка страждають ще внутрішньоутробно, у другому – після народження. Розвитку захворювання сприяють такі стани:
- недоношеність;
- внутрішньоутробна гіпоксія;
- родова травма, пов’язана з гіпоксією і задухою;
- вроджений порок серця;
- вроджені аномалії будови легенів;
- гіпотрофія, маленька вага при народженні;
- муковісцидоз;
- ВІЛ-інфекція.
В основі хвороби завжди лежить затримка бронхіального секрету. Малюки не тільки мають слабший імунітет, але й не вміють відкашлювати мокроту, якщо вона накопичується. Скупчення мокротиння – сприятливе середовище для розмноження хвороботворних бактерій.
При вродженому запаленні легенів зараження зазвичай відбувається через кров, гематогенним шляхом. Набуте захворювання – найчастіше наслідок хвороби, при якій страждали верхні дихальні шляхи, і інфекція змогла «опуститися» нижче, в легені.
Також захворювання може початися у дитини, яка в перші години, дні і місяці життя мала необхідність у підключенні апарату штучної вентиляції легенів. У цьому випадку говорять про посттравматичну пневмонію.

Є у малюків і ще одна, фізіологічно обумовлена причина, що сприяє розвитку запалення легенів. Це анатомічні особливості респіраторної системи у грудничка.
Слизові оболонки у малюків дуже пухкі, вони краще забезпечуються кров’ю, проникність судин вища, а значить, такі оболонки швидше набрякають при захворюванні. Дихальні шляхи вузькі, і будь-яка набряклість або скупчення бронхіальної слизу можуть викликати таке важке ускладнення, як пневмонія.
Вроджені форми запалення легеневої тканини стають очевидними для лікарів практично відразу після того, як дитина з’являється на світ. У всякому разі, протягом найближчих годин неонатологи можуть отримати всі результати аналізів, що дозволяють стверджувати, що у малюка саме пневмонія.
Симптоми вродженого недуга в перші дні після народження проявляються так:
- у малюка є ознаки кисневого голодування;
- тонус усіх м’язів знижений – дитина погано і мляво смокче, якщо взагалі робить це, у нього безвольно звисають ручки та ніжки;
- шкірні покриви мають виражені ознаки ціанозу – колір варіюється від синюшного до лілового;
- температура нестабільна – вона може підніматися до 39,5 градусів у дітей, що народилися вчасно, і опускатися до 34,0-35,0 градусів у малюків недоношених;
- в більшості випадків відсутні дихальний і ковтальний рефлекс – дитина потребує штучної вентиляції легенів і харчування через зонд;
- підвищена слинотеча.
Якщо зараження відбулося в момент пологів або після них, то симптоми можуть проявитися як через пару днів, так і через кілька тижнів, коли ні про що не підозрюючи мама вже буде вдома з малюком.

109-річний кардіолог: “Не вбивайте серце хімією, якщо тиск вище 140/80, пийте звичайний 9% …
Перші ознаки розвитку запального процесу в легеневій тканині такі:
- порушення апетиту, відмова від грудей або пляшечки з сумішшю;
- порушення травлення, здуття, підвищений метеоризм, діарея, рясне і часте зригування;
- ціаноз носогубного трикутника, синюшність мови;
- бліді шкірні покриви;
- нерівне дихання з «присвистом»;
- неглибокий кашель.
Досить часто у дітей першого року життя запалення легенів не має виражених симптомів зовсім, протікає в прихованій формі, без температури і кашлю, і це найбільш небезпечний варіант розвитку подій. Тільки уважне ставлення до дитини може допомогти запідозрити недобре.
Прихованим формам недуги властиве постійне відчуття спраги, млявість, сонливість, проблеми з апетитом, повільний набір ваги або втрата ваги.
При появі будь-яких симптомів, які можуть хоча б побічно вказувати на можливу пневмонію, батьки відразу ж повинні звернутися до дитячого лікаря.
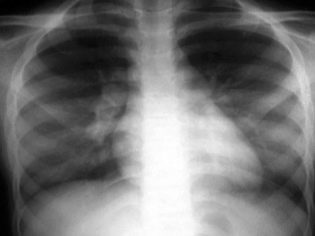
Лікар уважно огляне шкірні покриви дитини, оцінить їх колір, вислухає легкі – для пневмонії властива особлива шумова «забарвлення» вдиху і видиху. Після цього можуть бути призначені:
- рентген легенів;
- комп’ютерна томографія грудної клітини;
- паркан мокротиння на аналіз (для визначення типу і виду збудника хвороби);
- загальні та розгорнуті аналізи крові;
- аналіз крові на вміст газів (для визначення ступеня кисневого голодування).
Найчастіше для проведення ретельного обстеження дитину доводиться госпіталізувати, оскільки в умовах стаціонару є можливість провести всі діагностичні процедури швидко, адже чим раніше буде розпочато лікування, тим більш сприятливим буде прогноз.
Терапія при запаленні легень починається з застосування антибіотиків. Малюкові призначають їх внутрішньом’язово або у формі суспензії (при осередковій, локалізованій пневмонії). Залежно від типу і виду збудника хвороби вибирають той чи інший антимікробний препарат.
Антибіотиками першої лінії у немовлят вважаються препарати групи пеніциліну. Найважче підібрати лікування при лікарняній пневмонії, оскільки мікроб, яким малюк міг заразитися в пологовому будинку або стаціонарі дитячої лікарні, неймовірно стійкий до більшості існуючих антибіотиків. Саме при госпітальній пневмонії найбільш імовірний летальний результат.
Для полегшення відведення мокротиння дитині призначають спеціальні препарати – муколітики в формі сиропу. Інгаляції з ними корисні дітям більш старшого віку, грудничку важко провести процедуру інгаляції.
При тяжкому перебігу хвороби можуть бути призначені гормональні препарати. При кисневому голодуванні дитині призначається застосування кисневої маски.
- Якщо дитина вступає в стаціонар з симптомами інтоксикації (а це більше половини немовлят з пневмонією), то показана детоксикаційна терапія – внутрішньовенне введення фізіологічного розчину з мінеральними та вітамінними препаратами.
- Для прискорення відходження бронхіального секрету маму або іншого дорослого, який перебуває разом з немовлям у стаціонарі, навчають техніці вібраційного масажу, заснованого на вібруючих постукуваннях пальцями в області бронхів і легенів.
- Дотримання всіх рекомендацій і призначень, а також правильно підібрані медикаментозні засоби дозволяють вилікувати дитину на 10-14-й день.
Легкі форми патології лікарі іноді дозволяють лікувати в домашніх умовах. Природно, всі народні методи і способи для терапії пневмонії у дітей грудного віку категорично протипоказані.
Єдина переконлива можливість уберегти немовля від пневмонії – це щеплення від пневмокока. У 80% випадків захворювання у дітей раннього віку викликає саме цей збудник. Вакцину від пневмококової інфекції вводять безкоштовно. Це щеплення включено до національного календаря профілактичних щеплень.
Американська вакцина «Превенар» вводиться дітям в 2 місяці.
Дитині, яка не входить у групу ризику, вона була народжена доношеною, не має вроджених вад серця, щеплення можуть рекомендувати з 3-місячного віку.
Графік вакцинації від пневмококової інфекції виглядає так:
- 2-3 місяці;
- 4,5 місяці;
- 6 місяців.
Ревакцинірують дитину в півтора року. До числа реактогенних щеплень вона не відноситься, більшість малюків сприймають її без будь-яких побічних дій.
Не можна сказати, що вакцина повністю усуне ризик зараження, але навіть якщо пневмокок проникне в організм щепленого дитину, то навряд чи він зможе викликати пневмонію та інші важкі наслідки, адже протікати інфекція буде легко. До речі, це щеплення також убезпечить малюка в плані ймовірності розвитку важкого бактеріального отиту, менінгіту, тонзиліту.
Від 10 до 20% дитячих пневмоній бувають пов’язані з іншим збудником – гемофільної палички. Від неї теж існує щеплення, і вона по часу збігається з щепленням від пневмококової інфекції. Вона також рідко викликає якісь негативні наслідки для дитячого організму.
До неспецифічним заходам профілактики пневмонії можна віднести наступні рекомендації:
- Дитину першого року життя слід ретельніше оберігати від можливого зараження грипом, ГРВІ та іншими вірусними захворюваннями, ускладненнями яких може стати пневмонія.
- Якщо дитина перебуває на грудному вигодовуванні, слід зберігати лактацію хоча б до досягнення дитиною віку в 1 рік. Мамине молоко дає додаткові антитіла до різних вірусів і бактерій.
- Дитина повинна більше часу проводити на свіжому повітрі. А кімнату грудничка батьки повинні провітрювати кілька разів протягом дня, робити в ній вологе прибирання, підтримувати правильний температурний режим і вологість повітря.
- При температурі в 20-21 градус тепла і відносної вологості в 50-70% ризик того, що бронхіальна слиз навіть у хворого вже дитини загусне і викличе запальний процес в легеневій тканині, мінімальний. Чим спекотніше в кімнаті і сухіше повітря, тим швидше слиз в бронхах і носоглотці перетворюється в згустки і кірки.
- Всі простудні та інші захворювання, пов’язані з проявом респіраторних симптомів, що протікають з кашлем, нежиттю, слід лікувати своєчасно, не пускаючи їх на самоплив. Дітей до року обов’язково слід регулярно показувати лікарю.
- Якщо малюк все-таки захворів ГРВІ або грипом, а також будь-якими іншими захворюваннями з респіраторними проявами, то батьки обов’язково повинні забезпечити йому спокій і рясне тепле питво. Посилений питний режим допоможе запобігти загущенню і пересиханню бронхіальної слизу.
- Під час вагітності майбутня мама обов’язково повинна відвідувати жіночу консультацію, вчасно здавати всі необхідні аналізи, щоб у разі виникнення стафілококової або пневмококової інфекції вчасно отримати необхідне лікування. Це знизить ризик вродженої пневмонії у малюка.
Про те, що робити при запаленні легенів у дітей, дивіться в наступному відео.
Пневмонія або запалення легенів у грудничка: ознаки, лікування, ускладнення
Пневмонія – запалення легеневої тканини, що має інфекційну або бактеріальну природу виникнення, до сих пір залишається одним з найбільш небезпечних захворювань, фіналом якого може стати летальний результат.
Пневмонія входить у число 10 хвороб, які можуть призвести до смерті хворого, особливо в дитячому віці.
За статистикою, найбільш уразливими для цієї недуги є діти першого року життя, найчастіше недоношені.
Причини хвороби
В силу своїх фізіологічних і анатомічних особливостей, грудні малюки часто схильні до респіраторних захворювань, виною цьому стає їх незміцнілий імунітет і недосконалість дихальної системи.
Просвіти гортані, бронхів, трахеї і носових проходів у них ще дуже погано розвинені, а слизова оболонка має схильність до швидкого набряку, що ускладнює і без того неглибоке дихання дитини.
До того ж, немовлята не здатні самостійно позбавлятися від мокротиння, а її надмірне скупчення в бронхах уповільнює процес одужання і викликає сильний кашель.
Грудні діти схильні до двох видів пневмонії:
- Вроджена – коли зараження відбувається в утробі матері або під час пологів.
- Придбана – виникає в перші місяці життя немовляти.
Як правило, збудниками хвороби стають:
- стрептококи;
- пневмококи;
- стафілококи;
- вірус герпесу;
- хламідії;
- мікоплазми;
- цитомегаловірус;
- грибок типу Candida;
- гемофільна і кишкова палички.
Вроджена форма захворювання
Причина виникнення вродженої форми пневмонії – це наслідок захворювання, перенесеного жінкою під час вагітності, при якому вірусні агенти потрапляють в організм дитини через плаценту або навколоплідні води. Тяжкість перебігу вродженої форми хвороби може бути різною і залежить від ряду факторів:
- Проміжок часу, що пройшов від моменту інфікування до народження малюка, чим він довший, тим складніше протікатиме хвороба;
- Збудник захворювання;
- Ступінь доношеності новонародженого;
- Індивідуальні особливості дитячого організму, імунітет.
Інфікування в утробі
Якщо інфікування плода відбулося ще в утробі матері, через кров (гематогенний спосіб), захворювання діагностується відразу після появи малюка на світ, і його характеризують такі симптоми:
- Слабкий м’язовий тонус – рухи дитини мляві, кінцівки звисають, м’язи знаходяться в розслабленому стані;
- Забарвлення шкірних покривів варіюється від сірого до синюшного кольору;
- Відразу після народження дитина не кричить або його крик дуже слабкий, а подих хрипке і переривчасте, більше нагадує стогони;
- Нестабільна температура тіла. Для недоношених дітей характерне зниження до 35˚С, а для новонароджених, з’явилися в строк, підвищення до 40˚С;
- У крихти відсутні або слабо виражені вроджені рефлекси (дихальний, ковтальний, смоктальний). Такі діти після народження перебувають на штучній вентиляції легенів і отримують поживні речовини через спеціальний зонд;
- Після появи на світ у малюка спостерігаються явні ознаки асфіксії;
- Можливі пінисті виділення з рота.
Зараження під час пологів
Зараження крихти може статися в процесі його проходження через інфіковані родові шляхи, в цьому випадку патогенні мікроорганізми проникають через легені малюка (бронхогенний спосіб), і на 2-3-й добу з’являються ознаки запалення, які характеризують такі симптоми:
- Відсутність апетиту, відмова від грудей, сильна втрата ваги;
- Розлад травлення, діарея, спазми і здуття кишечника;
- Часті відрижки і блювота;
- Синюватий відтінок носогубного трикутника і мови;
- Блідий або землисто-сірий колір шкірних покривів;
- Свистяче, гучне, аритмичне дихання;
- Підвищення температури тіла до дуже високих значень;
- Іноді поверхневий кашель;
- Слабке дихання у недоношених немовлят;
Через відсутність імунітету, пневмонія для новонароджених дітей є досить важким захворюванням і може призвести до серйозних наслідків. При постановці такого діагнозу необхідне термінове медикаментозне лікування малюка в умовах стаціонару або пологового будинку.
Придбана пневмонія

Придбана або постнатальна форма пневмонії може розвинутися у немовлят в перші місяці життя, в домашніх або стаціонарних умовах, з кількох причин:
- Вірусні захворювання;
- Переохолодження чи перегрівання дитини;
- Асфіксія під час пологів і проникнення в дихальні шляхи навколоплідних вод;
- Внутрішньоутробне ураження мозку;
- Родова травма;
- Відхилення в розвитку дихальної системи;
- Передчасні роди;
- Пологи за допомогою кесаревого розтину;
- Попадання в дихальні шляхи новонародженого блювотних мас.
Симптоми хвороби

У більшості випадків придбана пневмонія розвивається як наслідок неправильного лікування простудних і вірусних захворювань. На які симптоми слід звернути увагу молодим батькам, щоб визначити і розпізнати початкове запалення легенів, радить лікар Комаровський:
- Основні ознаки хвороби – сухий, поверхневий кашель, і температура, збити яку за допомогою жарознижувальних засобів не вдається;
- ГРВІ, застуда, сильний сухий кашель, що триває більше тижня;
- Шкірні покриви стають блідого сірого кольору;
- Спроба дитини зробити глибокий вдих супроводжується сильним кашлем;
- Порушується частота і глибина дихання, з’являється задишка;
- Посиніння в області носогубного трикутника.
При первинному захворюванні симптоми пневмонії носять слабо виражений характер і дуже схожі з проявами ГРЗ і ГРВІ.
Ознаки хвороби можуть з’явитися не відразу, а через кілька діб після виникнення запального процесу.
Початок недуги супроводжується різким стрибком температури, слабкістю, відмовою від їжі і загальним нездужанням. При подальшому розвитку захворювання проявляється зазначена вище симптоматика.
Рівень тяжкості хронічного запалення легенів залежить від ступеня сформованості організму новонародженого, у недоношених дітей клінічна картина захворювання буде сильнішою, ніж у малюків, народжених в строк.
Лікар Комаровський застерігає, що в ряді випадків пневмонія у новонароджених носить прихований характер, її не супроводжують такі симптоми, як кашель і підвищення температури, через це своєчасна діагностика є досить ускладненою. Тому завдання батьків і лікарів – вчасно визначити і розпізнати інші ознаки хвороби. Комаровський відзначає, що прихованій формі захворювання притаманні такі симптоми, як млявість, сонливість, спрага і відсутність апетиту.
Типи ураження легеневої тканини при пневмонії
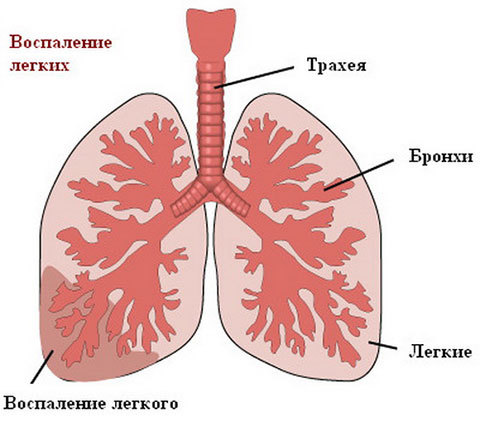
При будь-якому вигляді пневмонії ступінь ураження легень неоднакова, і від цього залежить, наскільки вираженими будуть симптоми захворювання. За локалізацією і силі пошкодження легеневої тканини можна класифікувати кілька типів запалення. Найчастіше зустрічається вогнищева пневмонія, при якій уражається невелика ділянка легкого, їй характерні такі симптоми, як мокрий кашель, температура і підвищена пітливість. При тотальному запаленні вражається цілком одне з легких, а двостороннє охоплює обидва органи одночасно.
Діагностика і лікування
Доктор Комаровський радить: при перших підозрах на запалення легенів батькам малюка необхідно терміново звернутися до медичного закладу і пройти відповідне обстеження:
- Візуальний огляд шкіри і слизових оболонок грудничка;
- Прослуховування легень на наявність хрипів і тривалості вдиху – видиху;
- Простукування грудної клітини для виявлення запалених ділянок;
- Біохімічний і загальний аналіз крові;
- Загальний аналіз сечі;
- Бактеріологічні посіви мокротиння;
- Рентгенографія або флюорографія грудної клітини.
При постановці діагнозу запалення легенів грудничку необхідна негайна госпіталізація. Чим швидше буде розпочато лікування, тим імовірніше благополучний результат хвороби і відсутність ускладнень.
- У більшості випадків лікування пневмонії починається з антибактеріальних препаратів широкого спектра дії, перорально або внутрішньом’язово.
- На додаток до них лікар може призначити імуномодулюючі препарати і вітамінні комплекси.
- Велику роль в успішній протизапальній терапії грають інгаляції трав’яними зборами або лікарськими препаратами, які знімають набряк зі слизових оболонок, трансформують сухий кашель у вологий і сприяють швидкому відходженню мокротиння.
- Щоб зняти симптоми інтоксикації, проводяться заходи по введенню внутрішньовенно фізіологічних розчинів.
Доктор Комаровський радить супроводжувати лікування хворого малюка виконанням елементарних правил гігієни і профілактики. У приміщенні, де він знаходиться, повинна проводитись щоденне вологе прибирання, провітрювання та підтримуватись оптимальний рівень температури і вологості.
Дитина повинна вживати якомога більше рідини і приймати їжу частіше, але невеликими порціями, щоб не перевантажувати шлунково-кишковий тракт.
Гарною підмогою в комплексному лікуванні, після поліпшення стану хворого, стане масаж, який сприяє очищенню органів дихання від мокротиння.
Важливими профілактичними заходами для боротьби з пневмонією є щеплення від пневмококової інфекції.
Можливі ускладнення
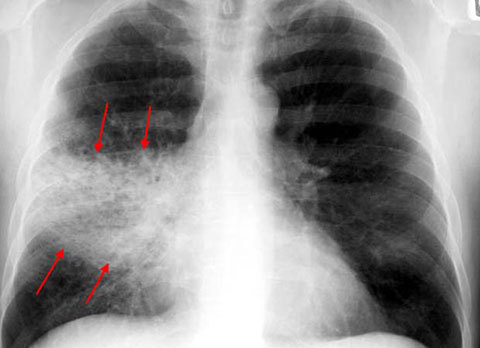
Своєчасно розпочате і грамотне лікування дає ефективні результати, хворобу вдається перемогти протягом 10 – 15 днів. Запізніле початок антибактеріальної терапії і відсутність вчасно зробленого щеплення від пневмокока чреваті виникненням ряду ускладнень:
- Кашель, що залишився на тривалий час після закінчення лікування;
- Запалення легенів, викликане пневмококами, може в подальшому призвести до отиту і менінгіту;
- Якщо в процесі хвороби постраждає серозна оболонка органів дихання (плевра), можливий ризик розвитку плевриту, що викликає у дитини сильні загрудінні болі;
- Затяжна хвороба з великою ймовірністю може прийняти хронічну форму, і будь-які подальші респіраторні захворювання дитини можуть спровокувати повторне запалення легень;
- Сепсис легеневої тканини.
Профілактика пневмонії
Хворобу легше запобігти, ніж вилікувати, тому для зменшення ризику інфікування лікар Комаровський радить батькам немовлят дотримуватися деяких профілактичних заходів:
- Грамотне планування та ведення вагітності (своєчасна здача аналізів і регулярні візити в жіночу консультацію);
- Своєчасне виявлення і лікування запальних процесів під час виношування дитини;
- Дотримання режиму та здоровий спосіб життя;
- Щеплення від пневмокока;
- Годування новонародженого грудним молоком;
- Правильне і збалансоване харчування матері;
- Уникнення контакту з інфікованими людьми.
В останні кілька років в Україні в список обов’язкових щеплень увійшла щеплення від пневмококової інфекції, представлене вакцинами Превенар (США) та Пневмо-23 (Франція). Перше щеплення ставиться немовлятам, починаючи з 2-х місячного віку, друге – дітям від 2 до 5 років.
Дитячий лікар Євген Комаровський вважає, що своєчасно поставлене щеплення від пневмококової інфекції здатне вберегти дитину в майбутньому від виникнення таких серйозних захворювань, як пневмонія, тонзиліт, отит і менінгіт.
Лікування і симптоми пневмонії у дітей до року. Як її діагностують?
Пневмонія – це важке захворювання легенів, при якому пошкоджується легенева тканина і страждає процес газообміну. Для дітей ранніх років життя вона становить найбільшу небезпеку.
Тому батькам малюків корисно знати, які симптоми, принципи лікування і куди звернутися. Будьте в курсі, прочитавши нашу статтю.
Пневмонія (те саме, що й запалення легенів) – це захворювання легенів, що супроводжується запаленням альвеол і бронхів, що має інфекційну природу. Внаслідок виділення великої кількості харкотиння хвороба призводить до склеювання альвеол і їх виключення з процесу дихання.
Захворювання вражає людей зі слабким імунітетом незалежно від віку. Однак найбільш небезпечна пневмонія для літніх і дітей. Це пояснюється високим рівнем смертності пацієнтів цих груп і ризиком розвитку ускладнень.
У дітей до 1 року пневмонія розвивається поступово. Захворювання починається з загального нездужання у вигляді слабкості, порушення сну, примхливості, відмови від їжі і відрижки. Після чого з’являються ознаки утруднення дихання.
Особливості перебігу хвороби у дітей раннього віку в тому, що їх слабкий імунітет ще не здатний справлятися зі збудниками пневмонії, а тому організм більш схильний до шкідливого впливу.
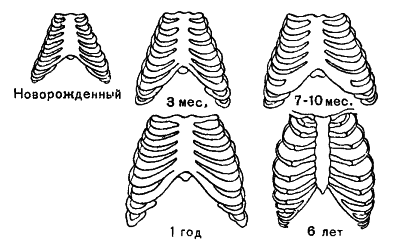 Зміна форми грудної клітки з віком
Зміна форми грудної клітки з віком
Крім того, слабо розвинена і недоросла тканина легень, велика кількість кровоносних судин сприяють швидкому поширенню інфекції.
Це призводить до великого поразки органів і високому ризику ускладнень. Також виникає небезпека деформації бронхо-альвеолярних структур внаслідок їх незакінченого формування.
До пневмонії привертає й будова грудної клітки дитини. Ребра в такому віці розташовані горизонтально і мають малий обсяг рухів. Через це відбувається застій крові в задніх і нижніх відділах легень, що дозволяє хвороботворним мікроорганізмам вільно розмножуватися.
Ослаблення здоров’я сприяють також уже наявні захворювання. Все це надає можливість для розвитку пневмонії.
Причини виникнення і збудники
Основна причина для розвитку пневмонії – це слабкий імунітет. Дана причина обумовлена раннім віком пацієнтів, їх незміцнілим здоров’ям, кесаревим розтином і особливостями будови.
Так, через своєрідне будову грудної клітини з горизонтально розташованими ребрами і лежачого положення, кров застоюється в легенях, що створює сприятливе середовище для бактерій. Також на захворювання впливає велика кількість кровоносних судин у тонкій легеневій тканині. Це сприяє швидкому поширенню інфекції і великому поразки органів.
Залежно від виникнення розрізняють пневмонії:
- первинна – самостійне захворювання;
- вторинна – ускладнення після або на фоні інфекцій.
 Проникнення збудника (наприклад, бактерії хламідії) через плаценту до плоду в утробі матері
Проникнення збудника (наприклад, бактерії хламідії) через плаценту до плоду в утробі матері
Первинний тип захворювання розвивається на тлі зараження збудником в утробі матері, в момент народження або після нього.
До збудників відносять такі групи мікроорганізмів:
- бактерії – пневмококи, стафілококи, стрептококи;
- віруси – грип, герпес, аденовірус;
- гриби – кандида.
Фактори ризику для розвитку пневмонії:
- народження раніше терміну;
- діти з вадами розвитку;
- родові травми;
- перенесені захворювання;
- легенева недостатність;
- імунодефіцит.
Види
Пневмонія у однорічних дітей, як захворювання, поділяється на різні види.
Захворювання може вражати тільки одну легеню (одностороння пневмонія) або обидва відразу (двостороння). Випадки одностороннього захворювання найбільш часті, найбільше страждає права легеня – правобічна пневмонія.
Розміри вогнища запалення також відрізняються. Залежно від цієї ознаки виділяють:
Лікарі відзначають, що захворювання протікає по-різному у різних пацієнтів. Тому введена відповідна класифікація в залежності від перебігу хвороби:
- Гостра – симптоми яскраво виражені, триває до двох місяців.
- Хронічна – ознаки захворювання виражені незначно, триває від року. Призводить до загибелі дитини.
- Затяжна – яскраво виражені симптоми, триває до восьми місяців.
Крім того, дитина може захворіти різними шляхами. Залежно від способу зараження, відрізняються збудники інфекції. Тому має сенс використовувати таку класифікацію:
- Госпітальна – інфікування відбулося в стаціонарному відділенні.
- Позалікарняна – дитина заразилася, перебуваючи вдома.
- Внаслідок медичного втручання – збудник проникає в організм через недостатні заходи стерилізації інструментів.
- Аспіраційна – пневмонія розвивається через попадання сторонніх предметів у дихальні шляхи.
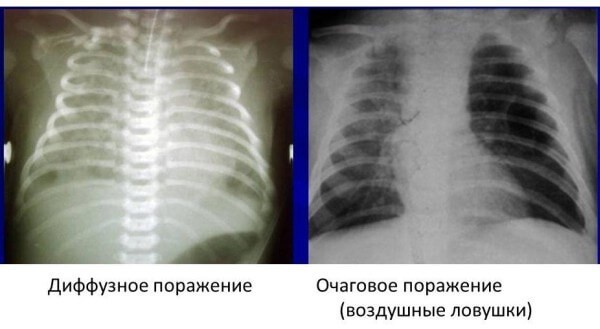 Рентген новонародженого з меконіальної аспірацією
Рентген новонародженого з меконіальної аспірацією
Симптоми
Пневмонія у малюків починається з порушень поведінки: вони відмовляються їсти і часто плачуть; кашель супроводжується блювотою. Далі з’являються симптоми утрудненого дихання:
Крім того, проступають ознаки інтоксикації організму у вигляді високої температури аж до сорока градусів. Цей симптом не обов’язковий, оскільки часто хвороба супроводжується нормальною і субфебрильною температурою.
При появі зазначених проявів негайно зверніться до лікаря для постановки діагнозу і подальшого лікування.
Діагностика запалення легенів
Діагностика запалення легенів у дітей до року ускладнена тим, що вони не можуть самостійно описати свої відчуття і поскаржитися на біль і нездужання.
Тому опитування пацієнта замінюється опитуванням матері про зміни в поведінці дитини.
Також лікар проводить зовнішній огляд, в ході якого зазначає хрипи, синюшність, важке поверхневе дихання і кашель, відставання тієї чи іншої сторони грудної клітки при вдиху.
Для уточнення діагнозу призначають такі аналізи:
- Кров – збільшення ШОЕ і рівня лейкоцитів може бути причиною пневмонії;
- Сеча – поява білків може свідчити про пневмонію;
- Мокрота і слиз із зіву – проводять бактеріальний посів, який допомагає виявити збудника.
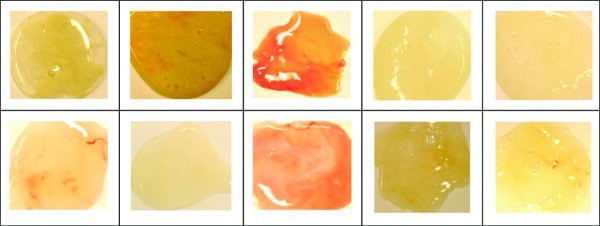 Кольори мокротиння (в тому числі з гноєм) при пневмонії
Кольори мокротиння (в тому числі з гноєм) при пневмонії
Крім аналізів рекомендовано проведення рентгена грудної клітини. Це допоможе локалізувати вогнище запалення і уточнити ступінь ураження легень.
Важливо! Діагностикою займається кваліфікований лікар. Самодіагностика призведе до неправильного висновку і лікуванню.
Лікування
Лікування цього захворювання у дітей до року проводиться тільки в умовах стаціонарного відділення під наглядом педіатра і пульмонолога. Постійний контроль стану малюка дозволить запобігти його погіршенню і загибелі.
- Терапія комплексна і спрямована на підвищення імунітету, пригнічення розмноження і знищення збудника, симптоматичне лікування.
- Залежно від типу збудника призначають противірусні, протигрибкові препарати та антибіотики.
- Симптоматичне лікування полягає в усуненні проявів хвороби. Для цього використовують лікарські засоби:
- жарознижуючі;
- від кашлю;
- крапельниці для зниження інтоксикації.
Основна процедура для стимуляції імунітету і усунення патогенної флори – оксигенотерапія. Вона сприяє відновленню пошкоджених тканин, знищенню збудника і зміцненню здоров’я малюка.
 Процедура оксигенотерапії Не займайтеся самолікуванням! Це зашкодить дитині і викличе розвиток ускладнень.
Процедура оксигенотерапії Не займайтеся самолікуванням! Це зашкодить дитині і викличе розвиток ускладнень.
Наслідки і ускладнення
При недостатньому або некоректному лікуванні у дитини розвиваються різноманітні ускладнення. Нерідко причиною ускладнень стає пізній початок терапії, коли стан дитини вже значно погіршився. Також до цього призводить лікування народними засобами. До негативних наслідків і ускладнень відносять:
- затримка розвитку;
- серцево-легенева недостатність;
- гіперактивність;
- плеврит;
- хронічне запалення легеневої тканини;
- деформація бронхів і альвеол;
- абсцес і гангрена легені.
Для запобігання ускладнень рекомендовано починати лікування своєчасно і дотримуватися всіх порад лікаря.
Реабілітація
Для нейтралізації наслідків пневмонії показана реабілітація. Вона полягає в періодичному відвідуванні лікаря-педіатра для контролю відновлення дитини. Добре зарекомендували себе такі методи:
- правильне харчування, збагачене вітамінами;
- фізіотерапія для стимуляції імунітету і відновлення тканин;
- масаж грудей;
- пасивні вправи для відновлення об’єму легень.
Після відновлення дитині показано санаторно-курортне лікування та загартовування з ранніх років.
Діагностика та лікування пневмонії без температури у немовлят
Запалення легенів або пневмонія – це захворювання, яке загрожує людям всіх вікових категорій. Але якщо доросла людина може розповісти про погіршення самопочуття, вказати на певні симптоми, то дитина, особливо грудного віку, не здатна фізично це зробити.
Коли хворіють такі малюки, відповідальність лягає на батьків, які повинні бути максимально пильними, особливо у випадках з таким небезпечним недугом, як пневмонія. Давайте ж розберемося, що собою являє ця хвороба, чим вона небезпечна для немовлят, як проникає в організм новонароджених, а також обговоримо методи її виявлення і лікування.
 Етіологія захворювання
Етіологія захворювання
Незважаючи на те, що на пневмонію прийнято називати запалення легенів, ознаки цієї недуги у дорослих і малят можуть відрізнятися. Однак головною причиною виникнення хвороби, в тому числі у випадку з грудними дітьми, вважають бактерії пневмококи або стафілококи.
Але ще більш небезпечною бактерією, що викликає пневмонію, для малюків є легіонелла.
Коли мова йде про новонароджених, пневмонія легіонеллезного характеру призводить до дихальної недостатності, легкі уражаються вогнищами, і якщо не вжити термінових дій, ситуація може бути плачевною, аж до летального результату.
Крім бактеріального характеру зараження, маленький організм можуть атакувати віруси і навіть грибки, також приводячи до виникнення запалення легенів. У будь-якому випадку обговорюваний недуг з більшою ймовірністю вражає людський організм з ослабленим імунітетом.
Крім того, пневмонія вільно передається повітряно-крапельним шляхом, тобто новонародженого малюка необхідно захищати від будь-яких контактів з хворими людьми. Якщо пневмонія спостерігається у матері, дитину відразу ж відлучають від грудей, переводять на штучне вигодовування і не допускають до мами до її повного одужання.
Отже, підбиваючи підсумки, варто зауважити, що запалення легенів може носити бактеріальний, вірусний і навіть грибковий характер. Немовля може заразитися повітряно-крапельним шляхом, при контакті з хворим, а також є ймовірність зараження від матері, але тут мова йде про приєднання пневмонії у породіллі під час пологів.
Симптоматика хвороби у немовлят
 Висока температура у немовляти
Висока температура у немовляти
Ознаки пневмонії у дорослих і у немовлят відрізняються, оскільки слабкий дитячий організм в перші місяці і навіть роки життя дуже вразливий до будь-яких хвороб. Таке серйозне захворювання, як запалення легенів, буде прогресувати набагато швидше і нерідко призводить до летального результату.
З цієї причини необхідно якомога швидше розпізнати хворобу, поставити діагноз і почати лікування, для цього дуже важливо знати симптоми:
- Перший і головний симптом початку запального процесу – підвищення температури. Немовля гостро реагує на подібні проблеми, температура може різко підвищитися до 38-40 градусів. Крім того, якщо в разі ГРВІ її можна збити жарознижувальними, при пневмонії належного ефекту від цих препаратів не відбувається, температура стійка, а якщо і знижується, то короткочасно.
- Другий симптом – помітна синюшність шкіри, особливо в області обличчя і носогубного трикутника.
- Малюка починає мучити кашель, і при погіршенні стану рясно виділяється мокрота.
- Дитина може відмовитися від їжі (в нашому випадку молока) і постійно плакати, адже в такому віці діти не можуть інакше повідомити про проблему.
Варто зазначити, що такі симптоми спостерігаються при стандартному розвитку запалення легенів, але ще гірше, коли хвороба приймає атиповий, тобто прихований характер. У такому випадку постановка діагнозу ускладнюється, хвороба може бути помічена пізніше, що в свою чергу загрожує ускладненнями і більш важким лікуванням.
Наприклад, трапляється, що пневмонія у грудничка має симптоми без температури або температура підвищується зовсім незначно. При цьому ви все одно повинні проявити пильність і проконсультуватися з педіатром.
Крім відсутності температури, варто звернути увагу на прискорене дихання. Так, немовля в перші місяці життя завжди дихає прискорено, але при пневмонії, дихальний темп зростає ще сильніше. Для того щоб розпізнати цей момент, наведемо порівняльну характеристику дихального процесу немовлят:
- Частота вдихів і видихів з народження до 2 тижнів – 40-60 разів на хвилину;
- З 2 до 3 місяців – 40-45 разів на хвилину;
- Вік від 4 до 6 місяців – 35-40 вдихів;
- Від півроку до року – 30-36 разів на хвилину.
Таким чином, бачачи наведені вище цифри, ви можете засікати час і стежити за дихальним процесом малюка. Якщо у вас закралися підозри, і є якісь симптоми, а дихання прискорене, також варто звернутися до лікаря.
В іншому варто звертати увагу на зміни в апетиті, підвищення сонливості, зміни кольору шкіри, занадто часті відрижки і так далі. Будь-яка дрібниця може сигналізувати про проблеми, але й зволікати не варто.
Головні причини захворювання
Як вже говорилося раніше, основною причиною пневмонії є ослаблення імунітету і наявність поруч вже хворої людини. У випадку з новонародженими цей момент посилюється, оскільки імунна система ще не сформувалася, а всі захисні властивості підростаючого організму на перших етапах життя залежать від імуноглобуліну, отриманого з материнського молока.
Якщо ж малюка з якихось причин одразу забрали від грудей і перевели на штучне вигодовування, то навіть цей захисний механізм відсутній, і будь-які хвороби загрожують ще сильніше.
Однак захворіти на пневмонію немовля може не тільки заразившись від когось. Часто навіть перенесені вірусні захворювання можуть призводити до розвитку запалення легенів. З цієї причини кілька тижнів після хвороби потрібно проявляти особливу пильність, ні в якому разі не переохолоджувати і не перегрівати малюка.

Крім того, навіть правильно призначене лікування респіраторно-вірусних захворювань може негативно вплинути на здоров’я малюка через невідповідні препарати. Наприклад, деякі ліки від кашлю призводять до застою мокротиння, яке може сприяти початку пневмонії.
Методи діагностики
Для постановки діагнозу лікар в першу чергу зобов’язаний прослухати грудний відділ малюка з проведенням перкусії (простукування). Якщо в легенях чути сторонні шуми, хрипи, свист або булькання, це свідчить про порушення, адже в нормі дихання має бути чистим.

Більш точним і абсолютно безпечним методом діагностики є взяття крові для загального та біохімічного аналізу. Тут підвищений вміст лейкоцитів може свідчити про наявність вірусної інфекції тощо. Більш того, результати аналізу крові дозволять призначити найбільш підходяще і ефективне лікування, виключити потенційні алергени.
Останньою і найвірогіднішою мірою є рентгенографія грудного відділу. Звичайно, багато хто не хоче зайвий раз опромінювати свого малюка, але іноді флюорографія є необхідною, і нічого страшного в ній немає.
Лікування
Лікування пневмонії в дитячому віці сильно ускладнюється вузьким спектром допустимих для малюків препаратів, які не чинитимуть побічних ефектів і не вплинуть на організм негативно. З цієї причини лікування повинен призначати тільки досвідчений лікар на основі отриманих діагностичних даних.
Найчастіше пневмонія, особливо бактеріального характеру, лікується антибіотиками спрямованого або широкого спектра дії. У випадку з вірусною пневмонією, іноді вдається обійтися менш важкими противірусними препаратами. Крім того, часто вдаються до вітамінотерапії, а іноді до використання імуномодулюючих препаратів.
Крім того, в залежності від стадії хвороби, її прогресування, ускладнень і багатьох інших факторів можуть знадобитися спеціальні інгаляції. У будь-якому випадку будь-яке рішення необхідно обговорювати з лікарем і дотримуватися всіх інструкцій максимально чітко. Будьте пильні і нехай ваші діти ніколи не хворіють!
Пневмонія у дітей до року – симптоми у грудничка і ознаки запалення легенів
Маленькі діти до одного року хворіють на пневмонію набагато частіше, ніж, наприклад, школярі. У віці від трьох до дев’яти місяців спостерігається пік захворюваності.
Пневмонія найбільш небезпечна для дітей цього віку, оскільки особливості організму дітей полягають у тому, що при неправильному лікуванні запальний процес швидко поширюється по організму і порушує роботу інших систем.
У цій статті ми розглянемо причини виникнення пневмонії у дітей до одного року, а також розповімо про ефективні способи її лікування за допомогою ліків і народних засобів.
Визначення захворювання
Пневмонія – це гострий запальний процес, що протікає в легеневій тканині. Захворювання розвивається поступово.
Класифікація пневмонії в залежності від розміру вогнища:
- Дрібновогнищева пневмонія. Вона найчастіше вражає дітей до одного року. При цьому вогнище досить невеликий, а запалення в легенях є продовженням запалення в бронху.
- Сегментарна пневмонія. Запальний процес захоплює один або кілька сегментів легень.
- Крупозна пневмонія. У цьому випадку уражаються частки легкого. Захворювання має важкий перебіг.
- Інтерстиціальна пневмонія. Вона виникає не дуже часто. Запалення захоплює перегородки тканини, навколишні альвеоли і бронхи.
Також пневмонія може бути гострою і затяжною. У першому випадку вона триває до шести тижнів, а в другому випадку її тривалість значно більше.
Залежно від місця виникнення пневмонія буває:
- Позалікарняна. Вона має відносно легкий перебіг.
- Госпітальна. Перебіг важкий, оскільки зазвичай така пневмонія спричинена бактеріями, що мають стійкість до антибіотиків.
- Аспіраційна. Виникає при попаданні в дихальні шляхи сторонніх предметів, рідини.
У дітей до одного року запалення легенів зазвичай розвивається на першому тижні гострого респіраторного захворювання.
І навіть, незважаючи на те, що ГРЗ зазвичай викликано вірусами, на цьому тлі дуже швидко активізується патогенна бактеріальна флора.
Це пов’язано з тим, що віруси руйнують захисні бар’єри дихальних шляхів і легень і сприяють виникненню вогнищ бактеріальної інфекції. Варто відзначити, що віруси грипу здатні викликати пневмонію.
Схильність пневмонії дітей у цьому віці пояснюється тим, що вони мають короткі і вузькі дихальні шляхи, а також ніжну слизову, що має велику кількість судин. Це сприяє поширенню інфекції.
Слабкі рухи грудної клітки, горизонтальне положення ребер теж є факторами до недостатньої вентиляції легенів.
Застою крові в легенях сприяють також рясне кровопостачання цього відділу легень і лежаче положення.
Причини виникнення
Легкі виконують дуже важливі функції. Головна з функцій – це газообмін між альвеолами і судинами. Крім цього легкі беруть участь у регуляції температури тіла, регуляції згортання крові, сприяють очищенню організму від шкідливих речовин.
Через отруєння, опіки, переломи, перенесену операцію, травми або захворювання відбувається зниження захисних сил організму, і легкі не можуть повною мірою впоратися з навантаженням. Саме тому у дітей зазвичай виникає пневмонія.
Основний збудник пневмонії – це бактерії (пневмококи, стрептококи, стафілококи). Але викликати захворювання можуть і патогенні гриби, легіонелли, хламідії і мікоплазми.
Якщо пневмонія є самостійним захворюванням, то причинами її виникнення можуть бути переохолодження. Але у більшості дітей запалення легенів є наслідком ГРВІ або грипу, а також інших захворювань.
Виникнення пневмонії характерно для холодної пори року, оскільки в цей період йде серйозне навантаження на імунну систему, відчувається нестача вітамінів в організмі, а також присутні перепади температур.
Тяжкість пневмонії залежить від наступних факторів:
- Широта запального процесу.
- Вік дитини.
- Місце виникнення пневмонії.
- Загальний стан здоров’я.
Симптоми
У дітей до одного року пневмонія протікає набагато важче, ніж у дітей більш старшого віку.
Батьки можуть запідозрити проблему зі зміною поведінки малюка. Якщо його постійно тягне на сон, він стає млявим, примхливим, відмовляється від їжі, а також, якщо підвищилася температура, необхідно терміново звернутися до лікаря.
До одного року температура при пневмонії буває не високою, вона рідко підвищується до тридцяти семи з половиною градусів. Слід пам’ятати, що температура – це не показник тяжкості стану.
Першими насторожуючими симптомами можуть бути порушення стільця, блювота, відрижка, нежить, напади кашлю.
При диханні і кашлі дитину мучить біль в грудях, задишка. Якщо кашель вологий, то відбувається відділення гнійної або слизисто-гнійної мокроти, яка має жовтий або зелений відтінок. Задишка у дитини може супроводжуватися киванням голови, при цьому він роздуває щоки і витягує губи.
Слід звертати увагу на зміну рельєфу шкіри при диханні. Зазвичай вона втягується з боку хворого легкого.
Ще один головний ознак запалення легенів – це посиніння шкіри між губами і носиком малюка. Особливо це помітно, коли дитина смокче груди.
Можливі ускладнення
Ускладнення у дітей мають тривалий перебіг. Вони можуть бути дуже серйозними і становити загрозу для життя.
Найчастіше виникають такі ускладнення:
- Плеврит. Запалення плеври викликає сильний біль і може навіть призвести до стиснення легень.
- Тривалий кашель. Він виникає через перехід захворювання в хронічну форму, при цьому слизова оболонка стає пухкою, її легко травмувати, що і є причиною виникнення кашлю.
- Легенева деструкція. Руйнування тканини легень є дуже небезпечним.
- Серцево-легенева недостатність. Це ускладнення може закінчитися летальним результатом. Виникає сильна інтоксикація, порушується робота серця.
- Астенічний синдром. Він характеризується швидкою стомлюваністю, втратою апетиту, слабкістю.
Лікування
Принципи лікування пневмонії у маленьких дітей:
- Диференціальна діагностика для визначення виду захворювання.
- Антибактеріальна терапія.
- Інгаляції.
- Раціональне харчування, що відповідає віку і ступеню розвитку дитини.
- Масаж і лікувальна фізкультура після одужання.
Медикаментозне лікування
Основа медикаментозного лікування пневмонії – це антибіотики. Їх прийом повинен здійснюватися строго за часом, тому якщо, наприклад, ліки потрібно пити двічі на день, то перерва між прийомами повинна становити дванадцять годин.
З антибіотиків найчастіше призначаються пеніциліни, цефалоспорини і макроліди. Їх ефективність оцінюється протягом трьох днів. Про хороший результат буде свідчити покращення апетиту, зниження температури, зникнення задишки.
Прийом антибіотиків при неускладненому перебігу пневмонії не повинен перевищувати семи днів (макроліди – п’ять днів).
При прийомі антибіотиків відбувається порушення мікрофлори кишечника. Щоб відновити її, призначаються пробіотики. А для очищення організму від токсинів використовуються сорбенти.
Жарознижуючі препарати потрібні, якщо у дитини піднялася температура вище тридцяти восьми градусів. Потрібно знати, що під час високої температури в організмі відбувається вироблення антитіл проти збудника, тому якщо дитина нормально переносить температуру до тридцяти восьми градусів, то краще її не збивати.
Батькам слід пам’ятати, що при пневмонії не потрібно давати дитині загальнозміцнюючі, антигістамінні і репеленти, оскільки вони можуть викликати побічні ефекти і не сприяють лікуванню пневмонії.
Якщо лікування показало свою ефективність, то на шостий-десятий день дитина вже може гуляти. А загартовування можна проводити вже через два-три тижні.
Народні засоби
Лікування пневмонії за допомогою народних засобів краще проводити на початковому етапі захворювання і краще в комплексі з іншими ліками.
Дитині потрібно давати пити якомога більше. Рідина сприяє виведенню токсинів, зниженню температури. Вона забезпечує найбільш ефективну дію відхаркувальних препаратів. Корисно давати малюкові воду, компот зі свіжих фруктів і ягід або з сухофруктів, трав’яний чай (м’ята, ромашка), журавлинний або смородиновий морс.
Дуже корисно робити медовий масаж. Але потрібно пам’ятати, що дітям до шести місяців він протипоказаний. Масаж сприяє виведенню мокротиння, що дуже потрібно при пневмонії.
Чорна редька дуже корисна, її часто використовують у народній медицині для лікування пневмонії, оскільки вона має відхаркувальні властивості. Для приготування сиропу потрібно вирізати в редьці невелику воронку на місці хвостика, заповнити її медом і дати настоятися в темному місці.
Відновити дихання допоможе настоянка евкаліпта. Її можна використовувати і для інгаляції, і для полоскання горла.
Для зниження температури слід давати дитині ячмінний сік з водою, підсолодженим медом.
Профілактика
Основа профілактики пневмонії у дітей до одного року:
- Грудне годування.
- Профілактика рахіту.
- Масаж, гімнастика.
- Загартовування.
- Обмеження контакту з хворими в період масової захворюваності.
Чи можна промивати ніс фізіологічним розчином дитині — відповідь дасть ця стаття.
Відео
Висновки
Пневмонія – це дуже серйозне захворювання, тому його лікування має проходити в умовах стаціонару. Тільки так можна забезпечити якісне лікування і відновлення здоров’я дитини.
Слід пам’ятати, що відновлення після перенесеної хвороби стоїть на першому місці після ефективного лікування та виписки зі стаціонару. Реабілітація повинна бути спрямована на усунення залишкових явищ, розсмоктування рубців на плеврі і на зміцнення імунітету.


