Симптоми і леченіне інсульту

Всупереч загальній думці, інсульт не є хворобою. Діагноз існує і його виставляють, але все більше фахівців перестають вважати інсульт самостійним захворюванням, називаючи його ускладненням ряду судинних захворювань.
За частотою ця патологія займає друге місце серед усіх причин смерті.
Саме тому знання її симптомів і методів діагностики (включаючи дошпитальний етап) може серйозно вплинути на стан здоров’я як всього суспільства, так і окремої людини.
Зміст: Види інсульту, Причини інсульту, Ситуації, здатні спровокувати інсульт, Симптоми інсульту, Діагностика, Транзиторна ішемічна атака, Лікування інсульту
Види інсульту
Фахівці розрізняють два основних види інсульту за головною його причиною:
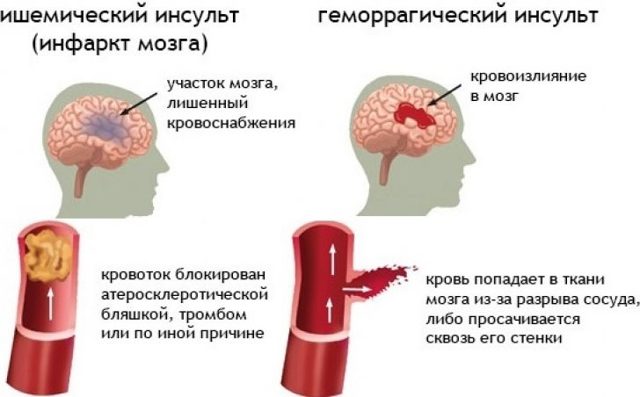
- Ішемічний інсульт, що виникає внаслідок різних порушень, які ведуть до різкого погіршення кровопостачання ділянок головного мозку;
- Геморагічний інсульт, під яким розуміється вилиття крові з судин різного калібру; в цьому випадку патологічні зміни в головному мозку викликані розвиваючою та збільшуючою в розмірах гематомою, що здавлює мозкові структури.
Існує окрема класифікація ішемічного інсульту, що враховує більшість захворювань, які ведуть до його розвитку. Цікава вона лише для фахівців, нам же важливо розуміти, в яких випадках може розвинутися ця важка патологія.
Причини інсульту
Оскільки інсульт вважається ускладненням, для нього не можна чітко встановити єдину причину. Тут йдеться скоріше про фактори ризику, які підвищують вірогідність цієї патології та діляться на дві групи:
- модифікуються;
- немодифікуючі.
До перших належить ряд захворювань, що призводять до пошкодження судинної стінки або погіршення кровообігу іншим чином:
До модифікуючих факторів ризику відносять особливості способу життя:
- куріння;
- надлишкова маса тіла;
- неправильне харчування з переважанням насичених жирів і нестачею рослинних волокон;
- зловживання алкоголем;
- відсутність або різка нестача фізичних навантажень;
- вживання оральних контрацептивів;
- зниження рівня тестостерону в крові;
- гострий і хронічний стрес.
- Немодифікуючі чинники – це те, що неможливо змінити жодними методами: стать, вік, генетична схильність.
- До умовно немодифікуючих факторів можна віднести хронічну серцеву недостатність, яку, хоч і вдається компенсувати до певних меж, але вилікувати повністю неможливо.
- Описані вище фактори в першу чергу відносяться до ішемічного інсульту, який зустрічається набагато частіше, ніж геморагічний. До розвитку останнього призводять:
- артеріальна гіпертензія;
- будь-яка патологія судин, які живлять головний мозок;
- порушення згортання функції крові під дією прийому антикоагулянтів, дезагрегантів, тромболітиків або внаслідок патології системи тромбоутворення;
- прийом різного роду психостимуляторів – амфетамінів, кокаїну тощо;
- зловживання алкоголем.
Ситуації, здатні спровокувати інсульт
Розвиток ускладнення можливий і на тлі загального благополуччя, однак найчастіше зрив механізмів компенсації виникає у випадках, коли навантаження на судини перевищує певний критичний рівень. Такі ситуації можуть бути пов’язані з повсякденним життям, наявністю різних захворювань, зовнішніми обставинами:
- різкий перехід з положення лежачи в положення стоячи (іноді досить перейти в сидячу позу);
- щільна їжа;
- гаряча ванна;
- спекотна пора року;
- підвищені фізичні та психічні навантаження;
- аритмії серця;
- різке зниження артеріального тиску (частіше за все під дією лікарських препаратів).
Симптоми інсульту
У плані діагностики інсульт є досить складною задачею навіть для лікарів. Звичайне запалення трійчастого нерва, що іннервує м’язи обличчя, призводить до появи деяких симптомів, властивих і інсульту. Якщо в цей момент у людини ще й підвищений артеріальний тиск – ймовірність помилки зростає в рази.
Втім, інсульт – це захворювання, при якому лікарю краще припускати найгірше, ніж пропустити його появу. Тому підозрювати його потрібно у всіх випадках, коли:
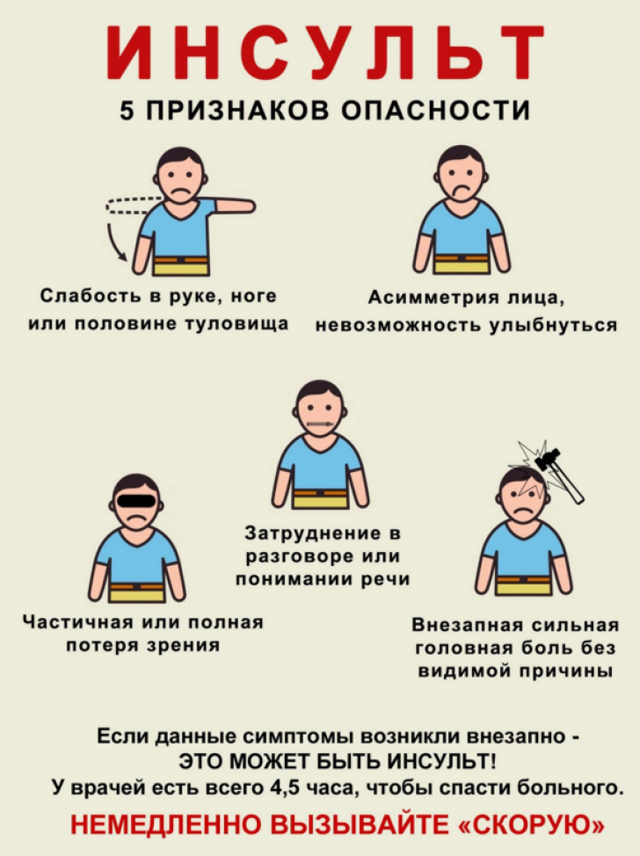
- виникають раптові слабкість, оніміння, «мурашки» в руці, нозі, особливо якщо симптоми з’являються лише в одній половині тіла;
- з’являється асиметрія обличчя;
- знижується або пропадає зір, з’являються зорові артефакти, яких раніше не було (випадання частини поля зору, «мушки»);
- погіршується мова, стаючи незв’язною, безглуздою;
- без видимих причин з’являється сильний головний біль, особливо якщо її початок носить характер «удару»;
- порушується свідомість від легкого оглушення, коли пацієнт реагує на зовнішні подразники з невеликою затримкою, до повного виключення свідомості – коми.
Для спрощення догоспітальної діагностики інсульту групою британських лікарів був розроблений комплекс FAST. Це – серія простих маніпуляцій, за допомогою яких у більшості випадків можна хоча б запідозрити цю патологію.
Суть цього комплексу в наступному:
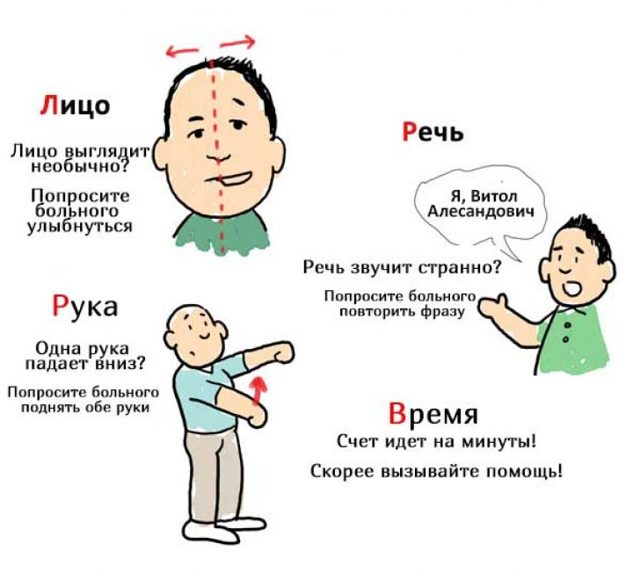
- F – face або особа. Цей елемент полягає у визначенні симетричності обличчя та виявленні парезу мімічних м’язів. Для виявлення проблем хворому пропонують:
- Показати зуби. При інсульті форма рота нагадує тенісну ракетку – одна половина губ розсувається, тоді як інша залишається зімкнутою.
- Посміхнутися. При інсульті відзначається відсутність роботи мімічних м’язів з одного боку обличчя.
- Надути щоки. При інсульті одна щока зберігає тонус, тоді як інша не надувається (лікарі кажуть «парусит», від слова «парус»).
- A – arm або рука. Цей елемент необхідний для виявлення моторних та сенсорних порушень. Для виявлення патології хворому проводять кілька проб:
- Лежачи пацієнт піднімає обидві руки під кутом 45 ° (сидячи – під кутом 90 °). При інсульті одна з рук відстає або зовсім не піднімається.
- Лікар піднімає обидві руки пацієнта над його головою, з’єднавши їх долонями, тримає в такому положенні 5 секунд, а потім відпускає. Одна з рук поступово опускається.
- Лежачи пацієнт згинає обидві ноги в тазостегновому і колінному суглобах під кутом 90 °. При інсульті одну з ніг він утримати в такому положенні не може.
- Пацієнт формує з вказівного і великого пальця руки кільце (по типу знака ОК). Лікар вводить в кільце вказівний палець і намагається його розірвати, не докладаючи великої сили. У разі успіху підозрюється інсульт.
- Хворий повинен стиснути обома руками руки лікаря. У цьому випадку виявляється різниця в силі стиснення, характерна при інсульті.
- S – speech або мова. Дозволяє виявити порушення мовних функцій, а також здатність людини орієнтуватися у просторі, часі та в своїй особистості. Початком виявлення цього елемента є опитування близьких, які могли відзначити момент виникнення порушень. Потім лікар переходить до запитань:
- Як вас звати? Скільки вам років? – хворий може не відповісти на ці питання, якщо він не орієнтується в собі.
- Де ви знаходитесь? Яке сьогодні число, день, місяць, рік? – пацієнт при інсульті може бути дезорієнтований у місці, часі, просторі й не зможе відповісти вірно.
- При отриманні відповідей лікар звертає увагу на час затримки з відповіддю і виразність мови.
- T – time або час. Це – не елемент діагностики, але важливий етап медичної допомоги. Існує так зване «терапевтичне вікно» – 6 годин з моменту появи перших симптомів інсульту. Слід враховувати цей період, адже саме в цей час можливе проведення таких лікувальних заходів, які можуть повністю усунути хворобу.
Діагностика
Хоч комплекс FAST і дозволяє з досить високою часткою вірогідності (80-90%) встановити діагноз інсульту, для остаточного підтвердження цього факту необхідний весь спектр заходів. Проведення лабораторних та інструментальних досліджень також дозволяє визначити тактику подальшого лікування і зробити прогноз щодо результату хвороби.
Починається обстеження з опитування хворого або його близьких. Лікар приділяє увагу моменту початку інсульту, виявляє динаміку розвитку симптомів. Дуже важливо з’ясувати всі супутні захворювання, які могли б привести до інсульту, а також дізнатися про схильність до нього.
На другому етапі проводять рутинні аналізи і дослідження:
 вимірювання артеріального тиску;
вимірювання артеріального тиску;- електрокардіографічне дослідження;
- загальний і біохімічний аналізи крові;
- коагулограму;
- перевірка рівня глюкози крові;
- загальний аналіз сечі.
На третьому етапі проводять інструментальну діагностику.
Комп’ютерна та магнітно-резонансна томографія застосовуються для виявлення факту інсульту, уточнення його характеру (ішемічний або геморагічний), зони ураження, а також для виключення інших захворювань зі схожою симптоматикою. Іноді ці методи доповнюють ангіографією, що дозволяє візуалізувати стан судин в зоні некрозу і прилеглих тканинах.

Ультразвукова доплерографія також дозволяє дізнатися, в якому стані знаходяться судини головного мозку, оцінити ступінь їх звуження і погіршення кровопостачання внутрішньочерепних структур.
Інші методи діагностики дають мало даних, які допомагають лікарям, тому зазвичай не використовуються.
Транзиторна ішемічна атака
 Це – сама підступна форма ішемії мозку (порушення харчування). Небезпека її в тому, що симптоми, характерні для інсульту, виникають досить швидко і так само швидко (протягом години) зникають. Будучи не дуже вираженими, вони часто проходять повз увагу хворого і не насторожують його. А адже ще Гіппократ писав: «Незвичайні атаки заціпеніння і анестезії є ознаками загрози апоплексії» (апоплексією раніше називали всі форми інсульту).
Це – сама підступна форма ішемії мозку (порушення харчування). Небезпека її в тому, що симптоми, характерні для інсульту, виникають досить швидко і так само швидко (протягом години) зникають. Будучи не дуже вираженими, вони часто проходять повз увагу хворого і не насторожують його. А адже ще Гіппократ писав: «Незвичайні атаки заціпеніння і анестезії є ознаками загрози апоплексії» (апоплексією раніше називали всі форми інсульту).
Транзиторна ішемічна атака далеко не так нешкідлива, як здається. За даними дослідників, при наявності ішемії протягом півгодини у третини хворих вже спостерігаються органічні зміни в мозковій тканині.
Саме тому за найменшої підозри інсульту (навіть якщо вони зникли через кілька хвилин) слід негайно звернутися до лікаря для діагностики та профілактики порушень кровопостачання головного мозку.
Лікування інсульту
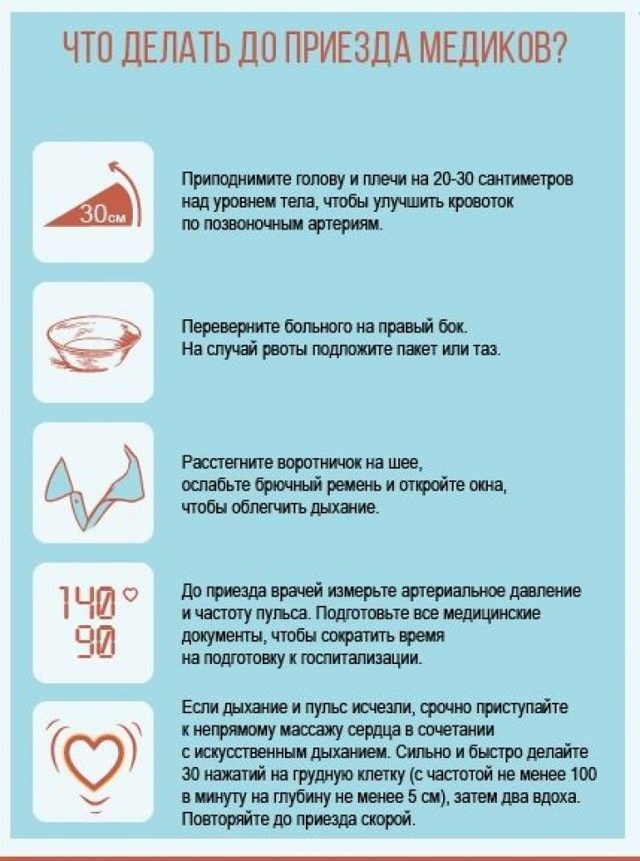
Інсульт відноситься до вкрай важких ускладнень, тому і лікування його має починатися максимально рано. Проте, медикаментозна терапія далеко не завжди повинна застосовуватися в перші хвилини, тому що найчастіше поспіх з призначенням ліків погіршує прогноз захворювання.
Головне правило – виклик «швидкої», надання першої допомоги при необхідності і відправка хворого в лікарню, де йому проведуть повний комплекс лікувальних заходів:
- адекватне забезпечення киснем;
- контроль функцій дихання;
- зменшення вираженості набряку мозку;
- усунення можливої лихоманки;
- корекція порушених показників метаболізму;
- симптоматичне лікування.
Крім того, фахівці можуть призначити специфічне лікування:
- тромболізис (введення особливих препаратів, що розчиняють тромб у судинах мозку);
- антикоагулянтна і антитромбоцитарна терапія з тією ж метою;
- хірургічне втручання для видалення тромбу, пластики судин.
Своєчасно розпочате лікування інсульту дозволяє значно обмежити вогнище некрозу мозкової тканини. В результаті людина може уникнути загибелі, а в ряді випадків і інвалідності. Проте, інсульт досі залишається виключно важкою патологією, лікувати яку слід тільки під наглядом лікаря.
Бозбей Геннадій Андрійович, лікар швидкої медичної допомоги
Інсульт – це ряд руйнівних процесів, що відбуваються внаслідок гострого порушення в мозковому кровотоці, що викликає кисневе голодування клітин мозку, що проявляється осередковими утвореннями клітинного некрозу і загибеллю нейронів.
Руйнування нейронів, що відповідають за передачу нервових імпульсів в організмі, відбивається втратою ряду найважливіших функцій, які контролювалися загиблими клітинами. Оскільки клітинний некроз розвивається дуже стрімко, від швидкості надання першої допомоги залежить життя людини.
Класифікація та фактори розвитку
Інсульт – мозкова катастрофа
У медичній класифікації інсульт поділяють на два види (не рахуючи швидко переходять порушень – мікроінсульту) за основними факторами розвитку:
- Ішемічний інсульт (іноді званий інфарктом мозку). Найбільш поширений і діагностується, в основному, у літніх пацієнтів (за 60 років). У більшості з них відзначаються супутні патології у вигляді цукрового діабету, серцевої аритмії або серцевих структурних вад.
До розвитку ішемічного інсульту можуть привести атеротромботичні освіти у вигляді бляшок або тромбів в порожнині мозкових артерій, що перекривають їх просвіт. Порушення кровотоку може розвиватися в одній посудині або відразу в кількох.
В результаті в клітинах мозку виникає гостра недостатність кисню, що і викликає загибель нейронів і освіту розм’якшених вогнищ в структурі ураженої ділянки мозку. Іноді судинна прохідність порушується в результаті здавлювання пухлинними новоутвореннями або в результаті травм.
Небезпечний інсульт (інфаркт) тим, що досить часто поєднується з серцевим інфарктом. Ризик летальності у таких хворих дуже високий. А тим, кому вдається пережити стан, загрожує інвалідність.
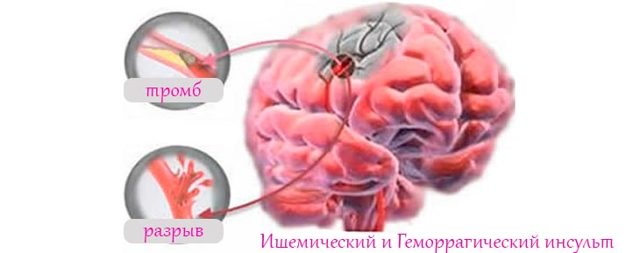
Відмінності в причині порушення кровопостачання мозку – розрив або закупорка
- Геморагічний інсульт – розвивається в процесі крововиливів в мозок. У свою чергу, він проявляється двома формами – внутрішньомозковою і субарахноїдальною.
Внутрішньомозкова форма геморагічного інсульту відзначається у пацієнтів, які переступили 45-річний рубіж і старше. Як правило, в «багажнику захворювань» можна виявити – церебральний атеросклероз, гіпертонію, артеріальну гіпертензію або захворювання крові. Хоч і зустрічається така форма хвороби рідко, але вона представляє серйозну загрозу здоров’ю і життю пацієнта.
Інсульт може розвинутися внаслідок розриву дефектної стінки артерії та крововиливів у внутрішньомозковий простір. Спровокувати порушення цілісності судинних стінок можуть атеросклероз або підвищений артеріальний тиск.
Субарахноїдальна форма проявляється крововиливами у внутрішньомозкову порожнину, розташовану між павутинною і спинномозковою оболонкою. Таке порушення кровотоку відзначається у будь-якій віковій категорії пацієнтів, починаючи з 30 років.
Спровокувати дефекти в судинах і спонтанний їх розрив можуть тривалі запої або алкоголь, пристрасть до куріння і наркотиків, гіпертонія, надмірна вага пацієнта або інфекційні процеси.
Будь-який вид і форма прояву інсульту, незалежно від його виду, становить небезпеку для здоров’я та загрозу життю. Навіть прояв перших ознак захворювання – це привід обстежитися і почати лікування. Чим раніше буде ідентифікований вид апоплексії, тим шанси на відновлення вище.

Зверніть увагу на перші прояви
У молодих пацієнтів зазвичай не відзначається яскрава вираженість інсульту. Можуть бути лише пара незначних неврологічних ознак. У літньому віці симптоми, як правило, сумнівів не викликають і протікає інсульт набагато важче. Особливих відмінностей в симптомах у жінок і чоловіків немає.
На початку розвитку хвороби відрізнити один вид нападу від іншого складно, але це значимо лише в прогностичному плані. На відміну від інсульту геморагічного генезису, мозковий інфаркт дуже рідко проходить у супроводі головного болю і непритомності.
Перші, початкові ознаки ішемічного інсульту можуть відзначатися у вигляді провісників:
- запамороченнями і занепадом сил;
- слабкими головними болями, на які пацієнти не загострюють увагу;
- слабким пульсом і зниженим тиском;
- злегка підвищеною температурою;
- ортостатичним синдромом (темрява в очах);
- м’язовою слабкістю і порушенням шкірної чутливості.
Класичні ознаки відсутності кровотоку в будь-якій зоні мозку розвиваються дуже швидко – стан пацієнта різко погіршується.
А ось клініка геморагічного інсульту відрізняється швидким формуванням симптомів з проявом значних неврологічних розладів. У цьому випадку це обумовлено поєднанням відразу двох патологій – освітою кривавої гематоми внаслідок прориву судинної стінки і формуванням тканинної ішемії, що збільшує вогнищеву область інсульту.
На відміну від інфаркту мозку, геморагії відбуваються зазвичай вдень на тлі стрибків тиску або раптового його підвищення. Насувається «катастрофа» не дає про себе знати ніякими дрібними ознаками. Але різка і нестерпна біль у голові може бути «візитною карткою» інсульту.
Перші симптоми геморагічного інсульту з’являються раптово і супроводжуються:
- інтенсивними головними болями;
- порушенням свідомості та епілептичними судомами;
- гіпергідрозом і гіперемією на обличчі;
- порушенням дихальних функцій і серцевою аритмією.
При прояві цих перших ознак інсульту у жінок симптоми можуть говорити і про інші захворювання – розсіяний склероз, інфекції або розлади нервової системи, або функціональних розладах, не пов’язаних з ураженням ЦНС. Тому тільки своєчасне звернення до лікаря може запобігти загрозі, що насувається, і не допустити розвиток важких наслідків.
Класичні ознаки і неврологічна симптоматика
Класичні симптоми інсульту розвиваються при великій зоні ішемії або внаслідок масивної геморагії, коли ураження піддається велика кількість нейронів. У цьому випадку симптоми проявляються яскравою клінікою.
Ознаки загальномозкових порушень виражаються швидким наростанням набряку мозку. При цьому пацієнт відчуває нестерпний біль у голові, що супроводжується блювотою, судомами, м’язовою напругою в задній шийній зоні. Відзначається підвищення температури і підвищене сприйняття подразників. Трапляється, що хворий відразу впадає в коматозний стан.
Прояв вогнищевих симптомів залежить від того, в якій області мозку відбулися порушення. Повний або частковий параліч вражає тіло з протилежного боку від зони «удару» – при патологічному процесі в правій частці мозку порушення рухових функцій відзначаються в лівій половині тулуба.
- характерна несиметричність половинок обличчя;
- погляд хворого звернений у паралізовану сторону;
- якщо пацієнт у свідомості, розібрати його мова неможливо, він дезорієнтований, зорові функції можуть бути порушені.
Пошкодження нейронів «життєвого вузла», контролюючого дихальний центр, призводить до порушення дихання (поверхневе, часте, хрипке, переривчасте) або його повної зупинки. Відзначається слабка серцебиття і зниження артеріального тиску. Пацієнт не контролює процеси сечовипускання і дефекації.
Трапляється, що дебют захворювання проходить з епілептичними припадками – короткочасна непритомність, м’язові судоми і піна з рота.
Іноді, при великому мозковому інфаркті, відзначаються порушення в окорухових функціях, проявляючись:
- розширеною зіницею на ураженій стороні;
- порушенням зрачкової реакції на світло;
- нистагмом (коливальні рухи очей).
Всі ці яскраві ознаки інсульту говорять про серйозні судинні порушення в мозку і необхідність термінової госпіталізації. У таких випадках від поведінки та першої допомоги оточуючих людей залежить життя, і чи дочекається людина приїзду швидкої взагалі.
Перша допомога при інсульті – що можна і не можна робити
Надаючи першу допомогу, важливо не нашкодити!
В першу чергу необхідно попередити «потенційних рятувальників» про те, що категорично не можна робити після удару (інсульту).
- Не слід приводити постраждалого до тями, торсаючи і поплескуючи по щоках (багато це практикують).
- Не пересувайте його і не перекладайте без гострої на те необхідності, цим можна загострити ситуацію.
- Категорично забороняється поїти і чим-небудь годувати хворого. У цей момент у пацієнтів велика можливість порушення ковтальної функції, що може відбитися порушенням дихання при попаданні їжі або рідини в дихальні шляхи.
- Не можна самостійно поїти хворого будь-якими ліками до приїзду швидкої. Цим можна ще більше нашкодити хворому.
Якщо перша допомога при симптомах інсульту виявляється пацієнту, який не втратив свідомість:
- Простежте за тим, щоб він лежав у правильному положенні – плечі і голова злегка підняті над тулубом. Це допоможе знизити приплив крові до мозку і трохи погасить тиск на нього.
- Звільніть рот пацієнта від всяких виділень, приберіть із рота знімні зубні протези (якщо вони є).
- Забезпечте пацієнтові вільне дихання – слід розстебнути або зняти одяг, що стискає. Відкрити вікно.
Якщо у пацієнта свідомість відсутня, але він дихає:
- Слід перевернути його на бік;
- Покласти голову з невеликим нахилом вперед на його руку;
- Ногу слід зігнути в коліні, щоб потерпілий не зміг перевернутися.
При відсутності свідомості і дихання пацієнту дуже пощастить, якщо в його оточенні знайдеться хоча б одна людина, що володіє технікою масажу серця і штучного дихання, що допоможе йому дочекатися лікаря.
Методи лікування і прогноз
Лікування інсульту за видами нападу
При гострих процесах, до з’ясування виду апоплексії, проводиться недиференційована терапія, що включає:
- Корекцію дихальних функцій (пульсоксіметричний моніторинг);
- Нормалізацію серцевої діяльності і артеріального тиску (добовий моніторинг АТ і ЕКГ);
- Усунення церебральної набряклості (осмодіуретичні і кортикостероїдні засоби, використання методів гіпервентиляції, барбітуратної коми, церебральної гіпотермії, декомпресивної трепанації, вентікулярного дренування).
У симптоматичну терапію включають:
- Гіпотермічні препарати у вигляді «парацетамолу», «напроксену», «диклофенаку»;
- Антиконвульсанти – типу «діазепаму», «лоразепаму», «валпроату», «гексеналу»;
- Протиблювотні засоби – «метоклопраміду», «перфеназіну»;
- При корекції психомоторного збудження призначають «галоперидол» і препарати барбітуратів;
- Проводиться базисна нейропротекторна терапія «тіотриазоліном», «парацетамолом», «гліцином»;
- Паралельно проводиться профілактика ускладнень.
Диференційоване лікування складається на підставі причини інсульту і його виду.
ішемічний
- При інфаркті мозку проводиться відновлення кровотоку в зоні ішемії методами ультразвукового руйнування тромбу або його аспірації (висмоктування).
- При неможливості проведення або протипоказання до тромболізису призначаються антиагрегантні і вазоактивні медикаменти у вигляді «ацетилсаліцилової кислоти», «вінпроцетину» або «нісерголіну»;
- При кардіоемболічному факторі призначається терапія антикоагулянтами «надропарином» або «гепарином».
геморагічний
Основою лікування геморагічного інсульту є купірування кровотечі гемостатичними препаратами «вікасолом», «етамзілатом», «апротиніном». За свідченнями може призначатися хірургічне лікування.
Методика оперативного втручання визначається відповідно до самопочуття пацієнта, розташування і розміру гематоми. Може бути застосований метод відкритого видалення, з трепанацією черепа, або метод стереотаксичної аспірації.
Прогноз захворювання залежить від виду інсульту, тяжкості процесу, фонових захворювань і динаміки відновлення втрачених функцій. Якщо пройшов рік з моменту захворювання – ймовірність регресу мізерно мала. Відновитися може тільки мова. Чверть пацієнтів з ішемічним і більше 50% з геморагічним інсультом гинуть у перший місяць хвороби.
Мітки: голова інсульт кров мозок судини
Ішемічний інсульт: симптоми і лікування
Ішемічний інсульт – це гостре порушення мозкового кровообігу в певному артеріальному басейні, яке призводить до вогнища некрозу мозкової тканини і супроводжується стійким неврологічним дефіцитом, який зберігається більше 24 годин.
Ішемічний інсульт є найпоширенішою формою порушень мозкового кровообігу і становить близько 80%. У країні смертність від цього захворювання залишається однією з найвищих у світі, щорічно реєструється понад 400 тис. інсультів, які, якщо не закінчуються летально, призводять до стійкої інвалідизації.
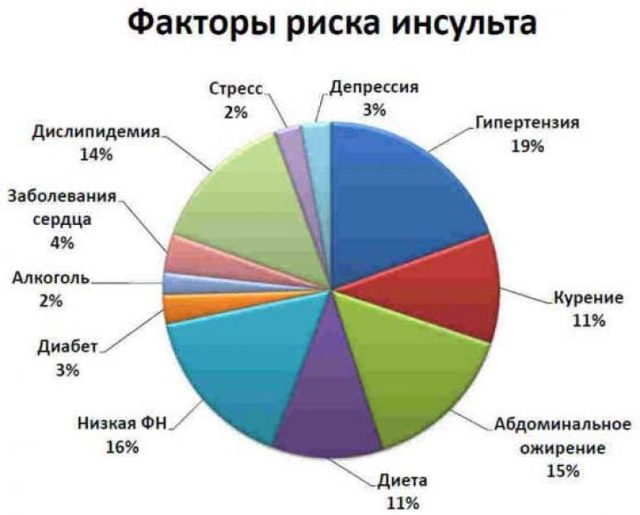
Фактори ризику розвитку інсульту
Попереджений – значить, озброєний, тому, якщо знати, від чого виникає дана недуга, можна перешкоджати захворюванню. До факторів ризику інсульту відносяться:
- атеросклероз;
- гіпертонічна хвороба (нелікована гіпертензія з цифрами АТ більш 200/100 мм рт. ст. збільшує ризик захворіти в 10 разів);
- ІХС (особливо наявність таких порушень ритму, як миготлива аритмія);
- цукровий діабет;
- тютюнопаління;
- ожиріння, гіперліпідемія;
- ТІА в анамнезі;
- чоловіча стать (у чоловіків інсульти виникають частіше);
- похилий вік.
Хотілося б відзначити, що в даний час інсульт не розглядається як окрема нозологічна одиниця, а для нього можна виділити єдиний етіологічний фактор – атеросклероз.
Симптоми ішемічного інсульту
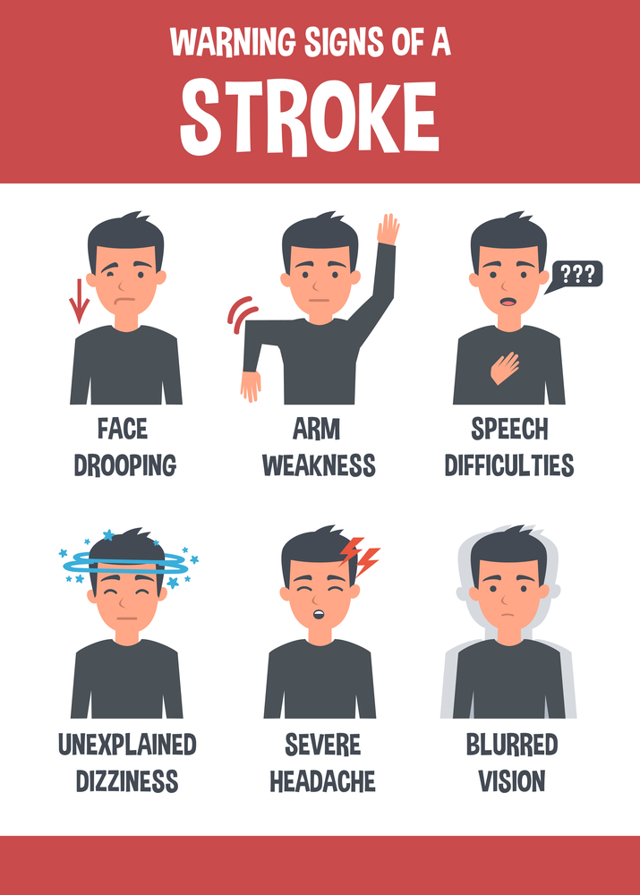
Залежно від ступеня порушення мозкового кровотоку можливі наступні варіанти прояву інсульту:
- гострий початок: швидка поява неврологічної симптоматики і дефіциту, хворий може чітко вказати час початку захворювання. Таке протягом характерно для емболічного варіанту інсульту (наявність у хворого миготливої аритмії);
- ундулируючий початок: симптоми ураження носять «мерехтливий» характер, поступово наростаючи в часі;
- пухлиноподібне початок: ішемія наростає довго, вражаючи магістральні судини головного мозку, що в підсумку призводить до розгорнутого інсульту з великим вогнищем пошкодження мозкової тканини.
Перші ознаки інсульту, на які хворий повинен звернути увагу:
- порушення або утруднення мови;
- виражений головний біль, який не проходить після прийому НПЗЗ;
- слабкість і оніміння кінцівок, половини тіла;
- виражене запаморочення, яке супроводжується нудотою і блювотою;
- порушення орієнтації в просторі, часі й власній особистості;
- раптова сліпота на одне око або випадання полів зору.
Небезпечні симптоми необхідно знати кожному, так як несвоєчасне звернення за медичною допомогою істотно погіршує прогноз перебігу захворювання. Чим раніше хворий звернеться за спеціалізованою медичною допомогою, тим більше буде шанс на швидке одужання і відновлення втрачених функцій, так як рахунок часу йде на хвилини.
Класифікація інсульту
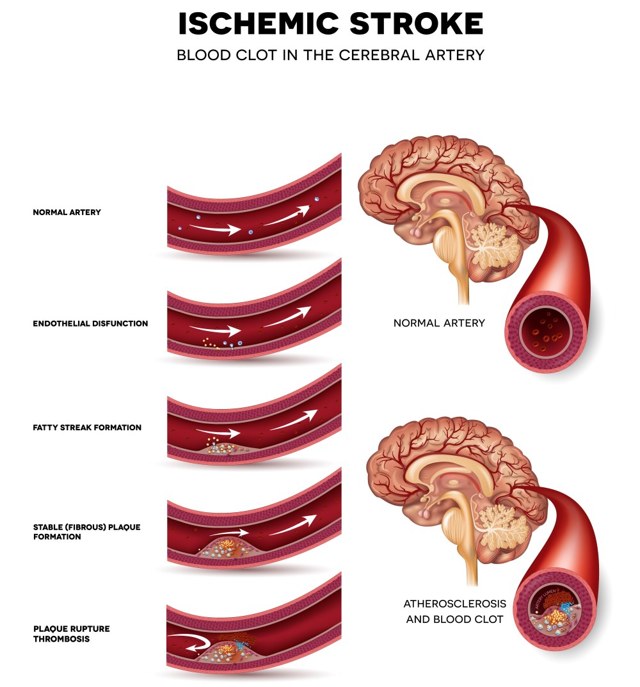
Найпоширенішою є класифікація TOAST, в якій виділяють такі варіанти:
- кардіоемболічний: емболами є тромби, які утворюються в порожнині серця при миготливій аритмії, мітральному пороці серця, недавно перенесеному інфаркті міокарда;
- атеротромботичний: в просвіті великих артерій наростає атеросклеротична бляшка, яка покривається виразками, на ній утворюються тромби. Якщо відбувається розрив бляшки, то розвивається артеріо-артеріальна емболія;
- гемодинамічний: інсульт розвивається на тлі грубого стенозу 70% як інтракраніальних, так і екстракраніальних судин в поєднанні з різким падінням артеріального тиску;
- гемореологічний: тромбоз у судинах головного мозку виникає внаслідок гематологічних захворювань (гіперкоагуляція крові -ерітремія, тромбоцитемія та ін.);
- лакунарний інфаркт: тромбоз артеріол головного мозку в підкіркових ядрах. Осередок становить в середньому 15 мм, але характеризується своєю клінікою, тому виділений в окрему групу.
Залежно від того, який уражається судинний басейн, виділяють наступні інсульти:
- внутрішня сонна артерія;
- передня мозкова артерія;
- середня мозкова артерія.
- ВЕРТЕБРОБАЗИЛЯРНИЙ басейн:
- хребетна артерія;
- базилярна артерія;
- інфаркт мозочка;
- задня мозкова артерія;
- інфаркт таламуса.
У клініці ішемічного інсульту характерний раптовий початок з появою стійкого неврологічного дефіциту, який зберігається понад 24 години. Хотілося б відзначити, що для геморагічного інсульту домінуючою є общемозкова симптоматика.
Для ішемічного інсульту на перший план виходить осередкове ураження, яке проявляється у вигляді паралічів руки і ноги на одній стороні, особи, порушення мови і акту ковтання, сліпоти або випадання полів зору, порушення чутливості. Осередок ураження відповідає певному судинному басейну, в якому сталася мозкова катастрофа.
Загальмозкова симптоматика проявляється у вигляді пригнічення свідомості, головного болю, запаморочення і значно виражена при великих півкульних інфарктах, інфарктах стовбура мозку і мозочка.
У розвитку інсульту виділяють наступні періоди:
- найгостріший – це перші 3 доби. Якщо симптоми регресують через 24 години, то встановлюється діагноз транзиторної ішемічної атаки (ТІА). У гострому періоді провідне значення відводиться першим трьом годинам після прояву мозкової катастрофи – так зване терапевтичне вікно (саме в цьому проміжку часу можливо активно і кардинально вплинути на перебіг інсульту шляхом проведення тромболітичної терапії);
- гострий – до 28 днів. Якщо неврологічний дефіцит регресує до 21 дня, то цей стан розцінюється як малий інсульт;
- ранній відновний – до півроку;
- пізній відновний – до 2 років;
- період залишкових проявів – більше 2 років.
Принципи лікування ішемічного інсульту
Можливо також проведення селективного внутрішньоартеріального тромболізису в спеціалізованому відділенні інтервенційної ендоваскулярної нейрорадіології, який проводиться через 6 годин після початку інсульту. Внутрішньоартеріально селективно вводиться урокиназа. Позитивний результат істотно зростає при одночасному видаленні тромбу петлею з подальшим стентуванням. При такому способі лікування ефективність досягає 60%.
Антиагрегантна терапія. Всім хворим з ішемічним інсультом з першого дня захворювання призначаються антиагрегаційні препарати – аспірин кардіо, тромбоАСС. Виняток для першої доби складають пацієнти після проведення системного внутрішньовенного тромболізису. Ці препарати застосовуються довічно з метою профілактики повторних ГПМК.
 Антикоагулянтна терапія. Антикоагулянти при ішемічному інсульті призначаються дуже обережно і за суворими показаннями: найчастіше це кардіоемболічні інсульти, хворі з мітральним стенозом, при тромбозі мозкових вен і синусів, тромбофілії, виражені каротидні стенози та ін. Ці препарати категорично не призначаються після проведення тромболізису. Призначаються як антикоагулянти прямої дії, так і низькомолекулярні гепарини.
Антикоагулянтна терапія. Антикоагулянти при ішемічному інсульті призначаються дуже обережно і за суворими показаннями: найчастіше це кардіоемболічні інсульти, хворі з мітральним стенозом, при тромбозі мозкових вен і синусів, тромбофілії, виражені каротидні стенози та ін. Ці препарати категорично не призначаються після проведення тромболізису. Призначаються як антикоагулянти прямої дії, так і низькомолекулярні гепарини.
Інфузійна терапія. Інфузійна терапія проводиться в режимі нормоволемії розчинами кристалоїдів для підтримки гематокриту на рівні 33-35% з урахуванням супутньої патології пацієнта. Необхідно підтримувати середній артеріальний тиск на 20% вище базового, щоб уникнути вторинної ішемії головного мозку.
Вазоактивні препарати. Вазоактивні препарати (вінпоцетин, сермион, трентал, інстінон та ін.) у гострій стадії ішемічного інсульту не призначаються, оскільки вони можуть призвести до синдрому обкрадання і вторинної ішемії мозку.
Нейропротектори. Ставлення до нейропротекторів і антиоксидантів (гліцин, семакс, церебролізин, гліатілін, мексидол, кортексин та ін.) неоднозначне. Виходячи з назви групи, вони надають захисну дію на уражену мозкову тканину.
Але, на жаль, в клінічних випробуваннях вони не довели свою ефективність, і більшість протоколів не рекомендують їх використання.
Позитивні думки залишилися про сульфаті магнію, адже він блокує NMDA-рецептори і має захисну дію на мозок.
Крім патогенетичної специфічної терапії при інсульті, існує і базисна терапія, яка застосовується при всіх видах інсультів. Її необхідно дотримуватися неухильно, оскільки саме базисна терапія істотно впливає на результати захворювання. До неї відносяться:
- адекватна функція зовнішнього дихання і оксигенація (контроль сатурації, за необхідності оксигенотерапія; при порушеннях прохідності дихальних шляхів – інтубація з проведенням ШВЛ);
- моніторинг АТ, ЧСС, PS (АТ необхідно підтримувати на 20% вище базового, не допускаючи ні його підвищення, ні зниження, адже це може призвести до вторинної ішемії мозку);
- нормальний рівень глюкози крові;
- контроль водно-електролітного балансу;
- підтримка нормотермії;
- боротьба з набряком мозку і судорожним синдромом;
- адекватне ентеральне і, за необхідності, парентеральне харчування (зондування шлунка за наявності бульбарного синдрому);
- профілактика і лікування ускладнень (пневмонія, пролежні, інфекції сечовивідних шляхів, тромбоемболії нижніх кінцівок і ТЕЛА, стресові виразки).
Акцент на виконання базової терапії має величезне значення, оскільки хворі помирають не від інсульту, а від його ускладнень.
Освітній відеоролик на тему «Інсульт. Причини і наслідки»
Інсульт: симптоми, перші ознаки, лікування інсульту головного мозку
Інсульт (insultus) – важке, смертельно небезпечний стан, що виникає при раптовому гострому порушенні кровопостачання клітин мозку, в результаті якого відбувається відмирання ділянки мозкової тканини з розвитком загальномозкової і неврологічної симптоматики. Інсульт, або інфаркт мозку, також називають гострим порушенням мозкового кровообігу (ГПМК).
Інсульт є не окремим самостійним захворюванням, а тяжким наслідком прогресуючої локальної або загальної патології судинного русла при різних хворобах серцевої і судинної системи, наприклад, атеросклерозі.
У структурі смертності від хвороб системи кровообігу інсульти стоять на другому місці після інфарктів міокарда та ішемічної хвороби серця.
Причини інсульту
Причиною цього раптового стану є гостра недостатність або повне припинення кровопостачання будь-якої області головного мозку. Це може статися внаслідок сильного звуження просвіту судини, ураженого атеросклеротичними бляшками, або закупорці артерії тромбом чи холестериновими відкладеннями. У цьому випадку діагностують ішемічний інсульт (ІІ).
Діагноз геморагічного інсульту (ГІ) встановлюється при підтвердженні розриву артерії і крововиливу в речовину мозку. У неврологічній практиці в 75-85% випадків діагностують ішемічні інсульти, на геморагічні припадає 20-25%.
Етіологічні чинники ішемічного ураження мозку ділять на дві групи:
1. Немодифіковані:
- вік;
- спадкова схильність;
- куріння;
- надлишок маси тіла;
- алкоголь;
- апное уві сні;
- наркоманія;
- часті психоемоційні перенапруження;
- гіподинамія.
2. Модифіковані:
- артеріальна гіпертензія;
- ураження сонних артерій;
- дисліпопротеїнемія;
- атеросклероз;
- цукровий діабет;
- васкуліти (геморагічний, сифілітичний, алергічний);
- миготлива аритмія;
- хвороба Такаясу;
- ревматичний ендокардит;
- інфаркт міокарда;
- облітеруючий тромбангіїт;
- вроджені та набуті деформації магістральних судин голови;
- шийний остеохондроз.
Причини геморагічного інсульту:
- системні хвороби сполучної тканини (червоний вовчак, васкуліти);
- амілоїдна ангіопатія;
- гіпертонічна хвороба;
- вторинна артеріальна гіпертензія, обумовлена хворобами ендокринної системи (аденома гіпофіза) або запальними захворюваннями нирок;
- уремії;
- церебральний атеросклероз;
- септичні стани;
- лейкози;
- геморагічний діатез;
- злоякісні новоутворення;
- вживання амфетаміну, кокаїну;
- тривале лікування антикоагулянтами і фібринолітичними засобами.
Патогенез інсульту
Інсульт геморагічного типу розвивається при розриві артерії або великої судини мозку. При різних захворюваннях судин відбуваються патологічні зміни в стінці артеріол і артерій мозку – витончення, аневризма тощо.
При гіпертонічному кризі з різким підйомом артеріального тиску, внаслідок інших провокуючих факторів, відбувається розрив стінки артерії, через який кров виливається в шлуночки мозку або в субарахноїдальний простір, де утворюється інтрацеребральна гематома.
За периваскулярними просторами кров може потрапляти в інші, більш віддалені від місця розриву, області.
У місці скупчення крові відбувається руйнування мозкових клітин, а сусідні області піддаються здавленню і зміщенню. Набряк мозку розвивається через порушення лікворного і венозного відтоку.
Зростає внутрішньочерепний тиск, здавлюється мозковий стовбур, що призводить до тяжких лікарняних проявів інсульту – стовбурових симптомів, розладів роботи судин і серця, порушення дихальної функції.
Діапедезні крововиливи (геморагічне просочування) також є причиною ГІ. Вазомоторні порушення ведуть до тривалого спазму і дилатації мозкових судин.
В результаті кровотік сповільнюється, клітини страждають від нестачі кисню, порушується метаболізм у тканинах мозку. З’явився lactate-acidosis викликає підвищення проникності стінок судин, через які просочується плазма крові.
Формується периваскулярний набряк і дрібні діапедезні крововиливи, які, зливаючись, утворюють геморагічний вогнище.
До ішемічного інсульту призводить різке спазмування судин або закупорка їх тромбом або ліпідною бляшкою. На виникнення цих процесів впливають властивості (фізико-хімічні) крові – підвищення рівня альбумінів і в’язкості крові, агрегація еритроцитів і тромбоцитів, гіперпротромбінемія, гіперліпідемія. Кров стає в’язкою, з’являються пристінкові тромби.
Гостра фокальна мозкова ішемія через нестачу кровопостачання призводить до молекулярно-біохімічних змін у тканині мозку, в результаті яких починають гинути клітини. Характер, розмір площі змертвіння залежать від тривалості і ступеня зниження кровотоку, а також чутливості мозкових клітин до гіпоксії.
В області ішемії розрізняють кілька зон:
- ядро інфаркту – зона, порушення у якій незворотні;
- пенумбра – зона оборотних ушкоджень;
- зона олігемії з балансом між необхідними потребами тканин і процесами, які їх забезпечують в несприятливих умовах ішемії.
Класифікація інсульту
За характером патологічних змін інсульт буває:
- Ішемічний.
- Геморагічний.
- Змішаний.
Крововилив класифікують за локалізацією:
- Вентрикулярний.
- Паренхіматозний (внутрішньомозковий).
- Субарахноїдальний.
- Змішаний (паренхіматозно-вентрикулярний та інші).
Види ішемічного інсульту:
- Кардіоемболічний.
- Лакунарний.
- Атеротромботичний.
- Гемодинамічний.
- Інсульт невідомого генезу (коли причина не встановлена або присутні відразу кілька причин, але встановити точну важко).
Щодо зони ураження:
- Мікроінсульт.
- Великий інсульт.
Періоди перебігу інфаркту мозку:
- Найгостріший. Триває 72 години від початку гострого порушення кровообігу, перші три з яких називають «терапевтичним вікном», коли проводять системне введення тромболітиків. Якщо в першу добу стан пацієнта нормалізується, прояви патології регресують, то говорять про транзиторну ішемічну атаку.
- Гострий. Триває до 1 місяця.
- Ранній відновний. До півроку.
- Пізній відновний. Відновлення частково або повністю втрачених функцій відбувається протягом 2 років.
- Період ускладнень і залишкової симптоматики. Триває після 2 років з початку хвороби.
- Резидуальний. З віддаленими, погано зупиняючими наслідками.
Градація за ступенем тяжкості:
- Малий.
- Легкий та середньої тяжкості.
- Важкий.
Симптоми інсульту
Які функції – розумові, рухові, мовні – будуть порушені у людини, залежить від області ураження мозкової речовини. Захворювання характеризується появою неврологічних ознак – вогнищевих і загальномозкових.
Осередкові симптоми безпосередньо залежать від зони ураження мозку. Якщо постраждала ділянка мозку, що відповідає за рухову активність, то клінічна картина представлена паралічем половини тіла або геміпарезом або парезом руки чи ноги. Може спостерігатися порушення зору, мови, втрата рівноваги при русі, окорухові порушення тощо.
До загальномозкових симптомів відносять сонливість або навпаки збудження, втрату орієнтації в просторі і часі, оглушення, короткочасну втрату свідомості, сильний біль в голові з нудотою або блювотою, вегетативні прояви – часте серцебиття, відчуття жару тощо.
Розвиток геморагічного інсульту в основному раптовий. На тлі стресу або гіпертонічного кризу починається запаморочення, цефалгія, стрімко розвиваються вогнищеві симптоми, потім відбувається пригнічення стану від оглушення до коми. Для крововиливів у мозок характерні такі загальномозкові симптоми, як порушення мови, чутливості, пам’яті, поведінкових факторів.
У наступні дні велике значення відіграє вираженість проявів. Для великих і глибинних крововиливів через дислокацію мозку характерне стрімке наростання вторинних стовбурових симптомів.
Важкими за наслідками вважаються скупчення крові в шлуночковій системі, що викликають пригнічення свідомості, менінгіальні симптоми, гіпертермію, судоми.
Крововилив в область мозочка або стовбур мозку призводить до порушення свідомості та життєвих функцій.
Гострий період вважається найбільш важким, особливо перші тижні. Стан хворого погіршується наростанням загальномозкових і дислокаційних симптомів, прогресуванням набряку мозку. Останній разом із дислокацією мозку та приєднанням або декомпенсацією раніше з’явлених соматичних ускладнень (пневмонії, цукрового діабету) є головною причиною смерті пацієнтів.
До кінця місяця у хворих, які вижили, відступають загальномозкові симптоми, залишаються вогнищеві, відновлення яких буде найважче. Від ступеня їх відновлення залежатиме подальший прогноз, часто такі хворі отримують групу інвалідності.
При ішемічному інсульті з ураженням басейну передньої мозкової артерії виявляються оральна апраксія, геміатаксію, хапальний автоматизм, геміпарез тощо.
Діагностика інсульту
Діагноз виставляється, грунтуючись на клініці хвороби, даних анамнезу, фізичного обстеження, результатах лабораторних та інструментальних методів діагностики. Важливо точно визначити вид інсульту, оскільки методи лікування геморагічного та ішемічного інсультів різні.
Під час фізичного обстеження оцінюється неврологічний статус, наявність і вираженість менінгіальної, загальномозкової й осередкової симптоматики. У хворого, частіше у супроводжуючого його родича, з’ясовують можливі провокуючі фактори – наявність діабету, васкуліту, перенесеного інфаркту міокарда.
Існують специфічні тести, що допомагають виявити прояви інсульту:
- Попросіть хворого посміхнутися. При гострому ураженні мозку м’язи одного куточка рота напружуватися не будуть.
- Заговоріть з пацієнтом. Його мова може бути невиразною або відсутньою.
- Попросіть витягнути та підняти обидві руки. При рухових порушеннях це може бути важко. Те ж саме виконайте з ногами.
- Попросіть, щоб хворий обхопив і стиснув руки лікаря. Сила стиснення кожною рукою може бути різною через параліч.
Всі ці маніпуляції можливі, якщо хворий знаходиться в свідомості.
Методи нейровізуалізації інсульту:
- Ядерно-магнітний резонанс (ЯМР), або МРТ.
- Спіральна (СКТ) або звичайна комп’ютерна томографія (КТ).
- Магнітно-резонансна ангіографія (МРА).
Ці інструментальні методи дозволяють виявити будь-яку патологію в структурі головного мозку, визначити обсяг внутрішньомозкової гематоми, локалізацію, розміри поширення ішемічного вогнища, наявність і ступінь набряку мозку, а також його дислокацію.
СКТ завдяки надшвидкому скануванню мозку допомагає діагностувати найменші патологічні відхилення в структурі тканини, часом невизначені звичайним томографом.
Ангіографію проводять при підозрі на артерівенозну мальформацію або розрив аневризми.
При гострій ішемії середньої мозкової артерії через розвиток цитотоксичного набряку на КТ не буде спостерігатися сочевицеподібне ядро або кора острівця. Рано КТ-ознакою служить гіперденсивність певних ділянок задньої, а частіше середньої мозкової артерії з боку патології (емболія або тромбоз цих судин).
Під час лікування бажані повторні КТ-дослідження, необхідні для контролю змін, що відбуваються в динаміці.
З лабораторних досліджень призначають коагулограму, біохімічний та загальний аналізи крові, дослідження сечі, при необхідності аналіз цереброспінальної рідини, взятої під час проведення люмбальної пункції (протипоказана при дислокації мозку або підозрі на неї). При геморагічному інсульті в досліджуваній лікворі (спинномозковій рідині) можливе виявлення крові, при ішемічному – його склад в нормі.
Перша долікарська допомога при інсульті
При підозрі на інсульт хворого потрібно якомога раніше доставити в стаціонар, точніше в реанімацію. Чим раніше встановлять точний діагноз і почнуть реанімаційні заходи, тим сприятливіший буде прогноз.
До приїзду бригади медиків хворого необхідно укласти на спину, покласти під голову і плечі подушку (градус підйому голови не більше 30%), звільнити від тісного одягу, не давати нічого пити і їсти, оскільки можуть бути порушені ковтальні рефлекси.
При блювоті, що з’являється зазвичай при геморагічному інсульті, голову хворого схиліть набік, щоб він не захлинувся блювотними масами.
У разі втрати свідомості, утруднення дихання, зупинки серця почніть робити непрямий масаж серця і штучне дихання.
Лікування інсульту
- У реанімації пацієнта підключають до апаратів, що фіксують життєві показники.
- Медикаментозна терапія ішемічного інсульту найбільш ефективна, якщо розпочата в перші години від виникнення перших ознак ГПМК.
- Основні цілі терапії:
- підтримання гомеостазу;
- корекція всіх фізіологічних показників;
- нормалізація внутрішньочерепного і артеріального тиску;
- запобігання ускладнень;
- боротьба з набряком мозку.
Етапи лікування:
- дошпитальний;
- інтенсивна терапія в умовах реанімації;
- лікування в неврологічному відділенні;
- реабілітація в домашніх умовах під наглядом невролога або в реабілітаційному центрі.
Одним з головних напрямків лікування є парентеральне введення нейропротекторних препаратів. Церебролізин володіє нейротрофічною і нейромодуляторною дією, тому його в/в введення (нейропротекція) разом із реперфузією і базисною терапією дає хороші результати.
Базисна терапія проводиться для усунення вітальних порушень. Не виключена необхідність використання роторозширювача, інтубації трахеї, ШВЛ, установки зонда, трахеотомії.
Для нормалізації артеріального тиску використовують антиадренергічні засоби з периферичним (β-адреноблокатори) та центральним (аміназин, клофелін) механізмом дії. Також периферичні вазодилататори (папаверин, апрессин), α1-адренолітики (тропафен) у поєднанні з діуретиками (фуросемід). При неефективності проведеної гіпотензивної терапії підключають препарати резерву – гангліоблокатори (арфонад).
Інфузійна терапія включає в/в крапельне введення розчину хлориду натрію, реополізлюкіна, поліглюкіну, розчину Рінгера, калійвмісних препаратів, що вводяться на глюкозі тощо. Для профілактики тромбозу і тромбоемболії використовують прямі антикоагулянти (гепарин).
Хірургічне лікування при ішемічних інсультах зазвичай не проводиться.
При лікуванні геморагічного інсульту в перші дні призначають амінокапронову кислоту, в наступні дні – інгібітори протеолітичних ферментів (контрикал, гордокс). Застосовують етамзілат, рутин, вікасол, препарати кальцію, аскорбінову кислоту, малі дози гепарину. Симптоматична терапія складається з протисудомних засобів, салуретиків, осмодіуретиків, барбітуратів.
Хірургічне лікування полягає у видаленні гематом щадним стереотаксичним або прямим транскраніальним способом. Іноді додатково потрібне зовнішнє вентрикулярне дренування шлуночків.


