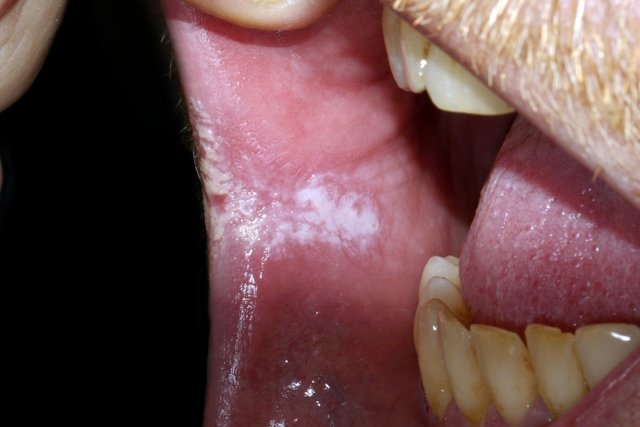
Симптоми і лікування лейкоплакії
Поразка слизової оболонки, що характеризується її ущільненням і супроводжується відповідними симптомами, називається лейкоплакія. Вона може з’явитися в будь-якій області тіла, але частіше її діагностують в порожнині рота.
Одні фахівці вважають захворювання самостійним, інші розглядають його як синдром, особливу реакцію організму на роздратування. Проте, з’явившись, патологія здатна переродитися в рак.
Як виглядає лейкоплакія, що робити при її виявленні – про це та багато іншого читайте далі в статті.
Що таке лейкоплакія порожнини рота
Термін «лейкоплакія» в медицині означає зроговіння (гіперкератоз) верхнього шару клітин слизової оболонки.
При цьому тканина в ураженій ділянці язика, щік, ясен, неба ущільнюється, людина відчуває дискомфорт, печіння і / або свербіж.
Зовні такі ділянки виявляються характерним сірим, белесим або жовтуватим відтінком. Як правило, плями мають неправильні обриси, різкі або розмиті краї.
Так виглядає лейкоплакія порожнини рота
Хвороба розвивається повільно, протягом кількох років; при цьому вона може як проявлятися властивими їй ознаками, так і «ховатися» знову.
Однак з кожним разом вона набирає сили, і з часом уражені області займають все більшу площу, колір ділянок змінюється на бурий, з’являються тріщини, виразки, кровоточивість.
Це розцінюється як початкова стадія злоякісного переродження слизової оболонки рота.
Чому виникає захворювання
Чому ж розвивається лейкоплакія? Однозначної відповіді не існує, так як навіть думки вчених в цьому питанні не збігаються.
Одні вважають «винуватцем» хвороби шлунково-кишкового тракту, інші наполягають на генетичну схильність.
Однак і ті, й інші сходяться на думці: вирішальну роль грає тривале травмування слизової порожнини рота зовнішніми і внутрішніми факторами. До таких можна віднести:
- куріння і зловживання міцними спиртними напоями,
- занадто гарячу їжу, гострі і кислі страви,
- наявність проблем, пов’язаних зі стоматологією – скол зуба, неправильно поставлена пломба, невдало підігнаний протез, порушення прикусу та інші,
- присутність у роті гальванічного ефекту через неоднорідність металів коронок чи інших елементів,
- тривалий прийом сильних медикаментозних засобів,
- робота, пов’язана з промисловими отрутами,
- вплив ультрафіолетових променів,
- захворювання, пов’язані з ендокринною, травною, імунною системою,
- хвороби крові та обмінні порушення.
Куріння може стати причиною появи хвороби
Як проявляється лейкоплакія в залежності від виду
У різних людей симптоми лейкоплакії проявляються по-різному.
Іноді патологія виникає без будь-яких виражених ознак – вона може залишатися непоміченою протягом тривалого періоду часу.
В інших випадках захворювання може доставляти дискомфортні відчуття. Як правило, початок хвороби пов’язане із запаленням і набряком ураженої ділянки. Подальший розвиток залежить від її виду.
Плоска (проста) форма
Плоский вигляд зустрічається найчастіше. Як правило, вона не переходить у рак, не викликає неприємних відчуттів, виявляється під час профогляду або лікування інших захворювань. Візуально проста лейкоплакія представлена білястою плівкою з чітким контуром, що не знімається шпателем. Іноді патологія може супроводжуватися відчуттям сухості в області поразки.
Плоска лейкоплакія.
Веррукозна форма (стадія) хвороби
При відсутності лікування і триваючому дії негативного фактора проста лейкоплакія переходить в веррукозну форму.
Місце ураження ущільнюється, набуває білий або біло-сірий відтінок, на ньому утворюються виступаючі вузлики або бляшки (бородавчаста і бляшечна різновид).
Через свого піднесення над здоровою тканиною ділянка стає легким об’єктом для травмування (наприклад, під час їжі). Дана форма хвороби має тенденцію переходити в рак.
Веррукозна форма лейкоплакії
Ерозивна форма
Згодом веррукозна стадія переходить в ерозивну форму, яку деякі фахівці розцінюють як передракову. Пошкоджені області покриваються тріщинами, ерозіями, з’являється кровоточивість і біль. Людина не може відкрити рот, приймати їжу, пити, розмовляти.
Ерозивна форма лейкоплакії на язиці
Лейкоплакія Таппейнера (курців)
Цей вид захворювання характерний для завзятих курців. Примітно, що після повного припинення куріння лейкоплакія Таппейнера проходить самостійно.
Визначити цю форму можна по щільному біло-сірому плямі (локалізованому, в основному, на небі), за яким розосереджені точки червоного кольору – отвори слинних залоз.
Хвороба Таппейнера переходить в ракову пухлину дуже рідко.
Лейкоплакія Таппейнера
М’яка форма
Характерною ознакою м’якої лейкоплакії є лущення осередку ураження і легке зняття нальоту.
Цей вид хвороби є доброякісним новоутворенням, причини якого точно не встановлено (деякі фахівці вважають, що в його основі лежить порушення діяльності НС і гормонального фону).
Зустрічається в дитячому (з 12 років) і юнацькому віці до 30. Краї плям при м’якій формі можуть мати чіткі або розмиті обриси; самі ділянки сіруватого кольору, набряклі, лущаться.
Якими методами виявляють захворювання
Перед тим, як лікувати лейкоплакію, необхідно провести ретельну діагностику. Крім візуального огляду порожнини рота, стоматолог може взяти зразок тканини слизової оболонки. Ця процедура проводиться під місцевою анестезією для того, щоб виключити злоякісну патологію. Взятий матеріал відправляють у лабораторію на цитологічне і гістологічне дослідження.
«Лейкоплакію можна переплутати з багатьма іншими патологіями порожнини рота, наприклад, з червоним плоским лишаєм, сифілісом, хворобою Боуена, кандидозним ураженням слизової, червоним вовчаком. Тому проведення диференційної діагностики шляхом гістологічного дослідження – обов’язковий етап установки правильного діагнозу», – говорить експерт.
Як проводиться лікування
Після діагностики лікар докладно розповідає пацієнту, як лікується виявлена форма лейкоплакії. Першочерговим завданням є позбавлення від дратівливого фактора.
Спочатку стоматолог оглядає порожнину рота пацієнта і, виявивши проблему, приступає до її усунення.
Проблемні пломби підлягають заміні, відколи на зубах сточуються або відновлюється первісна форма коронки, при необхідності пацієнта відправляють на виправлення прикусу або перепротезування тощо.
Якщо провокуючим фактором стало порушення обмінних процесів, захворювання шлунково-кишкового тракту або інша внутрішня патологія, то буде потрібно пройти комплексне обстеження організму. Тільки після виявлення розладу і його терапії можна буде говорити про успішність лікування.
Тільки лікар може визначити причину патології
Кращим пацієнтам, а також любителям випити міцний алкоголь, потрібно буде попрощатися зі своїми звичками. Для цього лікар може направити людину до психолога, психотерапевта, нарколога або іншим суміжним фахівцям.
Медикаментозна терапія
Лікування лейкоплакії ліками направлено на усунення симптомів і прискорення загоєння слизової оболонки:
- виразкові утворення і рани обробляють антисептиками і засобами, стимулюючими загоєння – «Солкосерил», «Стоматофіт»,
- якщо турбує біль (наприклад, при веррукозній лейкоплакії), показані блокади – «Делагіл», «хонсурид»,
- прискорити регенерацію тканини допомагають – «Ретинол» (вітамін А у вигляді аплікації), «Каротолін», «метацил»,
- щоб підвищити імунітет, призначають вітамінні комплекси, вітаміни групи В, «Ретинол» (всередину), «Іммунал»,
- підтримати нервову систему і психологічний стан пацієнта дозволяє прийом седативних засобів, наприклад, настойки валеріани.

Як правило, для лікування простих і м’яких форм захворювання перерахованих заходів достатньо, щоб від нього позбутися (за умови усунення провокуючого фактора). Інші види патології на початковому етапі теж можуть бути вилікувані консервативними методами, але якщо вони не допомагають або хвороба зайшла надто далеко, приступають до лікування в стаціонарних умовах.
«Мені поставили діагноз плоска лейкоплакія. Лікар сказав тільки мазати масляним розчином вітаміну А і приймати його всередину. Уже через місяць від хвороби не залишилося і сліду. Правда, не знаю, чим вона була викликана, але я намагалася дотримуватися всіх рекомендацій, і стежила буквально за кожним своїм рухом ».
Анна О.
2. Лікування в стаціонарі
Для видалення лейкоплакія в стаціонарі застосовують один із способів:
- припікання (коагуляція) лазерним променем,
- термічний вплив – датермокоагуляція,
- вплив радіохвильовим випромінюванням,
- припікання рідким азотом – кріодеструкція,
- хімічний вплив препаратами для усунення бородавок, наприклад, «конділін»,
- видалення за допомогою струму – електроексцизія.
Після проведеної процедури пацієнту показана обробка поверхні рани антисептичними розчинами, а також засобами, призначеними для регенерації тканин.
Як лікувати в домашніх умовах
Під час консервативного лікування вдома від пацієнта вимагається неухильне дотримання всіх приписів лікаря. Чистити зуби і доглядати за порожниною рота потрібно акуратно, не завдаючи додаткової травми ураженій ділянці. З цією ж метою потрібно змінити вид кулінарної обробки продуктів – вживати страви тільки після їх подрібнення до пюреобразного стану.
Чи можна застосовувати народні засоби
Чи можна вилікувати лейкоплакію народними засобами? Навіть при легкій формі захворювання провідним принципом боротьби з ним залишається виявлення та усунення провокуючого фактора.
Народне лікування при будь-якому вигляді патології може допомогти відновити імунітет, надати протизапальну, протимікробну, знеболювальну або протисвербіжну дію.
Для цього застосовують полоскання відваром ромашки, липи, зеленого чаю; всередину вживають розведені водою свіжі соки, відвар шипшини.
 Відвар ромашки відмінно підходить для полоскання
Відвар ромашки відмінно підходить для полоскання
Можливі ускладнення і прогноз хвороби
Наслідки лейкоплакії при відсутності лікування можуть бути дуже серйозними – не варто забувати, що це захворювання здатне набувати злоякісний перебіг.
Особливо це небезпечно, якщо патологія викликана порушеннями в організмі. Прогноз сприятливий може бути тільки в разі їх виявлення і повного лікування.
Плоска і м’яка форми хвороби при позбавленні від викликаючих їх причин також піддаються лікуванню, і небезпеки для життя не уявляють.
Профілактичні заходи
Для профілактики захворювання необхідно відмовитися від шкідливих звичок, зміцнювати імунітет, регулярно відвідувати стоматолога, періодично проходити профогляди, лікувати захворювання внутрішніх органів.
Як тільки лейкоплакія пройде, ні в якому разі не можна повертатися до старих звичок. Більш того, протягом тривалого часу потрібно буде уважно стежити за станом порожнини рота. Найменше відхилення від рекомендацій може призвести до рецидиву.
Лейкоплакія: симптоми і лікування захворювань слизових оболонок
Зміст
Серед недуг, що вражають слизові оболонки, особливе місце займає лейкоплакія. Недуга вражає органи дихання, ротову порожнину, сечостатеві структури, анус та інші органи. За статистикою захворювання поширене серед осіб середнього та похилого віку.
В 5-25% випадків уражені ділянки слизових оболонок перетворюються в злоякісні новоутворення, тому лейкоплакія розглядається як передраковий стан. Лейкоплакія у дітей зустрічається в легкій формі, важкі випадки захворювання зустрічаються рідко.
Що таке лейкоплакія
Захворювання, при якому кератином уражаються слизові оболонки різних органів, називається лейкоплакією. В результаті відбувається зроговіння епітеліальних тканин. Вогнища захворювання мають вигляд плям білуватого або сіруватого кольору.
В процесі розвитку патології вони можуть збільшуватися або зменшуватися в розмірах. У половини пацієнтів з патологіями слизових розвиваються серйозні ускладнення, серед яких доброякісні та злоякісні новоутворення.
Часто зустрічається лейкоплакія гортані, це 30% випадків діагностованого захворювання.
Причини лейкоплакії
Причини виникнення патології до кінця не з’ясовані. З упевненістю можна стверджувати лише те, що лейкоплакія розвивається під дією дратівливих чинників:
- термічних;
- механічних;
- хімічних.
Найбільшу небезпеку становить поєднання кількох провокуючих чинників. Чому виникають ураження слизових оболонок органів:
- Використання протезів, виготовлених з різних металів, провокує виникнення гальванічного струму, який завдає руйнівної дії на епітелій ротової порожнини. При протезуванні мають місце травми слизової оболонки. У людей з нікотиновою залежністю пошкодження оболонок відбувається під термічним і хімічним впливом сигаретного диму.
- Патологія шийки матки розвивається як наслідок проведеної діатермокоагуляції (припікання високочастотним струмом уражених ділянок органу).
- Патологію викликають запалення і нейродистрофічні зміни епітеліального шару слизових оболонок. Воно є наслідком частих стоматитів, циститів, вагінітів. Небезпечні хронічні форми цих захворювань.
- Одна з причин недуги – спадковість. Статистичні дані підтверджують високий процес пацієнтів з лейкоплакією, у яких вроджений дискератоз (порушення зроговіння епітелію).
- Загальний стан здоров’я грає не останню роль у розвитку патології. Гормональні збої, гіповітаміноз або авітаміноз А, інволюційна перебудова органів сечостатевої системи (перетворення, зворотне природного стану), гастроентерологічні захворювання, низький імунний статус відносяться до факторів ризику.
- Не можна не враховувати шкідливі умови роботи, захворювання, пов’язані з ними.

Морфологічний критерій лежить в основі класифікації видів захворювання. Залежно від зовнішнього вигляду уражених ділянок виділяють наступні форми патології:
- Проста (або плоска). На слизовій оболонці з’являються плями з чіткими контурами або утворюється наліт сірого кольору, який не усувається механічним способом.
- Веррукозна (або бородавчаста). Уражені ділянки виглядають, як у простої форми. Відмінною особливістю є наявність невеликих вузликів, які розташовані купчасто і «наповзають» один на одного.
- Ерозивна. Найнебезпечніший тип патології, який призводить до виникнення злоякісних новоутворень. В осередках запалення виникають виразки, ерозії.
- М’яка. З вогнищ запалення легко знімається ороговілий наліт, під ним ознаки запалення відсутні.
- Лейкоплакія курців. Специфічна форма захворювання. Слизові оболонки ротової порожнини, щоки, мова покриваються перламутровими бляшками.
- Волосиста (або волохата). Спостерігається у пацієнтів з ВІЛ та іншими формами імунодефіцитних станів. Розвивається тільки на тлі інших захворювань. У більшості випадків уражаються слизові рота, вульви (зовнішніх жіночих статевих органів), піхви, статевого члена. Уражені ділянки покриті безліччю дрібних ворсинок.
Симптоми лейкоплакії
Патологічні ураження слизової оболонки виникають на різних органах, тому симптоми захворювання залежать від локалізації вогнища. Починається лейкоплакія з появи невеликого запалення на слизовій оболонці.
Її зроговіння відбувається поступово, не викликаючи дискомфорту. Не рідкісні випадки випадкового виявлення захворювання.
Наприклад, на прийомі у стоматолога або при проведенні кольпоскопії (сучасний метод дослідження жіночих статевих органів).
Далі запалену ділянку покриває нальотом і формується вогнище захворювання, характерний для плоскої форми. Веррукозна лейкоплакія – наступний етап розвитку захворювання.
Осередок запалення зростає, на ньому з’являються ерозії, хворобливі тріщини, виразки. На цьому етапі велика ймовірність злоякісної трансформації хвороби.
Успіх лікування залежить від своєчасного діагностування патології епітелію слизових оболонок
Лейкоплакія стравоходу
Вогнища запалення локалізуються на епітелії стравоходу, захворювання супроводжується ураженням слизової оболонки ротової порожнини. Поступово наліт трансформується в бляшки. Вони розростаються і стають щільними. При відсутності лікування розвивається стеноз стравоходу (стійке звуження просвіту). Характерні симптоми захворювання:
- хрипкий, охриплий голос;
- хронічний кашель;
- постійне першіння в горлі;
- при появі виразок, тріщин мають місце болі.
Рот, губи, ясна
Локалізація ділянок відбувається в ротовій порожнині в місцях, які схильні до травматизації зубами, пломбами, протезами. Біло-сірий наліт на слизових – початковий ознак захворювання.
Він поступово перетворюється в покрив з дрібних лусочок, на якому розвиваються виразки і ерозії. Інший вид захворювання, коли запалені ділянки виникають в куточках рота і на нижній губі. Патологічний процес починається з невеликого почервоніння.
Далі плями перетворюються в щільні бляшки, ороговілі ділянки стають добре вираженими.
У ротовій порожнині вогнища ураження можуть локалізуватися на яснах. На початкових стадіях проявляється плоска лейкоплакія у вигляді невеликих білих плям. Патології більшою мірою схильні до курців. Вогнища запалення перетворюються в ущільнення, що мають характерний перламутровий відтінок. При відсутності лікування на запалених ділянках виникають тріщини і виразки.
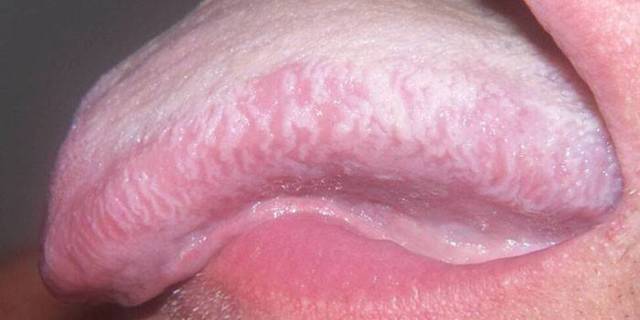
Шийка матки
На початкових етапах проста лейкоплакія шийки матки проходить безсимптомно, тому жінки не звертаються за лікарською допомогою. У міру розвитку запалення виникає дискомфорт у статевих органах. Діагностувати патологію можна під час гінекологічного огляду. На шийці матки будуть помітні плями молочного кольору або специфічні вузлики. При запущеній формі – виразки, ерозії.
Вульва
При локалізації вогнищ ураження на слизових вульви захворювання діагностують на ранніх стадіях. Недуга має виражені симптоми:
- сухість слизових оболонок піхви;
- лейкоплакія статевих губ з наявністю мікротріщин;
- поява шелушащихся бородавок, тріщин, виразок, ерозій на зовнішніх статевих органах;
- відчуття стягнутості, роздратування.
Сечовий міхур
Патології слизових сечового міхура виникають рідко, симптоми захворювання схожі з такими при циститі. Для точної діагностики при рецидиві проводиться розширене обстеження. До ознак ураження епітелію сечового міхура відносяться:
- постійні больові відчуття;
- проблемне сечовипускання;
- свербіж і дискомфорт;
- загальна слабкість;
- підвищення температури.
Діагностика лейкоплакії
При локалізації вогнищ ураження в доступних місцях (ротова порожнина, клітор, статевий член) діагностика не представляє складності.
Для підтвердження наявності захворювання роблять біопсію запаленої тканини. Відправляють її на гістологію, проводять цитологічне дослідження.
Отримані дані та клінічний аналіз крові дозволяють виявити клітинну атипію, характерну для ракових новоутворень.
За допомогою кольпоскопії виявляють лейкоплакію шийки матки. Підозрілі ділянки визначають за допомогою тесту Шиллера (йодна проба). Атипові клітини епітелію шийки матки не фарбуються.
У цих зонах роблять біопсію, проводять вишкрібання цервікального каналу (інструментальне видалення верхнього шару епітеліальної тканини).
Мета цих процедур – виключити передракові і ракові зміни тканин.
Ларингоскопія проводиться при ураженнях епітелію гортані. Метод виявляє ділянки, вкриті білим нальотом. Додатково проводиться біопсійне дослідження. Лейкоплакія уретри у чоловіків і жінок, сечового міхура діагностується за допомогою уретроскопії і цистоскопії. Дослідження тканини, взятої з уражених ділянок, проводиться додатково.
Незалежно від форми і локалізації лейкоплакії потрібні комплексні терапевтичні заходи. Починати лікування слід з усунення провокуючих чинників:
- з порожнини рота видаляються травмуючі протези;
- слід припинити куріння;
- усунути недолік вітаміну А;
- проводиться лікування патологій органів шлунково-кишкового тракту, ендокринних і соматичних захворювань;
- обов’язкове протизапальне та протиінфекційне лікування.
Проста форма захворювання, при якій не виявлено атипових клітин, не вимагає радикального лікування. В даному випадку ефективні методи нетрадиційної медицини:
- Трав’яні збори. Для лікування статевих органів використовують календулу і звіробій. Трави змішують в рівних частинах, заварюють, наполягають 20 хвилин, проціджують. Щодня проводять обмивання уражених ділянок. Звіробій загоює слизову, календула знімає свербіж і запалення. З лікувальних трав (звіробій, календула, ромашка, спориш, хвощ, евкаліпт, деревій) роблять настої і проводять спринцювання для лікування уражених тканин вульви і шийки матки.
- Соняшникова олія. Змазування уражених ділянок, тампони з рафінованою олією насіння соняшнику знімають запалення, безболісно допомагають боротися з недугою, сприяють регенерації пошкоджених тканин.
- Свічки. Застосовуються для лікування уражень шийки матки. Їх готують на основі масла какао. 100 г засобу розтопити на водяній бані. Додати по 2-3 краплі ефірного масла ялівцю і чайного дерева, 10 крапель вітаміну А. Влити по 0,5 столової ложки настоянок прополісу і календули. Лікувальний склад ретельно перемішати, розлити в спеціальні формочки, дати застигнути в холодильнику. Свічки ставити перед сном протягом 8-10 днів. При необхідності через 7 днів повторити лікувальний курс.

Хірургічне втручання широко практикується для лікування лейкоплакії. Його мета – видалити уражені ділянки тканини. До оперативних методів лікування відносяться:
- Діатермокоагуляція. При високій ефективності методу є висока ймовірність розвитку ускладнень – кровотечі, порушення репродуктивної функції та інші.
- Кріодеструкція. Дієвий і безпечний метод, заснований на припікання рідкими газами уражених ділянок. Мінусом цього методу є грубі рубці, які залишаються після процедури.
- Лазерна коагуляція (або радіохвильовий метод). Простий спосіб, виключає ризик виникнення кровотеч і пошкодження здорової тканини, не вимагає знеболювання. Операція проводиться в умовах амбулаторії. Безболісність і безкровність – незаперечні плюси цього методу. Тривалість загоєння залежить від ступеня ураження слизових оболонок. У деяких випадках проводиться хірургічне видалення запаленої тканини разом з ділянкою ураженого органу, що тягне проведення відновної пластичної операції.
Відео
Увага! Інформація, представлена в статті, носить ознайомчий характер. Матеріали статті не закликають до самостійного лікування. Тільки кваліфікований лікар може поставити діагноз і дати рекомендації з лікування, виходячи з індивідуальних особливостей конкретного пацієнта.
Знайшли в тексті помилку? Виділіть її, натисніть Ctrl + Enter і ми все виправимо!
Лейкоплакія шийки матки
 Лейкоплакія шийки матки являє собою складне і разом з тим комплексне захворювання гінекологічного профілю.
Лейкоплакія шийки матки являє собою складне і разом з тим комплексне захворювання гінекологічного профілю.
Зачіпає воно, як і випливає з назви, слизову оболонку шийки матки.
Можливе спадне перебіг захворювання, при якому в процес втягуються тканини піхви і родових ходів, також зовнішніх статевих органів. Код за МКХ – N88.1.
Суть процесу полягає в потовщенні епітеліальних тканин, їх ущільненні і зроговінні. У перекладі лейкоплакія означає «біла бляшка», що добре характеризує патогенний процес.
Дійсно, ділянки лейкоплакії виглядають як білі потовщення на стінках слизових оболонок.
Що це таке?
Лейкоплакія шийки матки – це стан, при якому її епітелій набуває нехарактерну для цього місця властивість – ороговіння.
У здорової жінки такого процесу в нормі схильні тільки клітини шкіри – вона злущується і так оновлюється. Аномальна властивість може з’являтися не тільки в клітинах плоского епітелію шийки матки, але і піхви, промежини, а також ротової порожнини. Небезпека лейкоплакії полягає в тому, що її наявність в кілька разів підвищує ймовірність розвитку в цьому місці раку.
Лейкоплакія – передракове захворювання. Однак своєчасне виявлення і лікування дозволить уникнути таких жалюгідних наслідків. Відгуки жінок, які перенесли цю недугу, підтверджують це. У кожному конкретному випадку терапія підбирається індивідуально. Кому-то підійде припікання лейкоплакії шийки матки, іншим же – краще лазер або рідкий азот.
Причини лейкоплакії шийки матки
До найбільш вірогідних причин появи на шийці матки лейкоплакії в даний час відносяться:
Інфекційно-запальні недуги. Рецидивуючі інфекційні запальні процеси в піхві негативно позначаються на стані плоского епітелію, провокуючи його десквамацію, а також виснажують імунітет. Достовірно встановлено, що у жінок репродуктивного віку виникнення лейкоплакії шийки матки нерідко передують запальні процеси матки і придатків.
Понад 50% пацієнток з лейкоплакією шийки матки мають діагностично підтверджений вірус папіломи людини. Він впроваджується в слизові через наявні мікротравми і, грубо кажучи, пошкоджує їх генетичну пам’ять.
Гормональна дисфункція, а саме абсолютна або відносна гіперестрогенія. Усе, що відбувається в слизових зовнішніх геніталій, залежить від стану гормональної функції яєчників, особливо від рівня естрогенів. Підвищена секреція естрогенів (переважання естрадіолу) призводить до надмірної проліферації багатошарового епітелію.
У жінок з менструальними порушеннями лейкоплакія шийки матки зустрічається в 13%, а у тих, чий менструальний ритм збережений – тільки в 3%.
Травми слизової різного генезу: аборти, пологи, діагностичні травмуючі маніпуляції, бар’єрні та сперміцидні контрацептиви, некоректне використання вагінальних гігієнічних тампонів, агресивні статеві контакти та інші.
Лейкоплакія шийки матки на тлі травми слизових завжди поєднується з наявністю на шийці матки ектопії. Утворені мікропошкодження слизових нерідко заживають некоректно, що призводить до формування псевдоерозій, а лейкоплакія з’являється на одному з етапів її освіти.
З екзогенних факторів, що збільшують шанси розвитку лейкоплакії, можна назвати ендокринні патології (особливо цукровий діабет), деформацію імунного статусу.
Класифікація
Згідно морфологічними критеріями шийна лейкоплакія підрозділяється на два різновиди: просту або проліферативну.
- Проста цервікальна лейкоплакія – це фонове зміна епітеліального шару, що представляє собою паракератоз або гіперкератоз. Для цієї форми патології характерно яскраво виражене ороговіння і потовщення поверхневого епітеліального шару, однак парабазальні і базальноклітинні структури не змінюються.
- Проліферативна лейкоплакія – для цієї патологічної різновиди властиве порушення диференціації, проліферативні зміни всіх тканинних шарів і наявність атипових клітинних структур. Проліферативну форму відносять до передракових станів, її ще називають інтраепітеліальною цервікальною неоплазією або дисплазією шийки матки.
Симптоми лейкоплакії шийки матки
Захворювання не супроводжується специфічною клінічною картиною і суб’єктивними скаргами.
Найчастіше лейкоплакія шийки матки виявляється при черговому огляді гінеколога. У деяких випадках можуть бути присутніми непрямі симптоми лейкоплакії шийки матки – значні білі виділення з неприємним запахом, контактні виділення невеликого об’єму крові після статевого акту.
При цьому біль не супроводжує лейкоплакію. Її поява асоціюється з ризиком ускладнень або інших захворювань.
Лейкоплакія і вагітність
Планувати вагітність при наявності лейкоплакії не рекомендується. Лікарі радять спочатку вилікувати захворювання, а потім приступати до зачаття.
На перебіг вагітності патологія впливу не робить. Але під впливом гормональних змін пошкоджені клітини епітелію можуть переродитися в злоякісну пухлину.
Додатковим провокуючим фактором у даному випадку є зниження імунітету.
Сама по собі лейкоплакія не перешкоджає зачаттю. Здатність до запліднення падає через причини, які спровокували патологію. Дуже часто гінекологічні захворювання супроводжуються ановуляцією.
Якщо недуга з’явився під час виношування дитини, терапію відкладають на післяпологовий період. Родова діяльність найчастіше здійснюється природним шляхом.
При інтенсивному розростанні рогових лусочок показано проведення кесаревого розтину.
Фото
При лейкоплакії на шийці матки з’являються білі плями, які утворюються після структурних змін в нормальних тканинах. Ділянка ураження відрізняється від навколишньої здорової області кольором, підвищеною сухістю і відсутністю еластичності.
Нижче представлено, як захворювання виглядає на фото:
Діагностика
Діагностувати лейкоплакію шийки матки можна вже за характерними плямами на поверхні, які виявляються під час звичайного гінекологічного огляду. Для того щоб визначити, кератозом якого виду вражена шийка, чи існують в слизовій атипові або ракові клітини, наскільки глибока область поразки, використовуються такі методи обстеження:
- Загальний аналіз крові і сечі для встановлення наявності запальних захворювань органів сечостатевої системи.
- Біохімічний аналіз крові на цукор, білок (дозволяє діагностувати порушення обміну речовин, що сприяє виникненню гормонального зсуву в організмі).
- Аналіз крові на гормони. Необхідний для визначення співвідношення статевих і інших гормонів, від змісту яких залежить характер циклу, тривалість менструацій.
- Аналіз крові на онкомаркери, на різні види інфекцій.
- Бактеріологічний аналіз мазка з шийки матки для встановлення характеру мікрофлори.
- Біопсія тканин з поверхні шийки з наступним дослідженням під мікроскопом (гістологічний аналіз для визначення видів інфекції), кольпоскопічний огляд шийки матки.
- УЗД органів малого тазу дозволяє виявити патології в будові і формі матки, наявність ділянок запалення в різних її відділах.
Всі ці методи визначають причину появи у жінки лейкоплакії шийки, ступінь небезпеки злоякісного переродження, дозволяють вибрати оптимальний спосіб лікування.
Лікування лейкоплакії шийки матки
Стратегія лікування визначається формою виявленої лейкоплакії шийки матки (простою або проліферативною). Цілями лікування служать усунення фонових захворювань і повне видалення патологічних вогнищ.
У разі простої лейкоплакії лікуванням займається лікар-гінеколог, якщо ж виявлено ознаки атипії, терапію захворювання визначає і проводить гінеколог-онколог.
Мета лікування – усунення уражених вогнищ шийки матки.
Питання про те, як лікувати лейкоплакію шийки матки найбільш ефективно, до сих пір не вирішено. Запропоновано багато способів впливу на патологічний осередок, зокрема:
- діатермокоагуляція;
- вплив рідким азотом;
- лазерне лікування лейкоплакії шийки матки за допомогою випромінювання високої інтенсивності;
- радіохвильова хірургія;
- загальне медикаментозне лікування;
- застосування ліків місцево.
Перед початком лікування необхідно переконатися, що у пацієнтки відсутні запальні захворювання вульви і піхви, викликані вірусами, хламідіями, трихомонадами, грибками. За свідченнями проводиться лікування відповідними антибактеріальними препаратами.
Медикаментозне лікування
Застосовуються також такі лікарські засоби.
- Антибіотики. Призначаються при супутніх статевих інфекціях, наявності запалення, наприклад, в місцях расчесів. Якщо таких ознак немає, антибактеріальні препарати не використовуються.
- Противірусні. При виявленні супутнього ураження ВПЛ або ВПГ (вірусу простого герпесу).
- Імуномодулюючі. Часто включаються в схеми для підвищення резистентності організму. Це біологічні добавки, препарати з групи інтерферонів у вигляді свічок.
- «Солковагін». Це розчин, що складається з суміші кислот. Використовується для обробки шийки матки в місцях ураження, після чого в цих зонах формується місцевий невеликий опік тканин з їх подальшим відновленням. Звичайно потрібно дві-три процедури обробки з інтервалом в сім-десять днів. Але лікування «солковагін» не можна проводити при підозрі або наявності дисплазії або запалення.
Не рекомендується лікування лейкоплакії шийки матки народними засобами. Такі речовини, як масло обліпихи, масло шипшини, кошти на основі алое та інші популярні рецепти можуть посилити розмноження патологічних клітин і викликати появу атипових клітин. Радимо жінкам не ризикувати своїм здоров’ям, а лікуватися згідно з сучасними уявленнями.
Методи видалення лейкоплакії
Хірургічні методи, які можуть застосовуватися для лікування лейкоплакії шийки матки:
- Термокоагуляція. На уражену ділянку впливають електричним струмом, що призводить до опіку, відмирання ураженого епітелію і заміни його на здорові клітини. Процедура болісна, проста в проведенні, супроводжується високим ризиком кровотечі і тривалим загоєнням.
- Кріодеструкція. Лікування холодом вважається сучасним і високоефективним методом. Рідкий азот руйнує уражену область, а атипові клітини припиняють розростатися. Процедура має безліч переваг – безболісність, високу ефективність, відсутність рубців.
- Лазеротерапія. Один з кращих методів лікування на сьогоднішній день. Процедура не вимагає знеболення, шийка матки швидко гоїться і не кровоточить. Метод безконтактний – пучок лазера обробляє патологічні клітини, після чого вони руйнуються. В кінці процедури на ураженій поверхні утворюється захисна плівка, яка попереджає проникнення інфекції в рану. Метод досить дорогий.
- Радіохвильова терапія. Також є безконтактний і ефективний метод, який руйнує вогнище лейкоплакії радіохвилями.
- Хімічна коагуляція. Уражену ділянку слизової обробляють препаратом Солковагін, який містить суміш кислот. Метод безболісний. Однак ефективний тільки при поверхневій лейкоплакії, так як засіб не проникає глибше 2 мм.
В кожному випадку необхідно зважити всі «за» і «проти» лікування. Особливу увагу слід приділяти жінкам, які планують вагітність або взагалі ще не народжували. Застосовувані оперативні технології по відношенню до них повинні мати на увазі мінімально можливе видалення тканин, інакше в майбутньому наслідки такого лікування лейкоплакії шийки матки можуть призвести до проблем з виношуванням.
Деякі відгуки жінок:
- Євгенія, 27 років: коли виявили цервікальну лейкоплакію, лікар запропонувала на вибір – припікати або видаляти лазером. За рекомендацією знайомого гінеколога зупинилася на лазеротерапії, про що анітрохи не шкодую. Процедура пройшла без ускладнень, швидко і безболісно. Рекомендую.
- Катерина, 38 років: мені лікували шийкову лейкоплакію традиційним припіканням. Ускладнень не було. Після лікування через півтора року благополучно народила сина. Тому можна сміливо сказати, що лікування пройшло вдало.
В післяопераційному періоді лікарі настійно рекомендують дотримуватися статевої спокою протягом 1,5 місяців. Також забороняється підйом вантажів, прийом гарячих ванн, походи в лазні і сауни.
Крім того, забороняється проведення спринцювань і використання гігієнічних тампонів. Необхідно дотримуватися правил інтимної гігієни.
У перші 10 днів після будь-якого способу обробки шийки матки можлива поява рясних рідких виділень, що не повинно лякати жінку. Це реакція на лікування і свідчить про загоєнні поверхні рани.
Профілактика
Для своєчасного виявлення патологічних змін всім жінкам настійно рекомендується проходити огляд у гінеколога не рідше 1 разу на 6 місяців.
У репродуктивному віці необхідно також вживати заходів щодо усунення порушень менструального циклу. Будь-які захворювання інфекційно-запального генезу вимагають своєчасної та адекватної терапії.
Прогноз лікування
Так, повне виліковування гарантовано практично в 99% випадків.
Прогноз при цьому захворюванні сприятливий, у разі своєчасного лікування та усунення провокуючих чинників. В іншому випадку можливе рецидивування процесу, а в 15% переродження лейкоплакії в дисплазію і злоякісне переродження шийки матки.
Лейкоплакія
Лейкоплакія – захворювання, при якому вражається шкіра, слизова оболонка рота і статевих органів. В результаті потовщення і посилення ступеня зроговіння епітелію, з’являються бляшки і наліт білого кольору.
Точні причини виникнення лейкоплакії невідомі, але відзначається вплив ряду зовнішніх і внутрішніх факторів на ймовірність виникнення захворювання.
Зовнішні фактори виникнення лейкоплакії:
- Неякісні харчові продукти;
- Сильне забруднення навколишнього середовища;
- Відсутність чистої питної води;
- Поява нових штамів вірусів і бактерій.
Спровокувати появу лейкоплакії можуть також різні ушкодження шкірного покриву і слизової оболонки:
- Термічний або хімічний опік;
- Механічні пошкодження (потертості, порізи, удари, садна і т.д.);
- Обмороження;
- Гальванічна травма – удар електричним струмом.
Крім того, лейкоплакія часто спостерігається на тлі гормональних збоїв.
До групи ризику належать пацієнти старше 30 років; у дітей і людей похилого віку лейкоплакія зустрічається вкрай рідко.
Що таке лейкоплакія
При огляді уражені ділянки можна відрізнити по характерному для відмерлих клітин блідо-рожевого або біло-сірого кольору. При цьому краю плям чіткі і легко помітні. Уражена ділянка може бути будь-яких розмірів і мати різні форми.
Абсолютна більшість пацієнтів, у яких було діагностовано це захворювання, дізналися про нього лише на прийомі у лікаря, куди прийшли абсолютно з іншим приводу. Лейкоплакія зазвичай не доставляє дискомфорту, а тому хворі не поспішають звертатися з підозрілими симптомами до лікаря, або ж взагалі не підозрюють про свою недугу.
Лікарі-клініцисти відносять лейкоплакію до передракових захворювань, у зв’язку з тим, що при впливі негативних чинників може початися процес злоякісного переродження уражених лейкоплакією тканин. Це явище спостерігається в майже 20% діагностованих випадків. Тому надзвичайно важливо вчасно поставити діагноз і почати лікування.
Ознаки можливого переродження лейкоплакії в рак:
- Осередок ураження різко ущільнився або раптово з’явилися ерозії;
- З’явилися зміни в щільності плями – воно стає нерівномірним на дотик;
- З’являються сосочкові розростання;
- Різке збільшення розміру плями.
Види лейкоплакії
За формами розвитку і зовнішніми ознаками лейкоплакію ділять на 4 види:
- Плоска або проста;
- Веррукозна (бородавчаста);
- Ерозивна;
- Волохата.
Плоску лейкоплакію інакше ще називають простою. Зовні вона схожа на каламутну плівку з чіткими краями, яку неможливо видалити механічно. Уражена ділянка набуває білувато-сірий колір і має суху і шорстку поверхню.
Проста лейкоплакія не заподіює хворому істотного дискомфорту, проте деякі пацієнти відзначають відчуття стягнутості в місці ураження. Якщо хвороба локалізована в куточках рота, то навколо вогнища виникнення можна спостерігати гіперемію – почервоніння тканин, викликане переповненням судин кров’ю.
Для веррукозної форми характерна наявність невеликих білих бляшок або бородавчастих поразок. Колір вогнища відрізняється сірувато-білим відтінком.
Ерозивна лейкоплакія заподіює пацієнту деякі незручності і біль. Зовні вона являє собою сірувато-білий ділянку з чіткими краями. У центрі поразки можна помітити тріщини і виразки – ерозії.
При волохатій формі лейкоплакії, уражена ділянка покритий ворсинками. Виникає ця форма зазвичай на тлі імунодепресивного стану організму, тому захворювання часто діагностується у людей, які страждають від вірусу імунодефіциту людини (ВІЛ).
Всі форми представляють собою послідовні стадії захворювання.
Характерні місця виникнення лейкоплакії:
- шийка матки;
- сечовий міхур і уретра;
- порожнина рота;
- стравохід і горло;
- вульва.
Найбільш поширеним місцем виникнення лейкоплакії є шийка матки. Захворювання зазвичай виявляється при огляді лікарем-гінекологом.
Однак жінка може помічати деякі симптоми, але не пов’язувати їх з таким захворюванням, оскільки лейкоплакія – маловідоме захворювання.
Симптомами можуть стати: біль, неприємні відчуття при статевому акті або виділення, що мають неприємний запах.
Діагностика лейкоплакії

Діагностика лейкоплакії включає такі методи дослідження:
- цитограма;
- проба Шиллера – дослідження, при якому уражену ділянку обробляють йодвмістким розчином, щоб виявити всі вогнища ураження і уточнити їх межі;
- біопсія з гістологічним дослідженням ураженої ділянки тканини;
- імунограма;
- УЗД органів малого тазу.
Також проводиться діагностика ЗПСШ, якщо такі є, лікар призначає антибактеріальну терапію.
Хірургічні методи лікування лейкоплакії
Діатермокоагуляція (ДТК)
ДТК – це метод лікування за допомогою електричного струму. Електрод, за допомогою якого виконується процедура, представляє собою невелику петлю або «гудзик». Його притискають до ураженої ділянки шийки матки і подають невеликий електричний розряд.
Цей метод вважається досить ефективним – в 70% випадків спостерігається повне лікування, проте він досить болючий. Крім того, його не можна застосовувати у жінок, які народили, оскільки надалі можливе зрощення цервікального каналу. До недоліків цього методу відносяться можливість кровотечі та тривалий реабілітаційний період.
З плюсів можна відзначити лише невисоку вартість і можливість проведення процедури у будь-якого гінеколога – необхідний апарат є практично в кожній лікарні.
Кріодеструкція
Кріодеструкція – це лікування за допомогою рідкого азоту. В результаті в пошкоджених клітинах формуються кристали, які повністю руйнують їх структуру.
Тривалість процедури не перевищує 10 хвилин. Лікування ефективне в 94% випадків. Пацієнтки, які пройшли через кріотерапію, відзначають безболісність і безкровність процедури. Крім того, після кріодеструкції немає рубців, тому цим способом можна лікувати лейкоплакію у жінок, які народили.
Лазеротерапія
У приватних клініках набирає популярність процедура лікування лейкоплакії за допомогою спеціального лазера.
Лазерна терапія – безконтактний метод впливу на уражені ділянки. Внаслідок впливу лазера хворі клітини висушуються, з них випаровується вся волога, що веде до їх повного руйнування.
Під час проведення лазеротерапії пацієнтки не відчувають болю, немає кровотеч і рубців. Повне відновлення становить від 2 до 3 тижнів. Цей метод підходить як для жінок, які народили, так і для тих, хто не народжував.
Радіохвильовий метод
Один з найбільш передових і популярних методів лікування лейкоплакії шийки матки – вплив радіохвилями, під впливом яких відбувається випаровування внутрішньоклітинної рідини. Процедура безболісна та безкровна. Період відновлення короткий, характеризується швидким загоєнням і відсутністю рубців.
- При лікуванні будь-яким із наведених вище методів у післяопераційний період лікарі рекомендують дотримуватися статевого спокою не менше 1,5 місяців, не приймати гарячі ванни, не відвідувати сауни та лазні, а також не піднімати тяжкості.
- Протягом 10 днів після проведення маніпуляції можливе поява виділень з піхви.
- Для профілактики лейкоплакії шийки матки в першу чергу потрібно ретельно дотримуватися особистої гігієни, рекомендується використовувати бар’єрний тип контрацепції, щоб уникнути ЗПСШ, а також регулярно проходити консультації лікаря.
Лейкоплакія сечового міхура і уретри
Лейкоплакія сечового міхура зазвичай проходить безсимптомно. Лише в рідкісних випадках пацієнти відзначають, що відчувають неприємні відчуття внизу живота або під час сечовипускання.
Для лікування лейкоплакії сечового міхура або уретри зазвичай застосовують радіохвильовий або лазерний методи хірургічного лікування. Однак у разі виявлення переродження уражених клітин у злоякісні лікар може призначити радикальну операцію, в ході якої вогнища з лейкоплакією і раковими клітинами будуть повністю видалені.
Лейкоплакія порожнини рота
Порожнина рота – це ще одна найбільш схильна до лейкоплакії область. Через часту травматизацію до лікарів найчастіше звертаються пацієнти з локалізацією патології саме в цій частині.
Для дітей та людей, які страждають від нервового розладу, характерне часте прикушування губ, язика та внутрішніх поверхонь щік.
В результаті на травмованій слизовій оболонці ротової порожнини може початися запалення і запуститися процес відмирання епітелію – утворення лейкоплакиї.
Патологія мови зовні в простій формі схожа на каламутну плівку. У більш складній формі, через зроговіння ділянок слизової оболонки порожнини рота, можуть утворитися складки або плями білого кольору.
Також часто лейкоплакія утворюється на яснах – при неправильному догляді в ротовій порожнині на яснах накопичується більшість бактерій, які призводять до розвитку запалень і захворювань.
У порожнині рота лейкоплакію також лікують за допомогою лазера або радіохвильового методу – ці способи добре зарекомендували себе і дають в цьому випадку хороші результати.
Лейкоплакія горла або стравоходу

В абсолютній більшості випадків, коли виявлялася лейкоплакія горла або стравоходу, причиною її виникнення ставали шкідливі звички пацієнта, такі як куріння та вживання алкоголю.
В окрему категорію була виділена лейкоплакія Таппейнера. Це форма захворювання, яка є наслідком тютюнопаління. Шкідливі речовини, такі як смоли, нікотин, кадмій і миш’як викликають патологічні зміни слизової оболонки. Ще один фактор ризику при курінні – це термічні опіки порожнини рота і гортані.
Лейкоплакія, що сформувалася в стравоході і горлі, також лікується за допомогою лазерного або радіохвильового методу. Тільки у випадках, коли уже виявлено рак, лікарі вдаються до радикальних заходів – хірургічної операції.
На жаль, багато пацієнтів, що мають лейкоплакію Таппейнера, надалі не відмовляються від шкідливих звичок, що викликає рецидиви захворювання. У тих же небагатьох випадках, коли пацієнти змогли побороти шкідливу звичку, хвороба повністю виліковується.
Лейкоплакія вульви
Лейкоплакія вульви – захворювання, яке в основному вражає жінок у період менопаузи. Це пов’язано з різкими і серйозними гормональними змінами в організмі.
По суті, це дистрофічне захворювання, яке супроводжується гіперплазією (збільшенням кількості клітин) багатошарового плоского епітелію.
Симптомом лейкоплакії вульви може стати свербіж, який посилюється під час руху, сечовипускання, вночі або під час статевих актів.