Туберкульоз статевих органів, маткових труб, матки, яєчників: симптоми генітального туберкульозу
Туберкульоз яєчників – інфекційне захворювання. Має вторинний характер, тобто розвивається на тлі загального зараження організму паличкою Коха. Дана патологія часто стає причиною безпліддя. Раннє виявлення захворювання значно підвищує шанси на повне одужання та збереження репродуктивної функції.
Статистика хвороби
Статистика дозволяє оцінити поширення захворювання і ступінь його тяжкості. Факти про туберкульоз та ураження яєчників:
- Генітальний туберкульоз часто присутній у прихованій формі і виявляється після смерті; за життя такий діагноз встановлюється лише у трохи більше ніж 6% жінок;
- Втрати репродуктивної функції в майже чверті випадків відбуваються через інфікування паличкою Коха;
- Щороку діагностується близько 8 млн хворих;
- Туберкульоз статевих органів становить 15% від інших позалегеневих форм;
- Паличка Коха – причина кожного 9-го діагностованого запалення придатків;
- Смертність від туберкульозу – 2-3 млн щорічно;
- Яєчники уражаються захворюванням в 5-8% випадків генітального типу патології, найчастіше інфікується матка – 24%.
Дане захворювання майже завжди призводить до первинного безпліддя – неможливості завагітніти з самого початку репродуктивного періоду. Лише у 5-10% пацієнток зберігається можливість зачати дитину.

Причини
Туберкульоз придатків матки викликає паличка Коха. Появі захворювання передує зараження мікобактеріями повітряно-крапельним шляхом. Патологія вважається вторинною і викликає міграцію палички Коха до яєчників при наявності наступних чинників:
- Запальні процеси в малому тазі;
- Інфекційне ураження статевих шляхів;
- Ослабленість організму;
- Незбалансоване харчування;
- Гормональний дисбаланс;
- Стреси, хронічна втома.
Вірогідність заразитися під час інтимної близькості вкрай мала через несприйнятливість епітелію піхви і шийки матки до мікобактерій.
Поширення туберкульозу по організму часто активізується в період природних гормональних збоїв. Жінки найбільш схильні до виникнення патології яєчників у пубертатний, післяпологовий і передклімактеричний періоди. Проте основна причина розвитку захворювання – зниження імунітету.
Шляхи передачі інфекції
Мікобактерії туберкульозу проникають в яєчники по лімфатичних або кровоносних судинах. Зазвичай інфікування починається з поразки маткових труб.
Це пов’язано з уповільненим місцевим кровообігом, в результаті чого бактерії швидко накопичуються на поверхні слизової оболонки фаллопієвих труб.
Туберкульозна інфекція поступово проникає в глибші шари органу, потім вражає яєчники.
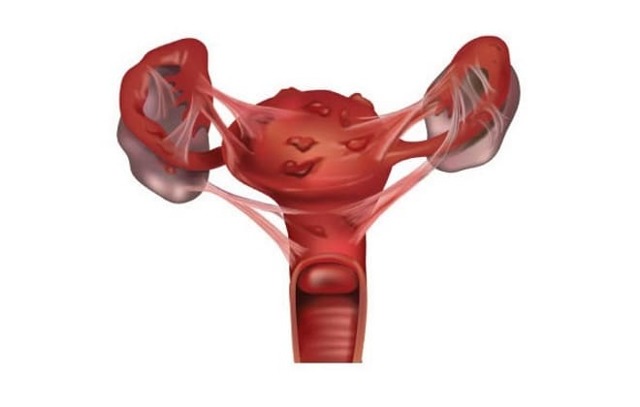 Заражені тканини піддаються патологічному розростанню, утворюються казеозні некрози. Маткові труби стають непрохідними, що сприяє скупченню в них гною. Уражені придатки також мають вогнища некрозу і горбики – туберкуломи. В результаті поширення хвороби на яєчники інфікуються органи малого таза. Тривалий перебіг хвороби провокує появу великого спектра патологій, що передаються статевим шляхом, порушується робота всіх уражених органів.
Заражені тканини піддаються патологічному розростанню, утворюються казеозні некрози. Маткові труби стають непрохідними, що сприяє скупченню в них гною. Уражені придатки також мають вогнища некрозу і горбики – туберкуломи. В результаті поширення хвороби на яєчники інфікуються органи малого таза. Тривалий перебіг хвороби провокує появу великого спектра патологій, що передаються статевим шляхом, порушується робота всіх уражених органів.
Класифікація
Існує безліч типів туберкульозу яєчників у жінок, що класифікуються за видом ураження, ступенем поширення, симптомами патології і т.д. Основні різновиди захворювання:
класифікується прізнакФорми
| Симптоми і перебіг хвороби |
|
| Локалізація |
|
| Активність |
|
| Рецидив |
|
| Види мікобактерій |
При діагностованій патології найчастіше визначається поразка матки і її труб. Туберкульозу можуть бути піддані шийка матки, піхва, вульва. Зазвичай придатки заражаються останніми в зв’язку з дальністю їх розташування.
Клінічна картина
Симптоми патології яєчників виявляються одночасно з туберкульозом фаллопієвих труб і/або матки, піхви. При зараженні паличкою Коха в дитячому віці ознаки хвороби з’являються у 20-30 років або в пубертатному періоді. Ймовірно їх первинне розвиток в постменопаузі.
Основні симптоми туберкульозу яєчників:
- Болі. Локалізуються внизу живота, мають ниючий або тягне характер. Іноді їх інтенсивність короткочасно зростає. Не залежать від дня місячного циклу.
- Безпліддя. Діагностується при відсутності зачаття після року спроб. Викликано непрохідністю труб і порушенням ендокринної функції придатків.
- Збій течії менструацій. Завжди присутній при туберкульозі яєчників. Вірогідні тривалі затримки або аменорея. Змінюється характер менструальної кровотечі – виділення стають більш рясними, супроводжуються болем внизу живота.
- Головний біль, запаморочення, занепад сил. Загальні ознаки інфікування туберкульозом.
- Міжменструальні маткові кровотечі.
Інтенсивність симптомів визначається індивідуальними особливостями організму. При наявності інших хвороб яєчників стан пацієнтки погіршується.
Методи досліджень для встановлення діагнозу
Туберкульоз яєчників визначити за одними його ознаками неможливо. Для підтвердження перебігу хвороби необхідно пройти комплексне обстеження. Жінці призначаються такі види діагностики:
- Збір анамнезу. Визначення наявності туберкульозу у близьких родичів або знайомих, характеру перебігу менструацій, присутності підвищення температури тіла, больового синдрому та інших симптомів патології.
- Гінекологічний огляд. Пальпація придатків, матки і фаллопієвих труб для виявлення їх хворобливості, збільшення розмірів, зміни структури. Огляд шийки матки, паркан мазка з піхви для аналізу місцевої мікрофлори.
- Туберкулінові проби. Шляхом введення туберкуліну під шкіру проводиться оцінка реакції організму. При наявності зараження симптоми посилюються – зростає інтенсивність болю, з’являється набряклість придатків. Відбувається підвищення температури тіла, почастішання ЧСС, зміни в загальному аналізі крові.
- Бактеріальний посів. Як біоматеріалу для дослідження необхідні мазок з піхви, зішкріб ендометрію, менструальна кров, біопсія осередків запалення. Аналіз повторюється тричі. У більшості випадків навіть при присутності туберкульозу яєчників мікобактерії Коха виявляються в незначній кількості.
- ГСГ (гістеросальпінгографія). Рентген статевих органів з використанням контрастної речовини. При наявності хвороби на знімку виявляються множинні зміни структури матки, придатків і фаллопієвих труб, в тому числі вогнища некрозу, порожнини, синехії, деформації органів.
- УЗД. Докладний огляд яєчників на присутність ознак туберкульозу. Відзначається збільшення органів, нечіткість їх контурів, рідина в позадиматочному просторі.
- КТ або МРТ. Призначається при низькій інформативності ультразвукового дослідження. Більш детально оцінює структуру уражених органів, ступінь поширення патології, тяжкість її перебігу. Виявляє найменші зміни в будові яєчників, матки і придатків.
- Лапароскопія. Один з найбільш ефективних методів дослідження. Малоінвазивне оперативне втручання. Дозволяє візуально оцінити стан внутрішніх статевих органів, ступінь поширення інфекції по малому тазі. В ході її проведення здійснюється забір біопсії для подальшого дослідження біоматеріалу на наявність туберкульозу. Ймовірно проведення лапароскопічної діагностики з негайним наступним оперативним лікуванням, в ході якого можуть бути видалені яєчники, фаллопієві труби, матка або окремі патологічні вогнища.
- Фізіологія людини. Гістологічне дослідження зіскрібка матки або ендометрія необхідно для виявлення вогнищ патології.
- Рентген легенів. Визначення їх стану, ймовірного ураження паличкою Коха.
Найбільш інформативні методи діагностики, що дозволяють виявити туберкульоз яєчників – туберкулінові проби, ГСГ, лапароскопія, бактеріальний посів з піхви і матки.
Діагноз встановлюється гінекологом спільно з лікарем фтизіатром. Дані фахівці ведуть подальше лікування пацієнтки і спільно контролюють її стан.
терапевтичні методи
У більшості випадків лікування туберкульозу яєчників у жінок проводиться в умовах стаціонару. Це дозволяє прискорити процес одужання, при необхідності своєчасно відкоригувати схему терапії.
Через кілька місяців після виписки з лікарні пацієнтці рекомендується пройти санаторно-курортне лікування в центрі, що спеціалізується на усуненні туберкульозу. Це прискорить процес реабілітації, підвищить імунітет. Відвідувати подібні санаторії рекомендується 2-3 рази на рік.
хіміотерапія
Курс лікування яєчників триває від півроку до двох років. Весь цей час проводиться контроль стану пацієнтки. В ході терапії відзначаються такі покращення:
- нормалізація температури тіла;
- зменшення вогнища запалення в яєчниках;
- поліпшення самопочуття;
- зниження кількості туберкул.
Низька ефективність консервативного лікування в терапії туберкульозу яєчників відзначається при стійкості мікобактерій до дії медикаментів.
Ймовірність повернення репродуктивної функції після хіміотерапії існує. Вагітність можлива при ранньому виявленні захворювання, відновлення прохідності маткових труб і функціональності яєчників.
операція
Хірургічне втручання використовується рідко і застосовується при низькій ефективності хіміотерапії. Показання для проведення операції:
- Широке поширення спайок і туберкул;
- порушення роботи інших органів малого тазу – кишечника, сечового міхура;
- освіту свища;
- неможливість відновлення нормальної роботи статевих органів.
Після проведення хірургічного лікування здійснюється курс хіміотерапії. Це необхідно для досягнення максимальної ефективності лікування, усунення мікобактерій туберкульозу.
прогноз одужання
Після повного одужання рецидив можливий в 7% випадків. Ризик повтору хвороби збільшується при низькому імунітеті жінки. Для запобігання рецидиву рекомендується періодично приймати курс полівітамінів, проходити обстеження статевих органів зі здачею аналізів на гормони.
можливі ускладнення
Ускладнення туберкульозу яєчників з високою ймовірністю виникають при відсутності лікування або прихованого перебігу патології. Стану, що негативно впливають на здоров’я жінки:
- непрохідність фаллопієвих труб;
- туберкульоз матки і яєчників;
- поширення палички Коха по іншим органам малого таза.
В результаті у жінки порушується дітородна функція. Інші ускладнення захворювання:
- безпліддя;
- міжменструальні маткові кровотечі;
- утворення кіст і пухлин на яєчниках;
- поява абсцесів;
- збій менструального циклу або його відсутність;
- великий спайковий процес;
- інтенсивні болі внизу живота;
- перитоніт;
- зараження туберкульозом інших органів.
профілактика
Основний комплекс заходів щодо запобігання розвитку туберкульозу яєчників включає в себе медичні заходи. Додатково враховується і самостійне підтримання здоров’я. Профілактика хвороби:
- вакцинація новонароджених у пологовому будинку;
- своєчасна ревакцинація;
- щорічна флюорографія;
- проведення реакції Манту;
- збалансоване харчування;
- своєчасне лікування патологій статевої сфери;
- уникнення контактів із зараженими;
- відвідування гінеколога двічі на рік;
- ведення здорового способу життя – заняття спортом, прогулянки і т.п.
Після контакту з зараженим рекомендується пройти медичне обстеження. При відсутності перебігу хвороби діагностику потрібно повторити через 1-2 місяці для виключення її прихованого перебігу.
Туберкульоз яєчників необхідно починати лікувати відразу після його виявлення. Це дозволить зберегти репродуктивну функцію жінки. В іншому випадку ймовірно поширення палички Коха на інші статеві органи, кишечник і сечовий міхур. Лікування триває до двох років. До його закінчення пацієнтка періодично повинна проходити терапію препаратами.
Туберкульоз жіночих статевих органів (генітальний туберкульоз). Причини, симптоми і лікування
Туберкульоз – інфекційне захворювання, що викликається Mycobacterium tuberculosis. Генітальний туберкульоз, як правило, не протікає як самостійне захворювання, а розвивається вдруге шляхом занесення інфекції з первинного вогнища ураження (частіше з легень, рідше – з кишечника).
КОД ПО МКБ-10 А18.1 Туберкульоз сечостатевих органів. N74.1 Запальні хвороби жіночих тазових органів туберкульозної етіології.
Епідеміологія
Незважаючи на прогрес сучасної медицини в боротьбі з інфекційними хворобами, захворюваність на туберкульоз у світі збільшується. Щорічно туберкульоз вражає понад 8 млн чоловік, а гинуть від нього від 2 до 3 млн. Найбільш високий відсоток захворюваності спостерігається в країнах з низьким рівнем життя.
Поразка сечостатевих органів по частоті стоїть на першому місці в структурі позалегеневих форм туберкульозу і становить 0,8-2,2% серед гінекологічних хворих.
Слід зазначити, що справжнє значення набагато вище реєстрованого, оскільки відсоток прижиттєвої діагностики туберкульозу статевих органів невеликий (6,5%).
ПРОФІЛАКТИКА ТУБЕРКУЛЬОЗУ жіночих статевих органів
Специфічна профілактика туберкульозу починається вже в перші дні життя з введення вакцини БЦЖ. Ревакцинацію проводять у 7, 12, 17 років під контролем реакції Манту.
Інша міра специфічної профілактики – ізоляція хворих на активний туберкульоз.
Неспецифічна профілактика передбачає проведення загальнооздоровчих заходів, підвищення резистентності організму, поліпшення умов життя і праці.
СКРИНІНГ
Для виявлення легеневих форм туберкульозу використовують флюорографічні дослідження.
КЛАСИФІКАЦІЯ
Клінікоморфологічна класифікація генітального туберкульозу:
- Хронічні форми з продуктивними змінами і не різко вираженими клінічними симптомами.
- Подострая форма з ексудативно-проліферативними змінами і значним ураженням тканин.
- Казеозна форма, пов’язана з важкими, гостро протікаючими процесами.
- Закінчений туберкульозний процес з інкапсульованими обизвествленими вогнищами.
Етіологія (причини) туберкульозу
Збудник захворювання – мікобактерія туберкульозу, відкрита Робертом Кохом. Всі мікобактерії характеризуються кислотостійкістю, яка обумовлена високим вмістом жироподібних речовин у клітинній стінці.
Це дозволяє мікобактеріям бути стійкими в агресивних середовищах і резистентними до висушування. У пилу, висохлій мокроті збудники туберкульозу можуть зберігатися до 6 місяців, а всередині організму – роками.
Під дією лікування, часто неправильного, збудник змінює свою морфологію аж до утворення L-форм, що не забарвлюються навіть загальноприйнятими барвниками. Мінливість мікобактерій ускладнює діагностику і призводить до помилкових результатів.
Мікобактерії – облігатні анаероби, ростуть у вигляді поверхневої плівки, виробляють сахаролітичні, протеолітичні та ліполітичні ферменти. Вимогливі до живильних середовищ, ростуть украй поволі.
ПАТОГЕНЕЗ
З первинного вогнища при зниженні імунологічної резистентності організму мікобактерії потрапляють у статеві органи. Зниження захисних сил організму сприяють хронічні інфекції, стреси, недостатнє харчування та ін.
Поширення інфекції відбувається в основному гематогенним шляхом, частіше при первинній дисемінації в дитинстві або в періоді статевого дозрівання. В інших випадках при туберкульозному ураженні очеревини лімфогенним або контактним шляхом збудник потрапляє на маткові труби.
Пряме зараження під час сексуального контакту при туберкульозі статевих органів партнера можливе лише теоретично, оскільки багатошаровий плоский епітелій вульви, піхви і вагінальної порції шийки матки стійкий до мікобактерій.
У структурі генітального туберкульозу перше місце по частоті займає ураження маткових труб (90-100%), друге – ендометрія (25-30%). Рідше виявляють туберкульоз яєчників (6-10%) і шийки матки (1-6%), зовсім рідко – туберкульоз піхви і зовнішніх статевих органів.
В осередках ураження розвиваються типові для туберкульозу морфологічно-гістологічні зміни: ексудація та проліферація тканинних елементів, казеозні некрози.
Туберкульоз маткових труб часто закінчується їх облітерацією, ексудативно-проліферативні процеси можуть призвести до утворення піосальпінксу, а при залученні в специфічний проліферативний процес м’язового шару маткових труб у ньому утворюються туберкуломи (горбки), що носить назву нодозного запалення. При туберкульозному ендометриті також переважають продуктивні зміни – туберкульозні горбки, казеозні некрози окремих ділянок. Туберкульоз придатків нерідко супроводжується залученням в процес очеревини (з розвитком асциту), петель кишечника з утворенням спайок, а в деяких випадках і фістул. Генітальний туберкульоз часто поєднується з ураженням сечовивідних шляхів.
Симптоми і клінічна картина генітального туберкульозу у жінок
Перші симптоми захворювання можуть з’явитися вже в періоді статевого дозрівання, проте основний контингент хворих на генітальний туберкульоз – жінки 20-30 років. У рідкісних випадках захворювання зустрічається в більш пізньому віці і навіть у постменопаузі.
Генітальний туберкульоз в основному протікає зі стертою клінічною картиною і великою різноманітністю симптомів, що пояснюється варіабельністю патологоанатомічних змін. Зниження репродуктивної функції (безпліддя) – основний, а іноді і єдиний симптом захворювання.
До причин безпліддя, частіше первинного, слід віднести ендокринні порушення, ураження маткових труб і ендометрія. Більш ніж у половини пацієнток відзначаються порушення менструальної функції: аменорея (первинна і вторинна), олігоменорея, нерегулярні менструації, альгоменорея, рідше – менорагії та метрорагії.
Порушення менструальної функції пов’язані з ураженням паренхіми яєчника, ендометрія, а також туберкульозною інтоксикацією. Хронічний перебіг захворювання з переважанням процесів ексудації супроводжується появою субфебрильної температури та тягучих, ниючих болів внизу живота.
Причини болю – спайковий процес у малому тазу, ураження нервових закінчень, склероз судин та гіпоксія тканин внутрішніх статевих органів.
До інших проявів хвороби відносять ознаки туберкульозної інтоксикації (слабкість, періодична лихоманка, нічні поти, зниження апетиту, схуднення), пов’язані з розвитком ексудативних або казеозних змін внутрішніх статевих органів.
У пацієнток молодого віку генітальний туберкульоз із залученням очеревини може початися з ознак «гострого живота», що нерідко призводить до оперативних втручань у зв’язку з підозрою на гострий апендицит, позаматкову вагітність, апоплексію яєчника.
Діагностика генітального туберкульозу у жінок
АНАМНЕЗ
Зважаючи на відсутність патогномонічних симптомів, наявності стертої клінічної симптоматики діагностика генітального туберкульозу утруднена. Запідозрити туберкульозну етіологію захворювання допомагає правильно і ретельно зібраний анамнез.
Мають значення вказівки на контакт пацієнтки з хворим на туберкульоз, перенесені в минулому пневмонію, плеврит, бронхоаденіт, спостереження в протитуберкульозному диспансері, наявність в організмі екстрагенітальних вогнищ туберкульозу.
Велику допомогу можуть надати дані анамнезу захворювання: виникнення запального процесу в придатках матки у молодих пацієнток, які не жили статевим життям, особливо в поєднанні з аменореєю, тривалий субфебрилітет.
фізикальне ДОСЛІДЖЕННЯ
При гінекологічному дослідженні іноді виявляють ознаки гострого, підгострого або хронічного запального ураження придатків матки, найбільш виражені при переважанні проліферативних або казеозних змін, ознаки спайкового процесу в малому тазу зі зміщенням матки. Однак зазвичай гінекологічне дослідження малоінформативне.
Лабораторно-ІНСТРУМЕНТАЛЬНІ ДОСЛІДЖЕННЯ
- Для уточнення діагнозу використовують туберкулінові проби (проба Коха). Туберкулін вводять підшкірно в дозі 20 або 50 ТІ, після чого оцінюють загальну і осередкову реакції. Загальна реакція полягає в підвищенні температури тіла (більше ніж на півградуса), також у області шийки матки (цервікальна електротермометрія), почастішання пульсу (більше 100 в хвилину), збільшенні числа паличкоядерних нейтрофілів, моноцитів, зміні числа лімфоцитів, прискоренні ШОЕ. Для оцінки загальної реакції використовують визначення змісту гаптоглобіну, малонового діальдегіду в крові, для оцінки функціонального стану нейтрофільних лейкоцитів проводять тест відновлення нітросинім тетразолія, що підвищує діагностичну цінність туберкулінової проби. Загальна реакція виникає незалежно від локалізації, осередкова – в зоні туберкульозного ураження. Осередкова реакція виражається у вигляді появи або посилення болю внизу живота, набряклості і хворобливості при пальпації придатків матки. Туберкулінові проби протипоказані при активному туберкульозному процесі, цукровому діабеті, виражених порушеннях функції печінки і нирок.
- Найбільш точними методами діагностики генітального туберкульозу вважають мікробіологічні методи, що дозволяють виявити мікобактерію туберкульозу в тканинах. Для дослідження використовують виділення зі статевих шляхів, менструальну кров, зіскрібки ендометрію або змиви з порожнини матки, вміст запальних вогнищ тощо. Посів матеріалу виробляють на спеціальні штучні поживні середовища не менше трьох разів. Незважаючи на це, відсоток висівання мікобактерій невеликий, що можна пояснити особливостями туберкульозного процесу. До сучасних методів можна віднести ПЛР – високочутливий і специфічний метод, що дозволяє визначити ділянки ДНК, характерні для мікобактерії туберкульозу. Однак матеріал для дослідження може містити інгібітори ПЛР, що призводить до хибнонегативних результатів.
- Цінним методом діагностики генітального туберкульозу вважають лапароскопію, що дозволяє виявити специфічні зміни органів малого таза – спайковий процес, наявність туберкульозних горбків на вісцеральній очеревині, що покриває матку, труби, казеозні вогнища в поєднанні з запальними змінами придатків. Крім того, при лапароскопії можливо взяття матеріалу для бактеріологічного та гістологічного дослідження, а також, при необхідності, проведення хірургічної корекції: лізису спайок, відновлення прохідності маткових труб та інше. Іноді через виражений спайковий процес оглянути органи малого таза при лапароскопії буває неможливо.
- Під час гістологічного дослідження тканин, отриманих при біопсії, роздільному діагностичному вискоблюванні (краще проводити за 2-3 дні до менструації), виявляють ознаки туберкульозного ураження – периваскулярні інфільтрати, туберкульозні горбки з ознаками фіброзу або казеозного розпаду. Застосовують також цитологічний метод дослідження аспірату з порожнини матки, мазків з шийки матки, при якому виявляють специфічні для туберкульозу гігантські клітини Лангханса.
- Велику допомогу в діагностиці генітального туберкульозу надає ГСГ. На рентгенограмах виявляють характерні для туберкульозного ураження статевих органів ознаки: зсув тіла матки внаслідок переданих статевим шляхом, внутрішньоматкові синехії, облітерацію порожнини матки, труби з нерівними контурами і закритими фімбріальними відділами, розширення дистальних відділів труб у вигляді цибулини, чіткообразне зміна труб, наявність кістозних розширень або дивертикулів, ригідність труб (відсутність перистальтики), кальцинати. На оглядових рентгенограмах органів малого таза можна побачити патологічні тіні – кальцинати в трубах, яєчниках, лімфатичних вузлах, осередки казеозного розпаду. Щоб уникнути можливого загострення туберкульозного процесу, необхідно проводити ГСГ за відсутності ознак гострого і підгострого запалення (підвищення температури, болючість при пальпації придатків матки, III-IV ступінь чистоти в мазках з піхви і цервікального каналу).
- Додатковий метод діагностики – ультразвукове сканування органів малого таза. Однак інтерпретація отриманих даних дуже ускладнена, її може проводити тільки фахівець в області генітального туберкульозу.
- Менше значення мають інші методи діагностики – серологічні, імунологічні, метод флотації. Іноді діагноз туберкульозного ураження внутрішніх статевих органів ставлять при проведенні чревосічення, виконаного з приводу передбачуваних об’ємних утворень в області придатків матки.
Диференціальна діагностика
Диференціальну діагностику проводять із запальними змінами статевих органів нетуберкульозного етіології, а при розвитку гострого процесу – із захворюваннями, що супроводжуються клінікою гострого живота, що іноді вимагає залучення хірурга.
Показання до консультації ІНШИХ ФАХІВЦІВ
При підозрі на туберкульозну етіологію захворювання необхідна консультація фтизіатра.
Лікування генітального туберкульозу у жінок
ЦІЛІ ЛІКУВАННЯ
Елімінація збудника.
Показання до госпіталізації
Терапію генітального туберкульозу, як і туберкульозу взагалі, слід проводити в спеціалізованих установах – протитуберкульозних лікарнях, диспансерах, санаторіях.
Немедикаментозне лікування
Немедикаментозні терапія включає використання коштів, що підвищують захисні сили організму (відпочинок, повноцінне харчування, вітаміни).
Після стихання гострих явищ призначають фізіотерапію у вигляді фонофорезу гідрокортизону, синусоїдальних струмів, ампліпульстерапії. Санаторно-курортне лікування туберкульозу в даний час визнано малоефективним і дорогим.
Від нього відмовилися в більшості країн світу ще в середині ХХ століття. В Україні цей вид реабілітаційного лікування зберігся як форма соціальної допомоги хворим.
Найбільш підходящим вважають клімат гірських, степових і південних морських курортів.
МЕДИКАМЕНТОЗНЕ ЛІКУВАННЯ
В основі лікування туберкульозу лежить хіміотерапія з використанням не менше трьох препаратів. Хіміотерапію підбирають індивідуально з урахуванням форми захворювання, переносимості препарату, можливого розвитку лікарської стійкості мікобактерій туберкульозу.
Неправильне лікування звичайного туберкульозу приносить більше шкоди, оскільки воно переводить легкоізлечимі форми хвороби в важковиліковний лікарственностійкий туберкульоз.
До засобів першого (основного) ряду, рекомендованих ВООЗ для включення в стандартні схеми (directly observed therapy – DOT), відносять рифампіцин (450-600 мг на добу), стрептоміцин (0,5-1 г на добу), ізоніазид (300 мг на добу), піразинамід (1,5-2 г на добу), етамбутол (15-30 мг / кг на добу).
Препарати другого ряду (резервні) призначають при стійкості збудника до ліків основного ряду. До цієї групи включені аміноглікозиди – канаміцин (1000 мг на добу), амікацин (10-15 мг / кг на добу); фторхінолони – ломефлоксацин (400 мг 2 рази на добу), офлоксацин (200-400 мг 2 рази на добу).
Відроджений інтерес до добре відомих, але витіснених з клінічної практики засобів – аміносаліцилової кислоти (4000 мг 3 рази на добу), циклосерину (250 мг 2-3 рази на добу), етіонаміду (500-750 мг / кг на добу), протіонаміду (500-750 мг / кг на добу). Програма лікування хворих на генітальний туберкульоз передбачає тривале (від 6 до 24 міс) призначення кількох (від 3 до 8) протитуберкульозних препаратів.
До комплексу лікування доцільно включати антиоксиданти (вітамін E, натрію тіосульфат), імуномодулятори (ІЛ2, метилурацил, левамізол), специфічний препарат туберкулін, вітаміни групи В, аскорбінову кислоту.
У деяких ситуаціях призначають симптоматичне лікування (антипіретики, анальгетики та ін.), проводять корекцію порушень менструальної функції.
Хірургічне лікування
Хірургічне лікування застосовують тільки за суворими показаннями.
До них відносять наявність тубооваріальних запальних утворень, неефективність консервативної терапії при активному туберкульозному процесі, утворення свищів, порушення функції тазових органів, пов’язані з вираженими рубцевими змінами. Сама операція не призводить до лікування, оскільки туберкульозна інфекція залишається в організмі. Тому після операції слід продовжувати хіміотерапію.
Інформація для пацієнтки
При тривалих, уповільнених, погано піддаються звичайному лікуванню запальних процесах внутрішніх статевих органів, особливо в поєднанні з порушеннями менструального циклу і безпліддям, необхідно звернутися до лікаря для обстеження з приводу генітального туберкульозу.
ПРОГНОЗ
Прогноз серйозний. Рецидиви хвороби спостерігають приблизно у 7% хворих. До інвалідності можуть привести спайкова хвороба і свищеві форми генітального туберкульозу. Репродуктивна функція відновлюється у 5-7% хворих.
Туберкульоз жіночих статевих органів
Туберкульоз – інфекційне захворювання, що викликається Mycobacterium tuberculosis . Генітальний туберкульоз не протікає як самостійне захворювання, а розвивається вторинним шляхом занесення інфекції з первинного вогнища ураження (частіше з легень, рідше – з кишечника).
Код по МКБ-10
A18.1 Туберкульоз мочеполових органів.
N74.1 Запальні хвороби жіночих тазових органів туберкульозної етіології.
Епідеміологія
Захворюваність туберкульозом у світі збільшується. Щорічно туберкульоз вражає понад 8 млн. людей, а гинуть від нього від 2 до 3 млн., найбільш високий процент захворюваності в країнах з низьким рівнем життя. Частота поразок мочеполових органів в структурі легочних форм туберкульозу становить 0,8-2,2%. Відсоток прижиттєвої діагностики туберкульоза статевих органів становить 6,5%.
Профілактика
Специфічна профілактика туберкульозу починається вже в перші дні життя з введенням вакцини БЦЖ. Ревакцинацію проводять у 7, 12, 17 років під контролем реакції Манту. Профілактика – ізоляція хворих активним туберкульозом. Неспецифічна профілактика передбачає проведення общеоздоровчих заходів, підвищення резистентності організму, поліпшення умов життя і праці.
- Скринінг
- Для виявлення легеневих форм туберкульозу – флюорографічні дослідження.
- Класифікація
- Клініко-морфологічна класифікація генітального туберкульозу:
- Хронічні форми з продуктивними змінами і не різко вираженими клінічними симптомами.
- Подострая форма з ексудативно-проліферативними змінами і значним ураженням тканин.
- Казеозна форма, пов’язана з важкими, гостро протікаючими процесами.
- Закінчений туберкульозний процес з капсулюванням і звапнінням вогнищ.
Етіологія
Збудник захворювання – мікобактерія туберкульозу, відкрита Робертом Кохом. Мікобактерії характеризуються кислотостійкістю, стійкі в агресивних середовищах і резистентні до висихання.
Під дією лікування збудник може утворювати L-форми, що ускладнює діагностику. Мікобактерії – облігатні анаероби, ростуть у вигляді поверхневої плівки, виробляють сахаролітичні, протеолітичні та ліполітичні ферменти.
На поживних середовищах ростуть повільно.
Патогенез
Із первинного вогнища організму мікобактерії потрапляють в статеві органи. Зниження захисних сил організму сприяють хронічні інфекції, стреси, недостатнє харчування та ін.
Розповсюдження інфекції відбувається гематогенним шляхом. При туберкульозному ураженні черевної порожнини збудник потрапляє на маткові труби лімфогенним або контактним методом.
Багатошаровий плоский епітелій вульви, піхви і піхвової частини шийки матки стійкий до мікобактерій.
У структурі генітального туберкульозу перше місце за частотою займають маткові труби (90-100%), друге – ендометрій (25-30%), яєчники (6-10%) і шийки матки (1-6%).
В вогнищах ураження розвиваються типові для туберкульозу морфологічні зміни: ексудація, проліферація тканевих елементів, казеозні некрози.
Туберкульоз маткових труб часто закінчується їх облітерацією, ексудативно-проліферативні процеси можуть призвести до утворення піосальпінкса, при залученні процесу м’язового шару маткових труб в ньому утворюються туберкуломи (горбки) – нодозне запалення. При туберкульозному ендометриті переважають продуктівні зміни – туберкульозні горбки, казеозні некрози окремих ділянок.
Туберкульоз придатків супроводжується залученням в процес черевної порожнини (з розвитком асциту), петель нирок з утворенням спайок, а в деяких випадках і фістул. Генітальний туберкульоз часто поєднується з ураженням сечовивідних шляхів.
Клінічна картина
Частіше зустрічається в період статевого созрівання у жінок віком 20 – 30 років.
Генітальний туберкульоз в основному протікає з нетиповою клінічною картиною. Зниження репродуктивної функції (безпліддя) – основний симптом захворювання (ендокринні порушення, ураження маткових труб і ендометрія).
Порушення менструальної функції: аменорея (первинна і вторинна), олігоменорея, нерегулярні менструації, альгоменорея, рідше – меноррагії і метрорагії. Порушення менструальної функції пов’язані з ураженням паренхіми яєчника, ендометрія, а також туберкульозною інтоксикацією.
Субфебрильна температура і тягнучі, ниючі болі внизу живота. Причини болей – спаечний процес в малому тазу, ураження нервових закінчень, склероз судин і гіпоксія тканин внутрішніх статевих органів.
- Признаки туберкульозної інтоксикації (слабкість, періодична лихоманка, ночні поти, зниження апетиту, схуднення), пов’язані з розвитком ексудативних або казеозних змін внутрішніх полових органів.
- У пацієнток молодого віку генітальний туберкульоз з залученням черевної порожнини може починатися з ознак «гострого живота», що нерідко призводить до оперативних втручань у зв’язку з підозрою на гострий апендицит, внематочну вагітність, апоплексію яєчника.
- Діагностика
- Анамнез
- Указання на контакт з хворим на туберкульоз, перенесені в минулому пневмонію, плеврит, бронхоаденіт, спостереження в противотуберкульозному диспансері, наявність в організмі екстрагенітальних вогнищ туберкульозу.
- У виникненні запального процесу в придатках матки у молодих пацієнток, що не живуть статевим життям, особливо в поєднанні з аменореєю, тривалим субфебрилітетом.
- Фізикальне дослідження
- При гінекологічному дослідженні виявляють ознаки гострого, підгострого або хронічного запального ураження придатків матки, ознаки спаечного процесу в малому тазі з зміщенням матки.
- Лабораторно-інструментальні дослідження
– Туберкульозна проба (проба Коха). Туберкулін вводять підшкірно в дозі 20 або 50 ТЕ, після чого оцінюють загальну і вогнищеву реакцію.
Загальна реакція полягає в підвищенні температури тіла (понад 37,5 градусів), в тому числі і в області шийки матки (цервікальна електротермометрія), почастішанні пульсу (більше 100 в хвилину), збільшенні числа палочкоядерних нейтрофілів, моноцитів, зміни числа лімфоцитів, прискоренні ШОЕ.
Вогнищева реакція – поява або посилення болю внизу живота, набряклість і хворобливість при пальпації придатків матки. Туберкулінові проби протипоказані при активному туберкульозному процесі, цукровому діабеті, виражених порушеннях функції печінки і нирок.
– Мікробіологічний метод – дозволяє виявити мікобактерію туберкульозу в тканинах. Для дослідження використовують виділення з статевих шляхів, менструальну кров, зіскрібки ендометрія або змиви з порожнини матки, вміст запальних вогнищ і т.д. Посів матеріалу проводять на спеціальні штучні поживні середовища не менше трьох разів.
– Метод ПЦР – дозволяє визначити ділянки ДНК, характерні для мікобактерії туберкульозу.
– Лапароскопія, дозволяє виявити специфічні зміни органів малого таза – спаечний процес, наявність туберкульозних горбків на вісцеральній черевній стінці, що покриває матку, труби, казеозні вогнища в поєднанні з запальними змінами придатків. При лапароскопії можливе взяття матеріалу для бактеріологічного і гістологічного дослідження.
– Гістологічне дослідження тканин, отриманих при біопсії, роздільному діагностичному вишкребанні (краще проводити за 2-3 дні до менструації), виявляють ознаки туберкульозного поразки – періваскулярні інфільтрати, туберкульозні горбки зі знаками фіброзу або казеозного розпаду.
– Цитологічний метод дослідження аспірату з порожнини матки, мазків з шийки матки, виявляє специфічні для туберкульозу гігантські клітини Лангганса.
– ГСГ.
На рентгенограмах виявляють характерні для туберкульозного ураження статевих органів ознаки: зсув тіла матки, внутрішньоматкові синехії, облітерацію порожнини матки, труби з нерівними контурами та закритими фімбріальними відділами, розширення дистальних відділів труб у вигляді цибулини, чітко виражене зміну труб, наявність кістозних розширень або дивертикулів, ригідність труб (відсутність перистальтики), кальцинати.
- Ультразвукове сканування органів малого таза.
- Серологічні, імунологічні методи флотації.
- Чревосеченіе, виконане за показаннями до підозри на об’ємні освіти в області придатків матки.
- Диференціальна діагностика
- Диференціальну діагностику проводять з запальними змінами статевих органів нетуберкульозної етіології.
- Показання до консультації інших фахівців
- При підозрі на туберкульозну етіологію захворювання необхідна консультація фтизіатра.
- ЛІКУВАННЯ
- Ціль лікування: Елімінація збудника.
- Показання до госпіталізації
- Терапію генітального туберкульозу слід проводити в спеціалізованих закладах – протитуберкульозних лікарнях, диспансерах, санаторіях.
- Немедикаментозне лікування
- Включає: засоби, що підвищують захисні сили організму (відпочинок, повноцінне харчування, вітаміни).
Фізіотерапія – фонофорез гідрокортизону, синусоїдальні токи, ампліпульс терапія. Санаторно-курортне лікування – як форма соціальної допомоги хворим, клімат гірських, степових і південних морських курортів.
Медикаментозне лікування
- Хіміотерапія – не менше трьох препаратів. Основні препарати, рекомендовані ВООЗ для включення в стандартні схеми, це рифампіцин (450-600 мг на добу), стрептоміцин (0,5-1 г на добу), ізоніазид (300 мг на добу), піразинамід (1,5-2 г на добу), етамбутол (15-30 мг / кг на добу). Препарати другого ряду (резервні) призначають при стійкості збудника до ліків основного ряду. У цю групу включають аміноглікозиди – канаміцин (1000 мг на добу), амікацин (10-15 мг / кг на добу); фторхінолони – ломефлоксацин (400 мг 2 рази на добу), офлоксацин (200-400 мг 2 рази на добу). Аміносаліцилова кислота (4000 мг 3 рази на добу), циклосерин (250 мг 2-3 рази на добу), етіонаміду (500-750 мг / кг на добу). Програма лікування передбачає тривале (від 6 до 24 міс.) призначення декількох (від 3 до 8) протитуберкульозних препаратів.
- У комплекс лікування доцільно включати антиоксиданти (вітамін Е, натрію тіосульфат), імуномодулятори (ІЛ – 2, метилурацил, левамізол), специфічний препарат туберкулін, вітаміни групи В, аскорбінову кислоту.
В деяких ситуаціях призначають симптоматичне лікування (антипіретики, анальгетики тощо). Проводять корекцію порушень менструальної функції.
Хірургічне лікування
Хірургічне лікування застосовують за показаннями: тубооваріальні запальні утворення, неефективність консервативної терапії при активному туберкульозному процесі, утворення свищів, порушення функції тазових органів. Після операції слід продовжити хіміотерапію.
- інформація для пацієнтки
- При тривалих, уповільнених, які погано піддаються звичайному лікуванню запальних процесах внутрішніх статевих органів, особливо в поєднанні з порушеннями менструального циклу і безпліддям, необхідно звернутися до лікаря для обстеження щодо генітального туберкульозу.
- прогноз
Рецидиви захворювання спостерігаються у 7% хворих. До інвалідності можуть призвести спайкова хвороба і свищеві форми генітального туберкульозу. Репродуктивна функція відновлюється у 5-7% хворих.
Туберкульоз жіночих статевих органів: симптоми, причини, наслідки
Причиною жіночої неплідності може стати підступне захворювання – туберкульоз. Багато хто здивується, а при чому тут ця хвороба. Варто зазначити, що існують різні форми локалізації патології. Детально розглянемо, що являє собою туберкульоз статевих органів.
Етіологія
Туберкульоз – це інфекційне захворювання, що викликається бактерією Mycobacterium tuberculosis. Зазвичай вражає легені та кишечник, але може також вплинути на інші частини тіла. Первинна інфекція в легенях називається легеневим туберкульозом. У деяких випадках туберкульозна інфекція передається через кров в інші частини тіла. Таким чином, вона може призвести до вторинної інфекції в статевих шляхах, області тазу, нирок, хребта та головного мозку. Інфекція здатна вражати будь-який орган в організмі, існувати без будь-яких клінічних проявів і рецидивувати. Захворювання більш поширене серед іммігрантів, персоналу в деяких лікувальних закладах, будинках престарілих, психлікарнях і в’язницях.
Туберкульоз є найбільш небезпечним інфекційним захворюванням у світі. З початку XX століття захворюваність в цілому, зокрема генітального туберкульозу, неухильно знижується в розвинених країнах. Однак туберкульоз залишається серйозною проблемою охорони здоров’я в багатьох країнах, що розвиваються, оскільки саме він винен у жіночому безплідді.
Туберкульоз жіночих статевих органів
Туберкульоз статевих органів не є самостійним захворюванням, а є одним із проявів туберкульозної інфекції організму.
Мікобактерії з первинного вогнища ураження заносяться в систему статевих органів двома шляхами:
- гематогенним;
- лімфогенним.
Коли вони досягають статевих шляхів, це викликає туберкульоз жіночих статевих органів або малого таза. Схильні до інфікування, окрім статевих шляхів (як у чоловіків, так і у жінок), маткові труби, матка та яєчники.
У деяких випадках інфекція також впливає на шийку матки, вагіну і вульву. Туберкульоз є однією з основних причин маткових захворювань та жіночого безпліддя в країнах, що розвиваються.
Генітальний туберкульоз у жінок не є рідкістю, особливо в громадах, де легеневі або інші форми туберкульозу є поширеними.
Патогенез
Захворювання може виникнути:
- при тісному контакті з інфікованою людиною при зниженому імунітеті;
- дитині від інфікованої матері під час вагітності;
- при травмуванні тканин статевих органів;
- при постійних стресових ситуаціях.
Дуже рідко туберкульоз передається статевим шляхом. Короткочасний контакт з інфікованою людиною (відвідування громадських місць) також не є причиною розвитку туберкульозу.
Класифікація
- фаллопієві труби (односторонній, двосторонній) – діагностується у 100% жінок. Заноситься гематогенним шляхом завдяки особливостям кровоносної системи і кровообігу. Практично завжди необхідна лапароскопія, а після, якщо операція не допомогла, видалення труб;
- шийка матки – 0,8-6%;
- вагіна і вульва – рідко;
- яєчники – 6-12% жінок вражає епітеліальні тканини і прилеглу очеревину (періоофорит);
- туберкульоз матки – 26-33%;
- вагіна і вульва – в рідкісних випадках.
Захворювання часто протікає в сукупності з туберкульозом легень, кишечника, очеревини і сечових органів. Досить часто спостерігається поєднання з проявами генітального інфантилізму та іншими видами гінекологічних відхилень (кіста, міома, ендометрит, ендометріоз тощо).
Перебіг хвороби
- Гостра: вказує на вторинне інфікування статевих органів (виникнення змішаної інфекції);
- Хронічна (латентний період): мінливість симптомів. Клінічному прояву сприяють зміни в ендокринній і нервовій системах, емоційні та фізичні перенапруги, травми тканин статевих органів.
Форми розвитку
За симптоматикою і анатомічними змінами прийнято виділяти три клінічні форми генітального туберкульозу.
- Прояви інфекції діагностуються не більше ніж у 12%. Фізіологічні зміни в придатках матки незначні, маткові труби прохідні. Больові відчуття внизу живота періодичні і неінтенсивні. У 45-50% жінок спостерігаються порушення менструальної функції.
- Виникає туберкульозний мезосальпінгіт і перисальпінгіт. У 60% жінок спостерігається зниження репродуктивної функції, виражений больовий синдром і інтоксикація. При пальпації відчуваються збільшені придатки, фаллопієві труби і яєчники представляють собою єдине тубооваріальне освіту.
- В уражених трубах відбувається склероз тканин, їх деформація і порушення основних функцій. Утворюються зрощення (синехії), що деформують маткову порожнину. На УЗД видно казеозні осередки (туберкулеми), що локалізуються в придатках матки. Клінічна картина залежить від відсутності або наявності вираженого туберкульозного запалення. Необхідно оперативне хірургічне видалення вогнищ через досягнення великих розмірів, що впливають на функціонування сусідніх органів.
Ускладнення інфекції
Після початкового ураження труб, туберкульозна інфекція поширюється на матку і яєчники. Рідше інфекція поширюється від очеревини до яєчника. Шийка матки бере участь у поширенні інфекції від ендометрія.
Основні ускладнення:
- Безпліддя (деформація маткових труб, порожнини матки, освіта зрощень, піовара);
- Розлад менструальної функції (менорагії, олігоменорея, аменорея, альгоменорея, передменструальний синдром);
- Загальне погіршення самопочуття;
- Зміна положення органів малого таза внаслідок розвитку рубців і спайок між ними.
Клінічний перебіг
Туберкульоз статевої системи, як правило, протікає без видимих патогномонічних симптомів, оскільки бактерії можуть залишатися прихованими в організмі від 10 до 20 років. Проте існує кілька ознак, які повинні насторожити жінку:
- нерегулярний менструальний цикл;
- ниючий біль у тазовій області;
- вагінальні виділення, рясні або, навпаки, мінімальні;
- аднексит;
- кровотеча після статевого акту;
- підвищення температури;
- зниження або, навпаки, збільшення ваги;
- короткочасний або тривалий біль внизу живота;
- нічне потовиділення;
- дисфункція кишечника;
- безпліддя.
Іноді відсутність патогномонічних симптомів ускладнює діагностику туберкульозу статевих органів. У більшості хворих процес протікає на тлі мізерної симптоматики. Нерідко єдиною скаргою є безпліддя або порушення менструальної функції.
Дуже рідко симптоми набувають характеру інтенсивних, що може призвести до діагностичних помилок (апендицит, позаматкова вагітність тощо).
Діагностика
Дослідження, рекомендовані для підтвердження діагнозу:
- детально зібраний анамнез;
- загальний аналіз крові та сечі;
- туберкулінові проби. Найбільш інформативна – проба Коха;
- УЗД органів малого таза;
- гістеросальпінгографія (метод діагностики прохідності труб);
- рентгенівський знімок грудної клітини;
- менструальна кров на посів;
- посів виділень зі статевих шляхів для виключення хламідіозу, уреаплазмозу і мікоплазмозу. Аналіз повторюють три рази з проміжком у 14 днів;
- посіви з виділень статевих шляхів на мокобактерії туберкульозу (не менше 3);
- лапароскопія для виявлення уражень придатків матки;
- діагностичне вишкрібання матки з гістологічними і мікробіологічними дослідженнями матеріалу за 23 дні до початку менструації;
- бімануальне дослідження.
Гінекологічне дослідження є малоінформативним для захворювань туберкульозної етіології. Діагностика досить важка і тривала, в середньому займає близько двох місяців. Дуже важливо потрапити на прийом до хорошого фахівця, який зможе зрозуміти причину всіх симптомів і встановити правильний діагноз.
Лікування
Лікування комплексне, тривале і поетапне.
Перший етап терапії
Загальна тривалість гострої стадії лікування 12-24 місяців. Використовують:
- хіміотерапію;
- вітамінізацію організму (необхідні вітаміни групи B, C, P);
- повноцінне харчування;
- режим посиленої гігієни;
- курс антибіотиків, який триває приблизно від шести до восьми місяців. Зазвичай використовують комбінації не менше двох препаратів: стрептоміцину сульфат, фтивазид, ізоніазид, канаміцину сульфат тощо;
- імунотерапію;
- хірургічні втручання за показаннями (рідко).
Якщо після основного курсу повністю купірується запальний процес і загальний стан покращується, переходять до другого етапу.
Другий етап терапії
Для закріплення ефекту необхідно використовувати природні лікувальні фактори, тобто клімат гірських, степових і південних морських курортів.
Рекомендація
Народний спосіб лікування в цьому випадку протипоказаний! Тільки комплексний медичний підхід дозволить зцілитися, але не гарантує від рецидивів захворювання.
Лікування допоможе позбутися від хворобливих відчуттів, але в деяких випадках необхідна операція.
Наприклад, при пошкодженні фаллопієвих труб, при казеозному ураженні придатків матки, яєчників, у разі поєднання патології з гінекологічними захворюваннями рекомендовано оперативне лікування.
Секс повинен завжди проходити з використанням презервативів, щоб не інфікувати партнера.
Не варто кидати лікування на півдорозі, дуже важливо завершити весь курс. Багато пацієнток при поліпшенні самопочуття це роблять, не розуміючи, що захворювання дуже складне.


