Ознаки туберкульозу у грудничка: причини захворювання у дітей
Туберкульоз – це інфекційне захворювання, яке може мати як придбаний, так і вроджений характер. Від нього не застрахований ніхто, в тому числі й діти першого року життя. У новонароджених патологія протікає особливо важко і вимагає негайного лікування, але ознаки туберкульозу у дітей до року часто неспецифічні і проявляються поступово, що ускладнює діагностику.
Способи інфікування новонароджених
У новонароджених дітей ще не повністю сформований імунітет, тому вони дуже сприйнятливі до вірусів та інфекцій.
Шляхи передачі інфекції
Набутий туберкульоз може передаватися наступним чином:
- повітряно-крапельним;
- аліментарним;
- контактним.
 Контактний шлях передачі
Контактний шлях передачі
Також може реалізовуватися трансплацентарний шлях передачі, в цьому випадку розвивається вроджений туберкульоз.
Передача мікобактерій можлива при ураженні плаценти, коли мати хворіє на туберкульоз в активній фазі або інфікована під час вагітності.
Якщо є туберкульозне ураження сечостатевих органів, можливе зараження під час пологів при аспірації інфікованої амніотичної рідини.
Повітряно-крапельний шлях зустрічається в більшості випадків. Для цього дитина повинна контактувати з хворим на відкриту форму туберкульозу. Мікобактерії виділяються зі слизом під час розмови, кашлю, чхання. При попаданні бактеріальних частинок на слизову оболонку носа дитина може захворіти.
Аліментарний шлях передачі у немовлят зустрічається вкрай рідко. Таке зараження можливе при вживанні інфікованих продуктів. Контактний шлях передачі у немовлят також зустрічається рідко.
Фактори ризику
Основна причина, чому розвивається туберкульоз у немовлят, – потрапляння мікобактерії в організм дитини. Це можливо декількома способами, найчастіше трансплацентарним і повітряно-крапельним. Зараження сприяють такі чинники:
- Контакт дитини з хворим на відкриту форму туберкульозу, особливо у випадках, коли бактеріовидільником є член сім’ї, з яким немовля часто контактує.
- Інфікування матері. У цьому випадку виникає високий ризик інфікування плаценти і розвитку у дитини вродженого туберкульозу. Особливо часто до передачі захворювання призводить дисемінована або міліарна форма хвороби. Досить значним ризиком є також туберкульозне ураження родових шляхів у матері.
- Відсутність вакцинації. У нормі щеплення роблять усім дітям на 3-5 добу життя. Винятком є наявність протипоказань у новонародженого. До протипоказань відносять внутрішньоутробне інфікування, септичні стани, низька вага. Після одужання або набору ваги діти підлягають вакцинації. У невакцинованих дітей частіше розвиваються генералізовані варіанти туберкульозу.
 вакцинація
вакцинація - Стану, які супроводжуються пригніченням імунної системи. Зниження імунітету призводить до того, що організм не в змозі боротися з інфекцією. Таке стан виникає при наявності імунодефіциту, наприклад, при ВІЛ-інфекції або вродженій патології клітинного або гуморального імунітету.
Ці чинники сприяють інфікуванню, однак не у всіх випадках призводять до розвитку хвороби.
Види патології
Всі види туберкульозу у немовлят поділяються на вроджені та набуті. Природжений туберкульоз розвивається при внутрішньоутробному інфікуванні або передачі інфекції через родові шляхи. Природжений вид характеризується хронічним перебігом.
Набутий вид у немовлят характеризується розвитком переважно первинних форм туберкульозу. До первинних форм відносяться:
- Туберкульозна інтоксикація.
- Туберкульоз внутрішньогрудних лімфатичних вузлів.
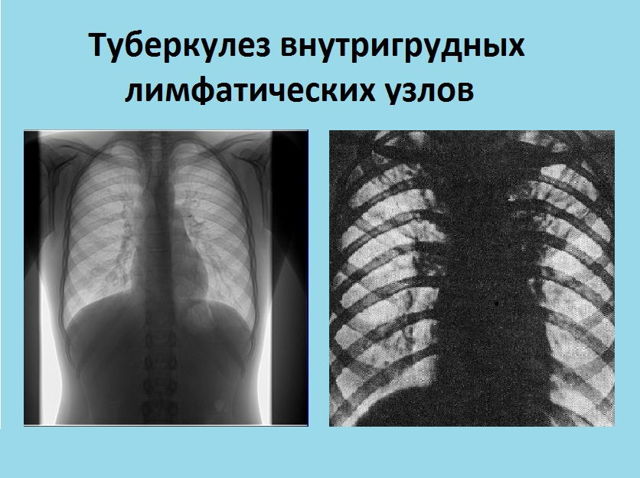 Туберкульоз внутрішньогрудних лімфовузлів
Туберкульоз внутрішньогрудних лімфовузлів - Первинний туберкульозний комплекс.
Рідше розвиваються інші форми захворювання. Їх виникнення часто пов’язане з пригніченням імунітету та генералізацією інфекції. До таких форм належать:
- Туберкульозний менінгіт.
- Туберкульоз легень.
- Міліарний туберкульоз.
Симптоматика
Клінічні ознаки залежать від виду патології. Нерідко розвивається вроджений туберкульоз у дітей до року, симптоми якого відрізняються від придбаних форм. Однак ранні ознаки досить неспецифічні і є загальними для обох видів хвороби.
Перші ознаки
Перші ознаки хвороби у немовлят схожі на прояви інших захворювань, і поставити діагноз тільки за клінічною картиною неможливо. До ранніх ознак хвороби відносяться:
- Підвищення температури тіла. У немовлят температура може підвищуватися до субфебрильних або фебрильних цифр. Лихоманка зберігається тривалий час, переважно у вечірній час.
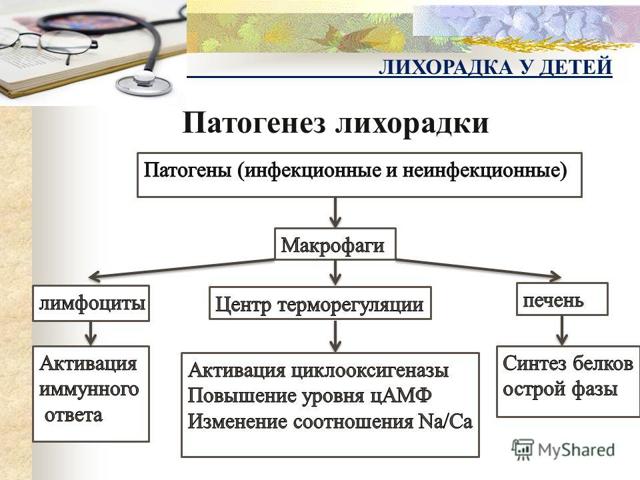 Лихоманка у дітей
Лихоманка у дітей - Млявість. Дитина в початковому періоді захворювання стає млявим, загальмованим, може неадекватно реагувати на зовнішні подразники.
- Відмова від їжі. Немовля може відмовлятися від їжі, тривалість одного годування менше 5-10 хвилин.
- Повільний набір маси тіла. Навіть при збереженому апетиті дитина повільно набирає вагу.
Ці симптоми повинні насторожити батьків; їх наявність є показанням до подальшого обстеження немовляти. Однак запідозрити конкретне захворювання за цими неспецифічними ознаками дуже важко.
Гостре протікання
Гостре протікання спостерігається при придбаному туберкульозі. Симптоми виникають різко, що призводить до порушення самопочуття і поведінки дитини. Клінічні ознаки при гострому перебігу залежати від форми захворювання.
Для первинних форм (туберкульозна інтоксикація, ураження внутрішньогрудних лімфовузлів) характерні такі симптоми:
- Підвищення температури тіла. У немовлят може спостерігатися як лихоманка, так і незначне підвищення температури до субфебрильних цифр. Зазвичай температура підвищується до вечора і зберігається протягом тривалого часу.
- Інтоксикаційний синдром. Дитина стає млявим, загальмованим або, навпаки, легко збудливим.
 Синдром інтоксикації
Синдром інтоксикації - Збільшення лімфатичних вузлів.
Нерідко розвивається ураження центральної нервової системи у вигляді менінгіту. Для туберкульозного менінгіту характерні такі симптоми:
- Лихоманка. Температура зазвичай вище 38 ° C.
- Голосний плач. Дитина неспокійна, кричить, плаче, її важко заспокоїти.
- Блювота. Спостерігається одноразова блювота, яка не пов’язана з годуванням.
- Позитивні менінгеальні симптоми.
Хронічна форма
Хронічний перебіг захворювання у пацієнтів до 1 року більш характерно для вродженої форми. Симптоми виникають поступово, характерні клінічні ознаки розвиваються не відразу, а лише через 2-3 тижні після народження. Для хронічного перебігу хвороби характерні такі прояви:
- Лихоманка. Підвищення температури відбувається поступово, цифри коливаються від 37 до 39 ° C. Лихоманка впливає і на загальне самопочуття немовляти. Він стає млявим, слабким, сонливим, легко збудливим.
- Збільшення лімфатичних вузлів. Збільшуються відразу кілька груп лімфовузлів. Найчастіше вражаються пахвові, надключичні, підключичні і торакальні. Лімфовузли на дотик м’які, безболісні.
- Збільшення розмірів печінки і селезінки. Гепатоспленомегалія визначається за допомогою об’єктивного обстеження (пальпації і перкусії). Ураження печінки може супроводжуватися жовтяницею.
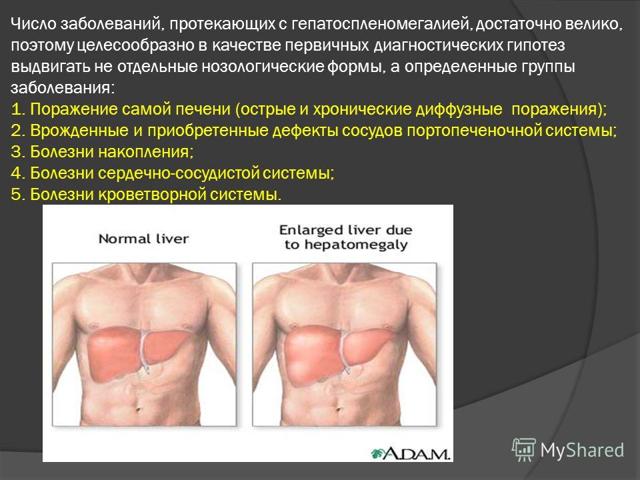 Гепатоспленомегалія
Гепатоспленомегалія - Ознаки дихальної недостатності. Виникають внаслідок ураження легеневої тканини. Симптоми свідчать про недостатнє надходження кисню. Збільшується частота дихання, губи дитини можуть синіти під час крику або смоктання молока.
- Відставання в фізичному розвитку. Інтоксикація і гіпоксія призводять до порушення розвитку дитини. Дитина повільно набирає масу, зростає, виглядає слабким.
При виявленні цих ознак потрібно звернутися до педіатра для подальшого обстеження дитини.
Діагностика
Виявлення перерахованих симптомів є показанням до звернення за медичною допомогою. Чим раніше проведена діагностика і призначено лікування, тим вище ймовірність успішного результату.
Лікар проводить фізикальне обстеження:
- при аускультації легенів можуть визначатися сухі та вологі хрипи;
- пальпація та перкусія печінки, селезінки дозволяють виявити збільшення їх розміру (при хронічному перебігу);
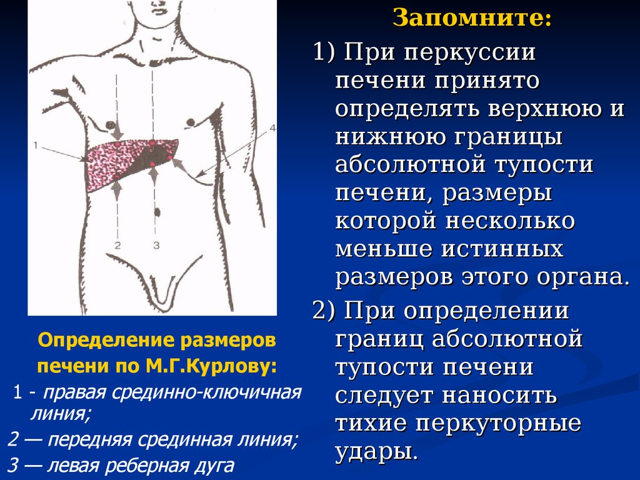 перкусія печінки
перкусія печінки - при пальпації лімфовузлів визначається збільшення їх розміру;
- при виникненні менінгіту визначаються позитивні менінгеальні симптоми.
Після фізікального обстеження призначаються додаткові дослідження лабораторного та інструментального характеру. До них належать такі методи:

Ці таблетки спалюють 14 кг жиру за місяць! Продаються в кожній аптеці.
- Рентгенографія органів грудної клітини.
- Проба Манту.
- Діаскінтест.
- Ультразвукове дослідження печінки.
Також використовуються методи, які спрямовані на виділення мікобактерії. До них відносяться бактеріоскопічні і бактеріологічні аналізи. Матеріалом для дослідження служать кров, спинномозкова рідина, сеча.
Однак в ранньому періоді не завжди виходить виділити збудника, тому негативні результати аналізів не говорять про відсутність хвороби.
Лікування та реабілітація після хвороби
Лікування хвороби у немовляти включає в себе застосування медикаментів етіотропного дії, імунотерапії, кислородотерапії, підтримуючих препаратів. Основний компонент схеми лікування хвороби – застосування протитуберкульозних засобів. Використовуються препарати 1-го ряду:
- Ізоніазид.
- Рифампіцин.
- Піразинамід.
- Етамбутол.
Дозування підбирається індивідуально і розраховується за масою тіла дитини. Активна фаза лікування триває в середньому 2 місяці. Використовуються відразу кілька препаратів (в залежності від виявлення резистентності). Надалі кількість препаратів і їх дозування зменшується, така терапія триває ще 6-8 місяців.
Протитуберкульозні препарати володіють токсичністю і нерідко призводять до розвитку побічних ефектів. Тому при їх застосуванні необхідно використовувати гепатопротектори, вітаміни і антиоксиданти.

Гепатопротектори
Харчування немовлят має відповідати віку. До 5 місяців дитини досить годувати тільки грудним молоком. При необхідності підбирається молочна суміш.
Після перенесеного туберкульозу дитина спостерігається в протитуберкульозному диспансері. Також потрібна консультація вузьких фахівців: невропатолога, отоларинголога, пульмонолога.
Результат захворювання залежить від своєчасності постановки діагнозу і початку терапії, стану імунної системи, ступеня вираженості інфекційного процесу. При ранньому початку лікування прогноз в більшості випадків сприятливий. Тому так важливо звертати увагу на перші симптоми хвороби. Особливу увагу потрібно приділяти профілактиці у новонароджених – вакцинації.
Завантаження … Експерт проекту (терапевт, ревматолог)
Утворення:
- Донецький національний медичний університет ім. М. Горького
- Запорізький державний медичний університет (ЗДМУ)
- Проходжу інтернатуру за фахом акушерство і гінекологія
Увага! Вся інформація на сайті розміщена з метою ознайомлення. Не займайтеся самолікуванням. При перших ознаках захворювання – звертайтеся до лікаря за консультацією. Залишилися питання після прочитання статті? Або ви помітили помилку у статті, напишіть експерту проекту.
Природжений туберкульоз
Природжений туберкульоз – інфекційне захворювання, що викликається мікобактеріями туберкульозу при їх попаданні від інфікованої матері до плоду під час вагітності. Виявляється дихальною недостатністю у новонародженого, млявістю і поганим апетитом, лихоманкою, гепатоспленомегалією, в третині випадків приєднується менінгіт. З метою постановки діагнозу проводяться туберкулінові проби, лабораторне дослідження крові, збудник також виявляється в сечі та інших біологічних рідинах. Основна терапія вродженого туберкульозу – протитуберкульозні препарати, одночасно проводиться лікування органної недостатності та імунотерапія.
P37.0 Природжений туберкульоз
Природжений туберкульоз – вкрай рідко зустрічається патологія в сучасній педіатрії. Достовірно зафіксовано кілька сотень випадків внутрішньоутробного інфікування плода.
Збудник інфекції – мікобактерія туберкульозу, вперше виділена і описана Робертом Кохом, їм же було отримано туберкулін, який до теперішнього часу використовується в діагностиці захворювання.
Мікобактерії мають високу стійкість до будь-яких зовнішніх впливів, включаючи фізичні, хімічні, температурні методи дезінфекції.
Природжений туберкульоз частіше зустрічається в країнах, що розвиваються, в соціально-неблагополучних сім’ях.
Актуальність вродженого туберкульозу обумовлена зростанням загальної захворюваності на туберкульоз серед населення країни.
Крім того, відсутність симптоматики з народження і неспецифічні клінічні ознаки ускладнюють своєчасну діагностику. Це, в свою чергу, підвищує ризик смертельного результату від вродженого туберкульозу.

Природжений туберкульоз – мікобактерія туберкульозу. Інфікування плода відбувається внутрішньоутробно. Як правило, сама жінка захворює під час вагітності, більш рідкісні випадки вродженого туберкульозу, коли мати перенесла інфекцію незадовго до вагітності.
Вхідними воротами для мікобактерій є тільки плацента. Туберкульозна паличка проникає через судини плаценти і так виявляється в кровотоці плоду. З кров’ю бактерії потрапляють в печінку, де і формується первинний осередок інфекції, часто з ураженням регіонарних лімфатичних вузлів.
Звідти збудник поширюється по всіх тканинах.
Природжений туберкульоз також може розвинутися при аспірації навколоплідних вод, в яких присутні мікобактерії, якщо інфільтрати на плаценті розкриваються безпосередньо в амніотичну рідину.
Для аспіраційного шляху інфікування характерно формування первинного вогнища в легенях, кишечнику, середньому вусі.
Ризик зараження вродженим туберкульозом підвищується, якщо у матері є супутні патології, особливо знижують імунітет, наприклад, ВІЛ-інфекція, а також при наявності несприятливих соціальних факторів (погані житлові та санітарні умови, асоціальний спосіб життя тощо).
Якщо інфікування плода мікобактеріями відбувається в першому триместрі вагітності, як правило, трапляється викидень або мертвонародження. В інших випадках дитина зазвичай народжується недоношеною або з малою вагою.
У перші дні специфічні клінічні прояви вродженого туберкульозу відсутні. Симптоматика починає проявлятися тільки через 3-4 тижні після народження. Відзначається наростаюча дихальна недостатність, при важких формах розвивається респіраторний дистрес-синдром.
Характерна млявість або неспокій, поганий апетит, підвищення температури до фебрильної.
Природжений туберкульоз супроводжується гепатоспленомегалією, має місце жовтяниця. Лімфаденопатія виявляється приблизно у 40% дітей з вродженим туберкульозом.
У 30% випадків приєднується менінгіт, при цьому виникає закидання голови назад, ригідність потиличних м’язів. Можлива підвищена збудливість або пригнічення ЦНС.
У кожного п’ятого хворого вродженим туберкульозом спостерігаються виділення із зовнішніх слухових проходів. Рідко зустрічається геморагічний синдром і папульозні висипання на шкірі.
Діагностика захворювання утруднена відстроченим проявом ознак інфекції і багато в чому неспецифічної симптоматикою. Педіатр може запідозрити вроджений туберкульоз, виходячи з анамнезу матері.
Якщо діагноз був поставлений жінці під час вагітності, дитина після пологів повинен перебувати окремо від матері до повного виключення внутрішньоутробного зараження.
При появі перших симптомів вродженого туберкульозу фізикальний огляд дозволяє виявити прискорене дихання, збільшення розмірів печінки і селезінки, може відзначатися жовтяниця, підвищення температури. Пальпуються збільшені лімфовузли: підключичні, пахвові та ін.
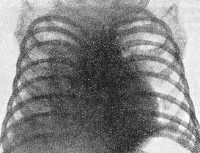
В аналізі крові – ознаки запалення і гіпербілірубінемія, часто діагностується анемія. На рентгенограмі органів грудної клітки спостерігаються дисеміновані вогнища затемнення, що говорить про скупчення мікобактерій в легких.
Туберкулінові проби (проба Манту, Пірке, діаскін-тест) позитивні, проте в біологічних рідинах (кров, сеча, мокрота) збудник може не виявлятися ще протягом декількох тижнів.
Чутливість і специфічність ІФА-тестів in vitro (квантіферон-тест, Т-Спот) у дітей молодшого віку можуть бути врятовані.
Проводиться УЗД внутрішніх органів – так можна виявити гепатоспленомегалію і вогнище туберкульозного запалення в печінці. Нейросонографія обов’язково включається в комплекс діагностичних заходів. При підозрі на менінгіт проводиться спинномозкова пункція і аналіз ліквору на утримання мікобактерій.
Терапія захворювання починається з моменту постановки точного діагнозу, але тут є винятки.
При важких формах вродженого туберкульозу туберкулінові проби можуть давати негативні результати, проте якщо діагноз підтверджено у матері, можливо початок лікування дитини без лабораторного підтвердження, необхідна тільки згода батьків.
У всіх випадках вродженого туберкульозу показана госпіталізація, консультація фтизіатра. Форми захворювання з вираженою органною недостатністю і неврологічними порушеннями потребують лікування в умовах відділення дитячої реанімації.
Проводиться етіотропна терапія, призначаються протитуберкульозні препарати: ізоніазид, рифампіцин, піразіномід, етамбутол, канаміцин. Хіміотерапія при вродженому туберкульозі складається з декількох етапів. Спочатку призначаються 3-4 препарати одночасно терміном на кілька місяців з наступними контрольними аналізами.
Дозування розраховуються строго за вагою дитини. Далі залишають 1-2 препарати ще на 4-5 місяців. Загальна тривалість специфічної терапії вродженого туберкульозу може становити до 8-9 місяців.
Після закінчення фази інтенсивної терапії дитина переводиться в протитуберкульозний диспансер, де і спостерігається до закінчення всього курсу лікування.
Одночасно зі специфічною терапією призначаються десенсибілізуючі і антигістамінні препарати, імунотерапія і вітаміни групи B. При вираженій дихальній недостатності показана киснева терапія.
Якщо приєднується вторинна бактеріальна інфекція, зокрема менінгіт, проводиться антибіотикотерапія.
Залежно від локалізації вогнищ інфекції до лікування вродженого туберкульозу підключаються вузькі фахівці: невролог, оториноларинголог, гастроентеролог.
Прогноз в цілому сприятливий, крім ускладнених форм вродженого туберкульозу. При відповідній терапії інфільтрати в легенях розсмоктуються, одужання настає в середньому через 9-12 місяців.
У чверті випадків захворювання закінчується формуванням вузлів і кальцифікатів в лімфатичних вузлах, частіше внутрішньогрудних. Профілактика вродженого туберкульозу включає ранню діагностику інфекції у вагітних, особливо якщо це жінки із соціально-неблагополучних сімей.
Коли діагноз майбутньої матері підтверджено, стає можливим призначення терапії до пологів.
Наявність захворювання у вагітної ще не означає, що плід інфікований. Для цього обов’язковим є туберкульозне ураження плаценти, оскільки передача мікобактерій відбувається трансплацентарним шляхом.
Тому своєчасно проведена терапія дозволяє знизити ризик вродженого туберкульозу. Ранню діагностику полегшує щорічна флюорографія.
Важливу роль відіграє планування вагітності, якщо активна форма туберкульозу у жінки підтверджена раніше.
Симптоми і ознаки туберкульозу у дітей на ранніх стадіях

Туберкульоз – це бактеріальна інфекція, яка може розвиватися в різних органах і системах людини. Причини та шляхи зараження туберкульозними мікобактеріями розрізняються, але найбільш небезпечним інфікування є для дітей, людей похилого віку і ослабленим імунітетом.
При виявленні перших ознак туберкульозу у дітей призначається диференційована діагностика, до якої включаються туберкулінова проба, рентгенографія та інші дослідження.
Як перевірити дитину на туберкульоз
Факторами ризику для інфікування туберкульозом у дітей є постійний контакт з хворими з активною формою патології, імуносупресивна терапія, імунодефіцитні стани, порушення гігієни та ін.
У новонароджених може розвиватися вроджена форма інфекції, яка обумовлена внутрішньоутробним зараженням або передачею мікобактерій від хворої матері в процесі пологів.
Визначити наявність інфекції одразу складно, тому що на ранніх етапах туберкульоз може протікати практично безсимптомно або давати неспецифічну клінічну картину. Інкубаційний період може тривати від двох тижнів до трьох місяців. При невеликій тривалості безсимптомного періоду прогноз одужання малюків суттєво погіршується.
Симптоми
Дитячий туберкульоз супроводжується такими симптомами, як:
- субфебрильна температура (+ 37 … + 38 °C), яка зберігається протягом декількох тижнів;
- сильна пітливість під час нічного сну;
- тахікардія;
- нездужання, втома, слабкість, задишка, рідше – головний біль;
- порушення сну, дратівливість;
- погіршення апетиту, порушення травного процесу;
- блідість, сухість шкіри;
- набухання і ущільнення лімфатичних вузлів поблизу місця локалізації мікобактерій (найбільш часто відразу після внутрішньогрудних лімфовузлів збільшуються шийні і надключичні);
- різке зниження ваги, уповільнення росту і розвитку дитини;
- анемія, знижений рівень лейкоцитів в аналізі периферичної крові.
При розвитку туберкульозу у дітей симптоми залежать від форми хвороби і локалізації збудників в організмі.
При локальному ураженні проявляються ознаки запалення певного органу. Залежно від місця скупчення мікобактерій у пацієнта проявляються такі ознаки хвороби:
- При туберкульозі легенів у дітей спостерігається наполегливий кашель, який поступово переходить з сухого у вологий і посилюється в нічний час або вранці. Відокремлювана мокрота може мати білий, жовтий, зелений, а також іржавий відтінок. Останній варіант свідчить про наявність крові, яка піддається окисленню всередині організму. При відсутності лікування в мокроті з’являються домішки червоної крові. Крім загальних симптомів інтоксикації, у дитини відзначаються гучне дихання зі свистом, болі за грудиною і задишка.
- При туберкульозі внутрішньогрудних вузлів у дітей спостерігається сильна задишка, роздування носових крил внаслідок нестачі повітря, стійкий бітональний кашель. Поява цих симптомів обумовлена здавленням бронхів укрупненими лімфовузлами. У дорослих симптоми даної патології виражені менше, оскільки стиснення бронхів відбувається лише на пізніх стадіях захворювання. Поразка лімфовузлів є однією з найбільш частих форм хвороби у дітей. Туберкульоз периферичних вузлів зустрічається рідше і спостерігається переважно у дітей старше 5 років і підлітків.
- При ураженні нервової системи до ознак інтоксикації приєднуються порушення слуху, зору і сну. Швидко наростають менінгеальні симптоми – нудота, блювота, посилення головного болю, запаморочення, гіпертонус потиличних м’язів, судоми. У немовлят вибухає джерельце. При піднятті дитини він підтягує зігнуті ноги до живота. Ураження спинного мозку і черепних нервів може спровокувати параліч і парез кінцівок. Туберкульоз нервової системи виникає переважно у дітей до 3 років або з імунними порушеннями (ВІЛ, цукровий діабет та ін.).
- При туберкульозі кісток і суглобів загальний стан дитини погіршується тільки на тлі множинного ураження, а також при наявності додаткового вогнища в легенях або грудних лімфовузлах. Раннє прояв симптомів інтоксикації характерно для пацієнтів грудного або молодшого дошкільного віку. У більшості випадків туберкульозний артрит вражає відразу кілька суглобів, провокуючи болі і обмежуючи рухливість пацієнта. При інфекції кісток і хребта виникають болі в кістках і спині, з’являються деформації, збільшується ризик патологічних переломів.
- Поразка сечовивідних шляхів провокує болі в попереку, появу крові в сечі, зниження кількості сечі (олігурія, дизурія), рідше – болі при сечовипусканні. Інфекція статевої системи проявляється інтоксикацією, болями внизу живота і набуханням пахових лімфовузлів. Поразка кишечника провокує появу крові в калі, болі в животі, нудоту, порушення стільця і травлення.
- Туберкульоз шкіри супроводжується появою невеликих щільних вузликів під її поверхнею. При збільшенні вони розриваються, виділяючи біле сирнистий вміст. Можливе утворення червоних сухих ділянок, пустул, ерозій і фурункулів.
- Ураження інших органів і систем (наприклад, середнього вуха, очей та ін.) спостерігається рідше. У цих випадках хвороба супроводжується порушеннями функцій відповідного органу і ознаками інтоксикації. При міліарному туберкульозі вогнища інфекції виникають відразу в декількох органах.
При вродженій інфекції у грудничка спостерігається сильно утруднене дихання, гепато- і спленомегалія (збільшення обсягів печінки і селезінки), лихоманка, низька активність рухів і поганий апетит.
Часто ці ознаки поєднуються з неврологічною симптоматикою, яка свідчить про поразку спинного і головного мозку.
Імунна відповідь на проникнення мікобактерій може виражатися в параспецифічних реакціях.
До них відносяться: запалення очей (кератокон’юнктивіт), неспецифічне ураження серця і суглобових сумок (міокардит, перикардит, синовіт), нефротичний синдром і гломерулонефрит, поява плям на шкірі (васкуліт, еритема).
Ці патології викликають почервоніння слизових, задишку, слабкість, диспепсію, набряки, зниження рухливості і болі в місці реакції.
зовнішні ознаки
Щоб не пропустити перші ознаки туберкульозу у дитини, батькам слід звернути увагу на зовнішні зміни:
- гарячковий блиск очей, рум’янець на щоках;
- почервоніння кон’юнктиви (проявляється при параспецифічних реакціях);
- червоні висипання, підшкірні вузлики та інші зміни епідермісу;
- блідість обличчя, ціаноз;
- тривожність, плаксивість, примхливість дитини;
- відсутність інтересу до ігор, малорухливість;
- стрімке схуднення;
- набухання судин під шкірою на грудях і у верхній частині спини;
- збільшення лімфовузлів, селезінки, печінки.
Точно розпізнати туберкульоз тільки за зовнішніми ознаками захворювання неможливо. На ранніх стадіях прояви можуть нагадувати клініку застуди або ГРВІ. Батькам слід насторожитися, якщо стан дитини погіршується або нездужання і кашель зберігаються довше 2-3 тижнів.
Туберкульоз – не вирок! Наша постійна читачка порекомендувала дієвий метод! Нове відкриття! Вчені виявили краще засіб, яке моментально позбавить вас від туберкульозу. 5 років досліджень !!! Самостійне лікування в домашніх умовах! Ретельно ознайомившись з ним, ми вирішили запропонувати його і вашій увазі. Читати далі >>
Ознаки позалегеневої інфекції часто є неспецифічними і вимагають диференціальної діагностики.
клінічна діагностика
Для діагностики туберкульозу в педіатрії застосовуються такі методи:
- загальний аналіз сечі, крові і калу;
- проба Манту (до 7 років, з 8 до 14 років – Діаскінтест);
- люмбальна пункція (при підозрі на туберкульозний менінгіт);
- аналізи мокроти (з 5-6 років) і шлункового вмісту (до 6 років);
- імунологічні проби крові, ПЛР на туберкульоз;
- флюорографія, рентгенографія легенів, черевної порожнини, кінцівок;
- КТ і МРТ мозку, легенів та інших органів;
- ЕЕГ і РЕГ головного мозку;
- УЗД черевної порожнини, нирок, серця;
- промивний дослідження секрету бронхів (дітям з 15 років);
- бронхоскопія, артроскопія.
Причину поразки лімфовузлів найбільш точно виявляє біопсія з подальшим бактеріологічним та морфологічним дослідженням зразка.
Туберкульоз у підлітків діагностують без Манту і Діаскінтест. Після 14 років інвазивні дослідження замінюються флюорографією. Вона допомагає виявити осередки інфекції, ущільнення і кальцинати, які капсулюють мікобактерії.
Лабораторні, апаратні і інструментальні дослідження дозволяють відрізнити мікобактеріальну інфекцію від пневмонії, злоякісних пухлин, аутоімунних процесів, гнійного менінгіту, абсцесу легкого і інших захворювань.
Підозра на туберкульоз у дитини найбільш часто виникає при віражі туберкулінової проби – збільшенні папули після Манту або Діаскінтест на 6 мм і більше. Пацієнти з такими показаннями направляються для додаткового обстеження до фтизіатра і пульмонолога. Лікуючим лікарем при туберкульозі є фтизіатр.
Як лікувати
Для лікування туберкульозу у дітей та підлітків застосовуються такі препарати:
- протитуберкульозна хіміотерапія (Піразинамід, Фтивазид, Ізоніазид, рифампіцин, Стрептоміцин та ін.);
- імуностимулятори та вітамінні комплекси (Головата, Тубосан, Метилурацил, вітаміни групи В, алое);
- гепатопротектори (Карсил, Гептралу) і дезінтоксикаційні препарати (Реосорбілакт, глюкокортикоїди при вираженій інтоксикації).
При віражі туберкулінової проби для діагностики та лікування можливих інфекцій застосовується профілактична антибактеріальна терапія. Пацієнта лікують одразу декількома протитуберкульозними препаратами: ефективними є 2-, 3-, 4- і 5-компонентні схеми. Залежно від локалізації і стадії хвороби терапія може тривати від 4-6 місяців до 1 року.
Важливою умовою одужання є якісне харчування, дотримання гігієни, прогулянки на свіжому повітрі. Строгий постільний режим призначається тільки при важкому стані дитини (кровохаркання, туберкульозний менінгіт та ін.).
Протягом 2-3 років пацієнт знаходиться на обліку у фтизіатра та періодично проходить профілактичну терапію протитуберкульозними препаратами.
Лікувати туберкульоз хірургічно рекомендується тільки при важкому перебігу або розпаді тканин. Найбільш поширеними операціями є: видалення лімфовузла, висічення свищів і порожнин, розтин каверн і резекція легені. У складних випадках може проводитися коллапсотерапія (штучне здавлювання легкого для припинення бактеріовиділення і загоєння каверн).
Ускладнення і прогнози
Туберкульоз у дітей може спровокувати такі ускладнення:
- пневмоторакс, легенева кровотеча;
- обструкція великих бронхів;
- колапс легені;
- емфізема легенів, ателектаз (спадання) легені;
- викривлення хребта і кісток;
- ХНН, амілоїдоз нирок;
- серцева та дихальна недостатність;
- судоми, епілептиформні синдром;
- погіршення слуху і зору, інтелекту, пам’яті, мови;
- параліч;
- летальний результат.
Прогноз одужання дитини залежить від реактивності імунітету, вірулентності і антибіотикочутливості мікобактерії, а також своєчасної діагностики хвороби. У підлітків і дітей старше 3 років вище ризик реконвалесценції без ускладнень, ніж у немовлят. При ранньому початку лікування (до 10 днів після прояву симптомів) одужують більше 90% пацієнтів.
Найгірший прогноз спостерігається при супутньому імунодефіциті, вродженій, міліарній і менінгеальній формах захворювання.
Вам також може бути цікаво: Важлива інформація: Чи може бути туберкульоз від куріння ( 2 оцінки, середнє 5 з 5 )
Туберкульоз у новонароджених і дошкільнят від 3 до 7 років: ознаки і перші симптоми
Особливостями перебігу туберкульозу у дітей молодшого віку є агресивний перебіг і швидке прогресування без хіміотерапії. У цій віковій групі спостерігається максимальна кількість ускладнень і летальних випадків. Велику небезпеку становить туберкульоз у новонароджених і грудних дітей: він часто залишається непоміченим батьками і не діагностується лікарями.
Клінічна картина легеневого туберкульозу в ранньому віці не має чітких діагностичних критеріїв. Причиною тому є відсутність специфічних легеневих симптомів, характерних для туберкульозного ураження, і переважання системної реакції організму.
Загальні симптоми
Організм дитини першого року життя реагує на інфікування паличкою Коха бурхливою захисною реакцією. Клінічно це проявляється общеінтоксикаційним синдромом, що складається з ряду ознак:
- плаксивість і неспокійний стан;
- безсоння або переривчастий поверхневий сон;
- мляве смоктання або повна відмова від грудей;
- адинамія;
- відсутність збільшення в зростанні або вазі, іноді схуднення;
- посилена пітливість (непрямою ознакою підвищеного потовиділення може бути випадання волосся на маківці);
- постійна субфебрильна температура (до 38 °), іноді змінюється на фебрильну у вечірній і нічний час доби;
- розлади діяльності шлунково-кишкового тракту у вигляді проносу, рідше запору;
- нудота, блювота;
- збільшення лімфатичних вузлів.
Всі перераховані симптоми неспецифічні, що й обумовлює труднощі діагностики туберкульозу у новонароджених і грудних дітей. Батьками і педіатрами клінічна картина туберкульозної інтоксикації часто розцінюється як прояв кишкової або бронхолегеневої інфекції.
Ознаки ураження легеневої тканини
При необширному ураженні легеневої тканини симптоми можуть бути відсутні. Тільки при субмасивному або масивному обсеменінні легень (наприклад, при міліарному туберкульозі) у дитини спостерігаються симптоми дихальної недостатності:
- задишка, яка посилюється при ссанні молока або при рухах;
- ледь помітна синюшність шкірних покривів;
- гучне свистке дихання;
- збільшення частоти дихальних рухів.
При вираженій дихальній недостатності на тлі гіпоксії розвивається пригнічення свідомості (дитина перестає плакати і здається більш спокійним), яке помилково розцінюється батьками як благополучний стан.
Позалегеневий туберкульоз
Перше місце серед позалегеневих форм туберкульозу займає ураження кісток і суглобів. У переважній більшості випадків уражаються зони росту довгих трубчастих кісток (кістки кінцівок) і тіла хребців. Клінічно туберкульоз кістково-суглобової системи проявляється слабкою інтоксикацією і різноманітними місцевими симптомами:
- локальні болі в спині, посилення хворобливості при натисканні пальцем на хребці, зміна постави і деформація грудної клітки у вигляді «туберкульозного горба» (симптоми характерні для туберкульозного спондиліту);
- видиме вкорочення кінцівки, порушення її функції, вимушене нефізіологічне положення кінцівки, гіперемія шкіри і атрофія м’язових волокон (симптоми характерні для ураження трубчастих кісток);
- обмеження рухливості в суглобі, зміна його конфігурації і поява припухлості в поєднанні з почервонінням шкіри (ознаки ураження суглобів).
У дітей першого року життя туберкульозний остит може бути наслідком вакцинації БЦЖ. При цьому найчастіше уражаються ключиці, ребра або грудина.
Особливу небезпеку становить поширення мікобактерій на мозкові оболонки з розвитком туберкульозного менінгіту. Туберкульозний менінгіт може зустрічатися у дітей будь-якого віку, але частіше за все він спостерігається у дітей перших 3 років життя. Найбільшому ризику піддаються новонароджені та невакциновані діти після контакту з бактеріовидільником.
Захворювання починається поступово, симптоми наростають протягом 2-3 тижнів. Спочатку з’являються неспецифічні ознаки: підйом температури, нудота, блювота, рідше пронос. Потім з’являється общемозкова симптоматика у вигляді головного болю (у грудних дітей визначити її наявність неможливо), напруги потиличних м’язів і інших менінгеальних знаків.
Слідом за розвитком общемозкової симптоматики виникає випадання функції більшості черепно-мозкових нервів. Клінічно це проявляється низкою симптомів:
- опущення верхньої повіки (птоз);
- розширення зіниць (мідріаз);
- сходяться або розходяться косоокість;
- відхилення кінчика язика в бік від серединної лінії;
- утруднення ковтання, поперхування при годуванні;
- ослаблення голосу або повна відсутність криків, гуління або белькотіння.

Іноді клініка туберкульозного менінгіту у немовляти настільки розмита, що єдиною ознакою виступає незначно підвищена температура.
У цих випадках слід звернути увагу на велике тім’ячко: його патологічне вибухання є ознакою неврологічного неблагополуччя. У клінічній практиці для діагностики також застосовується симптом Лесажа.
Якщо підняти дитину за пахви, то малюк тягне ніжки до живота і тривало утримує їх у такому положенні.
При відсутності терапії до кінця 3-го тижня приєднується судомний синдром і паралічі. Свідомість дитини поступово пригнічується: оглушення змінюється ступором, потім настає кома. Без лікування туберкульозний менінгіт закінчується летальним результатом у 100% випадків.
Дошкільнята
У дітей молодшого віку (2-7 років) захворюваність на первинний туберкульоз легенів становить 80-85%. Він представлений наступними формами:
- туберкульоз внутрішньогрудних лімфатичних вузлів;
- первинний туберкульозний комплекс;
- туберкульозна інтоксикація.
Ці форми мають різні механізми виникнення, але мають схожу клінічну картину. Домінує в ній синдром ендогенної інтоксикації. Він складається з декількох ознак:
- субфебрильна, рідше фебрильна температура (до 38 ° C);
- сильна пітливість;
- відсутність апетиту і зниження маси тіла в середньому на 3-4 кг;
- постійна слабкість і втома, що не проходять після повноцінного відпочинку;
- зниження інтересу до навколишнього.
Чим молодша дитина, тим сильніше виражена інтоксикація організму.
Всі три форми туберкульозу характеризуються мізерною симптоматикою з боку дихальної системи. Лише у чверті всіх інфікованих дітей визначається сухий кашель і задишка. Особливістю туберкульозу легенів у дітей дошкільного віку є відсутність бактеріовиділення. Активні форми захворювання зустрічаються лише у 3-4% дітей.
У дітей 2-5 років нелікований туберкульоз внутрішньогрудних лімфатичних вузлів або первинний туберкульозний комплекс в 7-8% випадків ускладнюється алергічним або перифокальним плевритом. Починається захворювання гостро або підгостро з наступних симптомів:
- підвищення температури тіла до 37.5-38 ° C;
- ріжучі або колючі болі в грудях на стороні ураження, що підсилюються при кашлі і нахилах убік;
- сухий надсадний кашель;
- наростаюча задишка.
Перераховані ознаки поєднуються з помірним погіршенням загального самопочуття. Якщо в плевральній порожнині накопичується велика кількість випоту (рідини), то біль слабшає, що часто невірно трактується батьками як поліпшення стану.
Висновок
Туберкульоз у дітей грудного та молодшого віку складається з яскравих симптомів інтоксикації і слабо виражених ознак ураження легень. При цьому існує закономірність: чим молодша дитина, тим гірше його загальний стан. У дітей молодшої вікової групи найбільш високий ризик розвитку ускладнень і летального результату, тому захворювання має бути діагностовано на ранніх стадіях.
Як проявляється туберкульоз у дітей – симптоми у грудних і новонароджених
Туберкульоз у дітей є серйозною проблемою в сучасній медицині. Симптоми в цьому віці не специфічні і на кожному етапі мають характерні прояви.
Основна форма даного захворювання у дітей – це хронічна туберкульозна інтоксикація. Найчастіше саме її діагностують лікарі. Якщо батьки звертають увагу на стан своєї дитини, своєчасно помітять початкові симптоми і звернуться до лікаря для лікування, то дитячий організм може легко впоратися з цим захворюванням.
Визначення захворювання
Туберкульоз – це небезпечне інфекційне захворювання, яке викликається паличкою Коха. Зазвичай хвороба вражає легені, але в процес можуть залучатися й інші органи.
Саме на туберкульоз найчастіше інфікуються діти. Але якщо в цьому віці в більшості випадків зустрічається тільки перша стадія, то у дорослих людей розвивається тільки остання, заключна стадія.
Слід пам’ятати, що якщо дитина інфікована, це ще не означає, що вона хворіє.
Тільки у немовлят первинне інфікування зазвичай переходить у туберкульоз. У дітей старшого віку це захворювання найчастіше протікає непомітно і залишається неактивним протягом довгого часу, але при несприятливих умовах, поганому харчуванні, ослабленні воно може перейти в активну форму.
За статистикою, сорок відсотків дітей від двох до п’яти років, у яких виявлена позитивна реакція на туберкулін, мають активний туберкульоз бронхіальних вузлів.
Зараження відбувається через легені від хворого, який виділяє мікобактерії при кашлі або чханні. Палички Коха можуть жити у вуличному пилу до двох місяців. Якщо дитина вдихне цей пил, то вона стане контактною, а бактерії перебуватимуть в її організмі.
Розвиток захворювання починається з потрапляння мікобактерії туберкульозу на слизовий шар носоглотки, а потім під нього. Палички Коха здатні швидко проникати в лімфатичну систему. Фагоцити і тканинні макрофаги не можуть вбити бактерії і гинуть. В результаті вони активно розмножуються і поширюються по кровоносному руслу.
Лікування туберкульозу проводять в три етапи:
- Госпіталізація. Інтенсивне лікування з метою придушення вогнища інфекції і поступового відновлення тканин. Госпіталізація триває приблизно два місяці. Використовуються різні хіміопрепарати.
- Тривала відновна терапія. Може проходити в домашніх умовах або в стаціонарі. Курс лікування триває до дев’яти місяців, включаючи хіміотерапію.
- Заняття лікувальною фізкультурою.
Як діагностувати: основні симптоми
У більшості випадків туберкульоз легень супроводжується кашлем. На початкових етапах він може бути схожий на прояв бронхіту або застуди. Дитина швидко втрачає вагу, стає виснаженою.
При туберкульозі температура підвищується у вечірній час, а вдень вона зазвичай в нормі.
При тривалому кашлі лікар повинен дати направлення на обстеження в лікарні.
Але якщо в разі цих двох захворювань одужання настає в середньому через сім днів, то при туберкульозі дитина не видужує, кашель лише посилюється, а мокрота стає рожевого кольору.
Протитуберкульозний диспансер. Там проведуть огляд, зроблять рентген легенів, аналізи крові, мокротиння, комп’ютерну томографію.
Існує і місцевий симптом туберкульозу – це позитивна реакція Манту в перший раз у житті дитини. Але цей діагностичний метод не завжди дає вірний результат. Іноді він буває хибнопозитивним і важко інтерпретується. Тому зараз реакцію Манту замінюють на внутрішньошкірній пробі з препаратом Діаскінтест.
Коли треба звертатися до лікаря
У дітей, чиї родичі хворі на туберкульоз, ризик захворіти вищий в кілька разів, ніж у дітей, які не мають тісного контакту. Також ризик збільшується через особливості імунітету, який в дитячому віці ще тільки формується.
Перший контакт з мікобактерією туберкульозу може закінчитися по-різному: при успішному результаті бактерії не розмножуються в організмі дитини, а викликають адекватну імунну реакцію, а при несприятливому результаті мікобактерії активно розмножуються і викликають захворювання.
Інфікування туберкульозними паличками – це не хвороба, але привід до спостереження і профілактиці щодо запобігання захворювання.
Тубінфіковані діти не становлять небезпеки для оточуючих. Небезпечно лише те, що інфікування може перейти в хворобу. Щоб цьому запобігти, проводять хіміопрофілактику за допомогою спеціальних протитуберкульозних препаратів.
Звертатися до лікаря необхідно при появі симптомів туберкульозної інтоксикації: зміна поведінки, плаксивість, поганий сон, нездужання, слабкість, стомлюваність, млявість, погіршення пам’яті, поганий апетит. Також спостерігається пітливість у нічні та ранкові години, дитина скаржиться на головні болі, болі в животі, в м’язах і суглобах. При огляді лікарі можуть побачити множинні збільшені лімфатичні вузли.
У цьому випадку необхідно звернутися до фтизіатра і провести комплексне обстеження.
Причини виникнення
Причина захворювання – це паличка Коха. Вона може потрапляти в дитячий організм кількома шляхами:
- Зараження плода ще в утробі матері (конгенітальний туберкульоз). Зустрічається дуже рідко.
- Аерогенний шлях (через повітря). Зараження відбувається повітряно-крапельним шляхом або через пил.
- Аліментарний шлях (через їжу). Бактерії можуть перебувати, наприклад, в молоці заражених корів.
- Змішаний шлях (поєднання кількох шляхів).
Основним джерелом інфекції можуть виступати: будинок, дитячий садок, школа та інші установи, де присутній хворий на активний туберкульоз.
До факторів ризику можна віднести:
- Епідеміологічні фактори (контакт дитини з хворим на активний туберкульоз, вживання в їжу молока або м’яса від хворих тварин).
- Медико-біологічні фактори:
- Відсутність вакцинації.
- Інфікування в ранньому віці.
- Генетична схильність.
- ВІЛ-інфекції, СНІД.
- Стрес.
- Хронічні захворювання дихальних шляхів, легенів.
- Захворювання ендокринної системи.
- Імунодефіцит.
- Захворювання шлунково-кишкового тракту.
- Соціальні фактори:
- Неповноцінне харчування.
- Шкідливі звички.
- Бездомні діти, діти з притулків.
- Перебування батьків у місцях позбавлення волі.
- Багатодітні сім’ї, сім’ї з низькими доходами.
- Діти, що живуть в районах із неблагополучною ситуацією з туберкульозом.
Види і класифікація
Первинний туберкульоз розвивається протягом першого року від моменту зараження мікобактеріями. Чим менше період від початку зараження до появи перших симптомів, тим гірше може бути підсумок.
Туберкульозна інтоксикація з’являється в період розвитку первинної туберкульозної інфекції. В цьому випадку погіршується загальний стан, апетит, вечорами з’являється температура. Дитина стає збудливою або пригніченою, у нього з’являється тахікардія і головний біль.
При туберкульозній інтоксикації потрібно негайне комплексне обстеження у фтизіатра.
Інша форма – це первинний комплекс в легкому. Відбувається розвиток запального процесу, осередок якого поступово збільшується. Мікобактерії по лімфатичних шляхах проникають у внутрігрудні лімфатичні вузли, де розвиваються казеозні зміни. Таким чином, виникає первинний туберкульозний комплекс, який найчастіше може вилікуватися сам.
У дев’яти випадках з десяти туберкульоз вражає внутрігрудні лімфатичні вузли. Якщо уражено кілька вузлів і присутні неяскраво виражені симптоми, то туберкульоз не ускладнений. При ускладненому захворюванні інфекція поширюється на сусідні лімфатичні вузли і тканини.
- Вторинна форма туберкульозу розвивається в результаті реверсії неактивних форм мікобактерій, а також при повторному контакті людини з мікобактеріями.
- Залежно від активності, туберкульоз буває:
- Залежно від виявлення туберкульозних паличок у мокроті:
- Без бактеріовиділення (БК-).
- З бактеріовиділенням (БК+).
Особливості проведення інгаляцій небулайзером при пневмонії.
Що може означати відчуття, що в горлі щось заважає, розповість ця стаття.
Ознаки пневмонії у грудничка
Залежно від властивостей мікобактерій:
- Чутливий. Мікобактерії не мають стійкості до препаратів.
- Хіміорезистентний. Мікобактерії мають стійкість хоча б до одного з препаратів.
- Монорезистентний (до одного препарату).
- Полірезистентний (до декількох препаратів).
- Мультирезистентний (до комбінації препаратів).
- З широкою лікарською стійкістю.
Фази туберкульозу:
- Інфільтрація. Зміни з прогресуванням ураження тканин.
- Розпад легеневої тканини. Освіта каверн.
- Ущільнення. Зворотний розвиток хвороби на тлі лікування або самолікування.
- Розсмоктування, рубцювання. Загоєння тканин з утворенням сполучної тканини.
наслідки самолікування
Самолікування при туберкульозі не припустимо, оскільки загрожує своїми ускладненнями:
- Бронхолу. Кальцинований фокус перенесеного туберкульозу в паренхімі легені або в прикореневому лімфатичному вузлі. Може руйнувати прилеглу легеневу тканину і потрапляти в просвіт бронха, викликаючи його обструкцію або нав’язливий кашель.
- Аспергіллома. Виявляється як кулясте утворення з гіф ниток міцелію гриба в порожнині розпаду і ускладнюється кровохарканням.
- Бронхоектаз. Утворюється ділянка бронхіальної дилатації поруч з прилеглими судинами.
- Реактивація туберкульозного процесу.
- Туберкулома.
- Легенева і серцева недостатність.
- Кровохаркання, легенева кровотеча.
- Спонтанний пневмоторакс.
Чим лікувати сильну закладеність носа у дитини
Особливості лікування хламідійної пневмонії у дітей описано у спеціалізованих джерелах.
Відео
висновки
Туберкульоз важко піддається лікуванню і є серйозною загрозою для життя дитини. Безвідповідальне ставлення батьків може привести до сумних наслідків. Тому ні в якому разі не можна займатися самолікуванням. При будь-яких симптомах туберкульозу слід негайно звернутися до фтизіатра.


