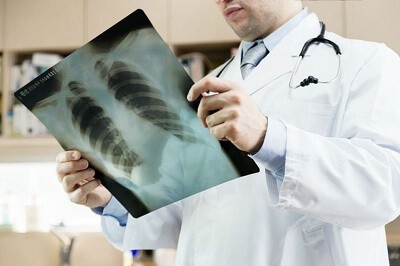
Пневмонія після операції: причини розвитку, діагностика та лікування
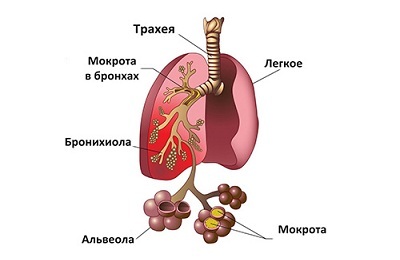
Пневмонія є небезпечним захворюванням, що характеризується гострим запаленням нижніх дихальних шляхів і легеневої тканини людини.
Патологія може розвиватися у дітей і дорослих на тлі ускладнення багатьох простудних та інфекційних захворювань (ангіни, грипу), сильного переохолодження і деяких інших провокуючих чинників.
У чому небезпека пневмонії, на тлі яких недуг може розвиватися захворювання, ознаки та прояви хвороби, а також основні методи лікування розглянемо в статті.
Чому виникає захворювання і ознаки прояву
Запалення легенів є наслідком впливу на організм людини хвороботворних мікроорганізмів.
- chlamydophila pneumoniae;
- mycoplasma pneumoniae;
- haemophilus influenzae;
- streptococcus pneumoniae.
Існують і більш рідкісні віруси, такі як Proteus mirabilis, Legionella pneumofila, Escherichia coli та інші. Пневмонія, спровокована ними, зустрічається набагато рідше, проте протікає з більш важкими симптомами та ускладненнями.
Запальний процес легеневої тканини часто розвивається на тлі гострих респіраторних вірусних інфекцій (ГРВІ), недуга нерідко виникає на тлі ангіни, грипу та інших захворювань.
До провокуючих факторів пневмонії відносять такі:
 Вікові особливості. У більшості випадків від недуги страждають діти. Особливо часто у пацієнтів до року хвороба може виникати як ускладнення ангіни, грипу, бронхітів. У групі ризику знаходяться і люди похилого віку. У людей похилого віку захворювання є наслідком ослабленого імунітету.
Вікові особливості. У більшості випадків від недуги страждають діти. Особливо часто у пацієнтів до року хвороба може виникати як ускладнення ангіни, грипу, бронхітів. У групі ризику знаходяться і люди похилого віку. У людей похилого віку захворювання є наслідком ослабленого імунітету.- Шкідливі звички. Алкогольні напої, тютюнопаління, а також вживання наркотичних засобів негативно впливають на весь організм, знижуючи його здатність протистояти багатьом захворюванням, в тому числі і пневмонії.
- Хвороби імунної системи. СНІД та інші порушення нормального функціонування імунної системи.
- Вроджені або набуті патології внутрішніх органів – хвороби легенів, серця, нирок, печінки.
 Гострі респіраторні вірусні інфекції. На тлі ГРВІ захворювання зустрічається дуже часто як у дітей, так і у дорослих.
Гострі респіраторні вірусні інфекції. На тлі ГРВІ захворювання зустрічається дуже часто як у дітей, так і у дорослих.- Зміна клімату. Часті переохолодження.
- Зайва вага.
- Лікування за допомогою імуносупресивних препаратів (ліки, що пригнічують імунітет).
При розвитку ГРВІ в супроводі з такими ознаками, як кашель, підвищення температури тіла, слабкість, вкрай необхідно звернутися за медичною допомогою. Своєчасна діагностика і лікування допоможуть уникнути багатьох ускладнень у майбутньому.
Пневмонія може розвиватися під впливом багатьох недуг: нерідко патологія є результатом ГРВІ, ангіни, наслідком хірургічних втручань в організм (операції у верхній частині черевної порожнини). Симптоми захворювання можна розділити на типові та атипові прояви.
Ознаки типової форми захворювання наступні:
 різке погіршення стану хворого, слабкість, дратівливість;
різке погіршення стану хворого, слабкість, дратівливість;- підвищення температури до високих позначок;
- по́ява сильного кашлю з болями в грудній клітці;
- головний біль;
- у дітей часто відзначаються порушення травлення, втрата апетиту, діарея.
У разі, якщо запальний процес в легенях розвивається на слідстві ураження організму атиповими формами інфекції, симптоми можуть дещо відрізнятися. Крім перерахованих вище проявів, атипові прояви пневмонії можуть бути наступними:
- риніт, першіння в горлі;
- м’язові, суглобові болі;
- збільшення лімфатичних вузлів;
- кровотечі з носа;
- висипання алергічного характеру на грудях і спині.
При появі таких симптомів вкрай важливо звернутися до лікаря. Кожна хвилина зволікання може коштувати пацієнту життя.
до змісту ↑
діагностика
Діагностика проводиться в умовах стаціонару. Для виявлення патології хворому призначають такі аналізи:
- Клінічний аналіз крові;
- Лабораторні дослідження мокротиння.

Дослідження мокротиння дозволяє виявити яким вірусом спровоковано захворювання, і визначити до яких груп ліків він чутливий. Спеціаліст збирає анамнез і проводить загальний огляд пацієнта. Крім цього, людині можуть бути призначені такі методи дослідження, як рентгенографія.
до змісту ↑
Запалення легенів на тлі ангіни і після операції
Одним з найбільш часто зустрічаються ГРВІ є ангіна. Захворювання викликане діяльністю стафілококової інфекції. Нерідко на тлі ангіни у пацієнтів відзначається таке ускладнення, як запалення легенів. Відомо, що стафілокок здатний викликати запальний процес в будь-якому органі.
Стафілококова пневмонія відноситься до дуже важким патологій і нерідко виникає на тлі ангіни.
До симптомів захворювання на тлі ангіни відносять:
 розвиток кашлю з відділенням слизу;
розвиток кашлю з відділенням слизу;- підняття температури до показників 38-40 градусів;
- різке підвищення лейкоцитів в крові;
- почастішання серцебиття і задишка;
- слабкість.
Стафілококова пневмонія може розвиватися на тлі ангіни, найбільш часто дане стан спостерігається у дітей молодшого віку, людей похилого віку і пацієнтів, які мають ослаблений імунітет.
Також, існує таке поняття, як післяопераційна пневмонія. Дана патологія може розвиватися на тлі оперативного втручання в області верхньої частини живота, як наслідок потрапляння в легеневі тканини інфекції (стафілококи, кандиди, псевдомонади і інші).
До провокуючих факторів хвороби належать:

Ці таблетки спалюють 14 кг жиру за місяць! Продаються в кожній аптеці.
 застій крові через тривале перебування в горизонтальному положенні;
застій крові через тривале перебування в горизонтальному положенні;- перебування пацієнта на штучній вентиляції легенів;
- вплив на бронхи з лікувально-діагностичними цілями.
Післяопераційна пневмонія має такі симптоми, як різке погіршення стану хворого, кашель з відділенням мокротиння, підвищення температури тіла до високих показників, порушення дихання, загальні ознаки інтоксикації організму.
до змісту ↑
ускладнення пневмонії
Запальний процес в легеневих тканинах є серйозним захворюванням, здатним викликати важкі ускладнення. Всі ускладнення в медичній практиці поділяють на легеневі та позалегеневі наслідки. Дані надані в таблиці.
Тип ускладнень
| легеневі |
|
| позалегеневі |
|
Для уникнення ускладнень необхідно своєчасно діагностувати патологію та надати пацієнту необхідне медикаментозне лікування.
Вибір методів терапії повинен підбиратися кваліфікованим лікарем з урахуванням тяжкості захворювання і індивідуальних особливостей пацієнта. Самолікування вкрай небезпечно для здоров’я.
до змісту ↑
Лікування запалення легенів
У період після операцій запалення легенів вважається частим явищем, особливо у людей похилого віку. Післяопераційна пневмонія протікає важко, тому зусилля медичного персоналу зазвичай спрямовані на профілактику захворювання.
Терапія, спрямована на запобігання хвороби, полягає, перш за все, в призначенні хворому препаратів протизапального, антибактеріального характеру.

- Дихальна гімнастика.
- Надування повітряних куль.
- Видування повітря через трубочку в склянку з водою.
Такі нескладні маніпуляції дозволять збільшити об’єм легенів, нормалізувати тиск в бронхах, що є важливим чинником успішного одужання.
Методи лікування пневмонії умовно можна розділити на наступні групи:
- Медикаментозна терапія.
- Використання фізіотерапії.
- Рецепти народної медицини.
- Профілактика.
до змісту ↑
Медикаментозна терапія
Використання синтетичних препаратів спрямоване на усунення інфекції, що призвела до хвороби, зниження температури тіла пацієнта, а також підтримання загального стану хворого. Групи препаратів наведені в таблиці.
Призначення Назва
| Антибіотики |
|
| Жарознижуючі засоби |
|
| Препарати від кашлю |
|
| Ліки для поліпшення прохідності бронхів |
|
| Протиалергічні препарати |
- У відновлювальному періоді пацієнтам призначають вітамінні комплекси та імуномодулятори, спрямовані на відновлення імунітету, зниження ГРВІ захворювань, а також загальне зміцнення організму.
- Всі ліки призначаються фахівцем відповідно до форми та тяжкості захворювання.
до змісту ↑
Використання методів фізіотерапії
Фізіотерапевтичне лікування дає відмінні результати при лікуванні ГРВІ, запалення легень та багатьох інших патологій. З цією метою використовують такі методи:
 УВЧ.
УВЧ.- Магнітотерапія.
- Інгаляції.
- Ультрафіолетове опромінення.
- Електрофорез.
- Масаж.
- Теплове лікування.
Кожен з видів процедур підбирається індивідуально для пацієнта. Кількість сеансів визначає лікар.
до змісту ↑
Народні рецепти та профілактика
Для полегшення стану хворого можна використовувати методи народної терапії. Важливо пам’ятати, що домашнє лікування не може проводитись у період гострого перебігу хвороби. Народне лікування допускається лише в реабілітаційний період. Розглянемо наступні рецепти:
- Часникові гірчичники. Необхідно взяти кілька головок часнику, очистити, дрібно нарубати. Отриману кашку накласти на попередньо приготовану марлеву тканину, змочену в олії. Гірчичники прикладають на спину або груди, уникаючи області серця.
- Лікування сосновими шишками. Взяти соснові шишки та залити їх медом (2 кг шишок на 1 кг меду). Засіб настоюється 2 місяці. Ліки рекомендується вживати по столовій ложці тричі на день до їди.
- Ялицеві інгаляції. В емальовану каструлю з літром окропу додають 10 крапель ялицевої олії. Така інгаляція добре знімає запалення, активізує місцевий імунітет легень, пом’якшує кашель. Пором необхідно дихати протягом 10-15 хвилин, накрившись рушником. Можна також використовувати спеціальні інгалятори.
Для уникнення захворювання розроблено ряд комплексів, спрямованих на запобігання недузі та виключення її ускладнень. До профілактичних заходів відносяться такі:
- Вакцинація. Проводиться переважно у дітей шкільного віку для вироблення антитіл до вірусів, що викликають запалення легень.
- Зміцнення природного захисту людини. Для посилення імунітету рекомендуються правильне харчування, фізичні вправи, часті прогулянки на свіжому повітрі, загартовування.
- Своєчасне лікування ГРВІ.
- Вітамінотерапія.
- Проведення відпочинку на морському узбережжі.
Своєчасна діагностика, адекватне лікування, а також дотримання правил профілактики допоможе впоратися із захворюванням і уникнути ускладнень надалі.
Стаття допомогла вам?
Дайте нам про це знати – поставте оцінку
Завантаження …
Який ризик пневмонії після операції і як не захворіти їй у лікарні?
Будь-яке оперативне втручання пов’язане з ризиком розвитку ускладнень різного характеру. Одним з найбільш частих є післяопераційна пневмонія.
Причини її розвитку такі: приблизно у 40% випадків запалення легень стає наслідком аспірації, ателектазу, гіповентиляції або емболії; у 60% – через первинне інфікування легеневої тканини бактеріями.
Перенесена операція істотно знижує захисні сили організму, пацієнт стає вразливим по відношенню до інфекційних, запальних захворювань, і пневмонія не є винятком. Сприяє розвитку захворювання легенів ряд провокуючих чинників: екзогенних (зовнішніх) та ендогенних (внутрішніх).
| Ендогенні причини | Екзогенні причини |
|
|
На підставі наведених факторів ризику виділяють пневмонії:
Чим більше присутніх провокуючих чинників, що сприяють розвитку пневмонії після операції, тим вищий ризик розвитку захворювання. Проте більшість з них можна нівелювати.
При створенні сприятливих для бактерій умов і відсутності належного опору з боку організму, їх число починає неухильно зростати, виникає запалення в легеневій тканині.
Бактеріальне запалення легень, розвинене після операції в стаціонарі, називають нозокоміальною пневмонією, іншими словами – внутрішньолікарняною. При цьому в розвитку грають роль як деякі госпітальні штами, так і умовно-патогенна мікрофлора пацієнта.
Виділяють найбільш ймовірні збудники пневмонії залежно від особливостей лікування та основного захворювання пацієнта:
- у пацієнтів з хронічною патологією дихальних шляхів найчастіше виділяють:
- S. pneumoniae;
- Haemophilus influenzae.
- у хворих з опіками або рановою інфекцією – стафілококи;
- у осіб з порушеннями роботи імунної системи – гриби:
- Candida spp.
- Aspergillus fumigatus;
- Legionella pneumophila;
- Pneumocystis carinii.
- після попередньої антибіотикотерапії:
- Pseudomonas aeruginosa;
- S. aureus (MRSA);
- Klebsiella spp.;
- Escherichia coli;
- можливо БЛРС (+);
- Acinetobacter spp.;
- при аспірації – анаеробна мікрофлора;
- у пацієнтів у ВРІТ спектр збудників вельми широкий:
- P. aeruginosa;
- S. aureus;
- Enterobacter spp.;
- S. epidermidis;
- Acinetobacter spp.;
- Pseudomonas spp.;
- інші, в тому числі і гриби.
При цьому у збудників практично завжди спостерігається висока резистентність до лікарських препаратів.
- при ранній пневмонії:
- S. pneumoniae;
- H. influenzae;
- Moraxella catarrhalis;
- S. aureus;
- грамнегативні мікроорганізми (ентеробактерії, кишкова паличка).
- при пізній пневмонії:
- P. aeruginosa;
- Acinetobacter spp.;
- Enterobacter spp.;
- Klebsiella spp.;
- інші грамнегативні бактерії, гриби.
Порушення правил санітарно-протиепідемічного режиму в частині похибки догляду за інтубаційною трубкою, порожниною рота пацієнта призводить до внутрішньолікарняних інфікувань дихальних шляхів і запалення легень. Нерідко відбувається закид шлункового вмісту в дихальні шляхи, що призводить до аспіраційного запалення.
Також виділяють періоди, коли ризик післяопераційної пневмонії зростає. Січень, квітень і жовтень – епідемічно несприятливі періоди з гострих респіраторних захворювань, зокрема щодо грипу.
Гіпостатична пневмонія розвивається при тривалому вимушеному постільному режимі, коли вентиляція нижніх часток легенів недостатня. На тлі паралельного зниження імунітету умовно-патогенна флора порожнини рота, верхніх дихальних шляхів проникає в нижні відділи і формує вогнища запалення.
Оскільки застійне запалення легенів передбачає зниження кількості кисню в тканинах, переважно розмножується анаеробна та факультативно-анаеробна флора (гемофільна паличка, ацинетобактер, моракселла, стафілококи, стрептококи).
Емболічна пневмонія – результат блокування дрібних судин, що живлять легке кров’ю. Порушення кровотоку настає в результаті закупорки емболами різного характеру:
- жир (при операціях на кістках);
- шматочки некротизованих тканин, що видаляються при оперативних втручаннях;
- дрібні бульбашки повітря.
Тромбоз призводить до мікроінфарктів в ділянках легень, внаслідок чого формуються вогнища некрозу – омертвіння тканин. Запалення може бути асептичним – без участі бактерій, що має більш сприятливий прогноз, але при інфікуванні часто розвивається деструктивна пневмонія, ускладнена сепсисом. При одужанні на місці некрозу формуються рубці.
Ателектази (спадання альвеол) можуть формуватися при різних різновидах запалення легенів.
Для пневмонії після операції характерний дрібновогнищевий характер запалення з множинною локалізацією в нижніх частках.
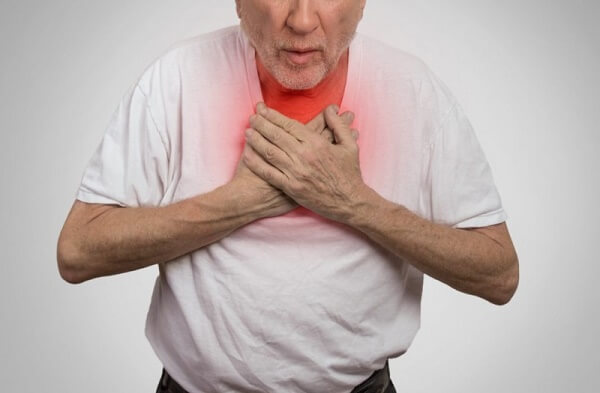
Симптоми
Значний вплив на особливість клінічних проявів післяопераційної пневмонії надають конкретні мікроорганізми та стан хворого. Перші ознаки проявляються на 3-4 добу після операції, а аспіраційна пневмонія протікає гостро і перші прояви відзначаються вже в першу добу після операції.
Симптоми емболічної пневмонії описуються:
- наростаючою задишкою;
- порушенням ритму серця;
- падінням артеріального тиску;
- ціанозом;
- тахікардією.
Приєднання інфекції супроводжується лихоманкою та інтоксикацією.
Гіпостатичний варіант запалення характеризується поступовим наростанням симптомів, незначною лихоманкою і задишкою.
Післяопераційна пневмонія – це узагальнюючий термін, що описує безліч факторів та причин, але є один об’єднуючий момент – попередня операція. Клініка запалення легенів багато в чому визначається збудником.
Лікування
Основними складовими лікування є:
- антибіотикотерапія залежно від часу прояву запалення (раннє або пізніше) та передбачуваного збудника;
- введення препаратів внутрішньовенно;
- адекватна оцінка стану хворого й своєчасне усунення симптомів з боку інших органів і систем;
- при погіршенні стану – переведення в відділення інтенсивної терапії та здійснення повноцінної респіраторної підтримки;
- дезінтоксикаційна та патогенетична терапія;
- оптимальне харчування, що виключає аспірацію та забезпечує повноцінне заповнення білків, жирів і вуглеводів.
Профілактика
Для профілактики ускладнень у післяопераційному періоді необхідно:
- Знизити ризик пневмонії завдяки належній підготовці пацієнта до операції. Якщо можливо усунути декомпенсацію супутніх соматичних патологій та провести медикаментозну підготовку, то можна досягти сприятливого післяопераційного періоду без ускладнень.
- Забезпечити оптимальний догляд за пацієнтом та виключити будь-який контакт з патогенною або умовно-патогенною мікрофлорою. Заходи включають догляд за інтубаційною трубкою та порожниною рота, використання продезінфікованих та стерильних матеріалів.
- Мінімізувати перебування на штучній вентиляції легень.
- Підняти головний кінець ліжка.
- Скоротити використання міорелаксантів.
- Профілактично використовувати антибіотики.
- Забезпечити пацієнта хоча б мінімальною активністю, наприклад, допомагати змінювати положення в ліжку кожні 2 години. Це вбереже пацієнта від гіпостатичної пневмонії.
- Для запобігання аспірації у перші 24-48 годин слід виключити будь-яку їжу, поїТИ пацієнта в помірних кількостях. Забезпечити парентеральне харчування для несвідомих пацієнтів або на ШВЛ.
- У зв’язку з високим ризиком тромбоутворення необхідно застосування антикоагулянтів з постійним контролем АЧТЧ та МНО або інших, більш точних показників. Також можна використовувати бинтування нижніх кінцівок.
Важливо! При планових операціях актуальна попередня вакцинація проти грипу, пневмокока та гемофільної інфекції.
Висновок
Післяопераційна пневмонія – це ускладнення, якого за правильної дії медичного персоналу вдається уникнути. Значну роль відіграє планування операцій, адже екстрені втручання в рази підвищують ризик розвитку післяопераційної пневмонії. Відсутність ускладнень, у тому числі і з боку дихальної системи, прискорює процес відновлення.
Пневмонія після операції: симптоми, лікування, профілактика
Післяопераційна пневмонія – найчастіше ускладнення в хірургії. Запалення легенів у післяопераційному періоді зустрічається більш ніж у 60% спостережень, а летальні випадки при цьому складають до 15%.
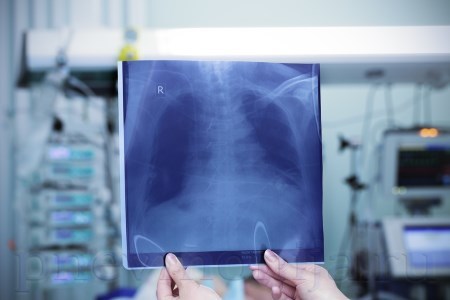
Причини розвитку післяопераційної пневмонії
Безпосередньою причиною розвитку пневмонії після операції є інфекційні збудники, які потрапляють прямо в дихальні шляхи. Зазвичай інфекції, що виникають після операції, відносять до атипових.
Найбільш часті збудники пневмонії після операції:
- стафілококи;
- ешерихії;
- псевдомонади;
- клебсієли;
- протей;
- ентеробактерії;
- кандиди.
Нозокоміальна або госпітальна пневмонія погано піддається лікуванню через стійкість мікроорганізмів до антибіотиків. Тому набагато вигідніше економічно проводити профілактику запалення легенів, ніж потім починати складну терапію.
Провокуючими факторами розвитку післяопераційної пневмонії є:
- застійні явища в малому колі кровообігу через тривале перебування в горизонтальному положенні;
- гіповентиляція легенів;
- тривале перебування на штучній вентиляції;
- лікувально-діагностичні маніпуляції на бронхах.
Новонароджені, недоношені через недорозвинення системи дихання, а також люди в похилому віці через знижений імунітет більше схильні до розвитку ускладнень після операції.
ШВЛ – іноді єдиний спосіб врятувати життя. Проведення штучної вентиляції в післяопераційному періоді може тривати від кількох годин до місяця і більше.
Склад, що надходить в легені, ретельно підібраний по вологості та концентрації газів, але слизова бронхів, епітелій все одно поступово починає піддаватися патологічних змін.
Дрібні ворсинки перестають виконувати свою захисну функцію.
Патогенні та умовно-патогенні мікроорганізми затримуються на поверхні бронхів і трахеї тривалий час, починають розмножуватися і викликати запалення слизової.
Проведення бронхоскопій, в якості профілактики або лікування, є обов’язковим для санації легень при певних станах. Але іноді відбувається випадкове пошкодження внутрішньої поверхні бронхіального дерева під час маніпуляцій. Дефекти в слизовій сприяють швидкому розвитку бактерій і проникненню інфекції далі в інтерстицій.
Дрібні тромби з системи нижньої порожнистої вени в галузі легеневої артерії є додатковим провокуючим фактором розвитку пневмонії.
При важкому сепсисі бактеріальні емболи потрапляють по кровоносному руслу безпосередньо в легеневу паренхіму. Ускладнює перебіг патологічного процесу післяопераційна травма легень.
Ураження центральної нервової системи у вигляді інсультів і травм сприяють зниженню нормальної вентиляції легень і розвитку інфекції.
При тривалому горизонтальному положенні після операції часто виникає ризик аспірації вмісту шлунку в трахею, що призводить до розвитку аспіраційної післяопераційної пневмонії.
Ускладнення після хірургії на серці та легенях
Особливо після операції на грудній клітці, серце створюються максимально сприятливі умови для розвитку запалення. Причини такі:
- травма легень;
- обсіменіння з доопераційних гнійних вогнищ;
- мікроемболії при штучному кровообігу;
- жорстка фіксація грудної клітки – гіповентиляція.
Загрозливий стан виникає після видалення однієї легені, якщо патогенний післяопераційний процес розвивається в єдиній здоровій легені. Неспроможність бронхіального шва і застій крові в куксі може сприяти пневмонії.
Супутні захворювання бронхо-легеневої системи, такі як туберкульоз, хронічні бронхіти, ателектази, бронхоектази, сприяють важкому перебігу післяопераційного періоду.
Після операції на серці найбільш часто ускладнення у вигляді пневмонії виникають після втручань з приводу інфекційного ендокардиту. Післяопераційна смертність при цьому наближається до 30%.
Факторами, що сприяють розвитку запалення легеневої тканини після операції на серці, є:
- Тривалість операції понад 5 годин.
- Масивна травматизація оточуючих тканин.
- Штучний кровообіг.
- Гіпоксія.
- Гіпотермія.
Кожна повторна операція, яка є єдино правильним агресивним методом лікування багатьох захворювань, збільшує ризик розвитку інфекційних ускладнень в кілька разів.
Нерідко пневмонії виникають і після порожнинних операцій на органах черевної порожнини, заочеревинного простору, малого тазу. Тривалий наркоз, масивна крововтрата, особливо у онкологічних пацієнтів, провокують виникнення запалень.
Клінічні симптоми і діагностика
З огляду на симптоми первинного захворювання і важкий стан у післяопераційному періоді, виникають великі труднощі в діагностиці пневмонії.
Підвищення температури тіла, як найбільш частий симптом гострого запалення легенів, може бути пов’язано з безліччю інших процесів – післяопераційною раною, рідинним скупченням в зоні резекції.
Навіть виявлення рідини в плевральних порожнинах при ультразвуковому дослідженні не завжди свідчить про наявність запального компонента в легенях.
Різке зниження дихальної функції і задишка завжди повинні насторожувати. Але тільки рентгенологічні методи можуть однозначно вирішити питання про діагноз.
Зміни, які свідчать про розвиток патологічного процесу в легенях:
- локальне посилення легенево-бронхіального малюнка;
- облаковидні інфільтрати;
- дифузне посилення бронхо-легеневого малюнка.
Виділення збудника з харкотиння, мазків із зіву, а також аспірату з бронхів дозволяють точно встановити етіологію і підібрати правильне антибактеріальне лікування.
Лікування і профілактика в післяопераційному періоді
Терапія в післяопераційному періоді практично завжди включає призначення антибіотиків для профілактики інфекційного ускладнення. Приєднання атипової флори, стійкої до багатьох препаратів, ускладнює лікування внутрішньолікарняних пневмоній.
В умовах реанімації та інтенсивної терапії проводять активні санації бронхіального дерева, внутрішньовенне введення протизапальних препаратів і масивні інфузії, що сприяють зниженню загальної інтоксикації. При виявленні масивного плеврального випоту проводять пункційне дренування з метою аспірації вмісту та розправлення легеневої тканини.
З урахуванням основного захворювання, методи профілактики відрізняються. Після операцій на серці і грудній клітці можна рекомендувати застосування антисекреторних препаратів для профілактики аспірації, компресійний трикотаж для запобігання тромбоемболії.
Спільними є рання активація хворих у післяопераційному періоді і фізіопроцедури, якщо немає протипоказань. Найбільш доступні два методи самостійної профілактики, які сприяють розправленню легеневої тканини:
- надування повітряних куль або м’ячів;
- вдування повітря через трубочку в банку, заповнену водою.
Нескладні маніпуляції дозволяють підвищити тиск в бронхах, збільшити об’єм легенів, що сприятливо позначається на відновленні функціонального стану легеневої паренхіми в післяопераційному періоді.
Чому і в яких випадках розвивається пневмонія після операції?
Пневмонія досить поширене захворювання, яке часто зустрічається після проведення різних операцій. Як показує медична практика, в 60% випадків після хірургічного втручання виникає запалення легенів. Також присутня смертельна статистика, яка становить 15%. Дуже важливо підібрати правильне лікування при пневмонії після операції.

Чому розвивається захворювання?
Етіологія хвороби досить специфічна. Головною причиною, чому розвивається запальний процес у легенях, є мікроорганізми. Вони потрапляють у дихальні шляхи, де починають активно розвиватися. До найбільш поширених бактерій, що викликають інфекцію після операції, можна віднести каніди, стафілококи, ентеробактерії, псевдомонади та інші.
Госпітальна пневмонія важко піддається лікуванню. Це пов’язано з тим, що хвороботворні організми стійкі до антибіотиків. Щоб не допустити ускладнень, які в подальшому вимагатимуть серйозної терапії, краще проводити профілактику захворювання.
Пневмонія після операції виникає при наявності певних провокуючих чинників, серед яких:
- погіршення кровообігу, викликане тривалим перебуванням у лежачому положенні;
- гіповентиляція легенів;
- застосування штучної вентиляції тривалий час;
- різні втручання в бронхи.
Дуже часто, під час виконання різних операцій потрібна штучна вентиляція легенів. Вона може бути підключена на кілька годин або навіть місяців, залежно від стану хворого.
Вступник із апарату повітря, максимально підібраний за показниками вологості та кількості газів.
Незважаючи на це, слизові оболонки все одно піддаються різним порушенням, викликаним патогенною мікрофлорою, внаслідок чого епітелії бронхів втрачають свою захисну функцію.
Крім усіх перерахованих факторів, також є люди, у яких післяопераційна пневмонія виникає в результаті схильності до неї організму.
Найбільше ускладнень схильні люди похилого віку та новонароджені.
Це пов’язано з тим, що дихальна система в малюків ще не повністю розвинена, а у людей похилого віку вона піддається негативним факторам впливу через ослаблений імунітет.
Є певний перелік захворювань, які можна діагностувати лише за допомогою дослідження бронхів. Вони допомагають розпізнати хворобу, але при цьому наносять шкоду, адже сприяють утворенню мікротріщин на слизових оболонках. Це, в свою чергу, дає можливість бактеріям проникати всередину тканин і активно розмножуватися, що призводить до запального процесу.
Причиною розвитку хвороби також може бути наявність тромбів у легеневій артерії, а також різні пошкодження легенів під час операції та після неї. Погіршити стан хворого можуть і інсульти. Якщо він багато часу сидить, присутній ризик розвитку аспіраційної пневмонії після операції.
Факторів, що провокують розвиток хвороби, досить багато, тому дуже важливо їх усунути і правильно скласти терапію на реабілітаційний період.
Види хвороби
Післяопераційна пневмонія є ускладненням, яке діагностується не одразу. Багато пацієнтів вважають, що їх поганий стан пов’язано з перенесеною операцією. Це призводить до того, що хвороба поступово розвивається і досягає запущеної ступені.
Залежно від патогенезу, розрізняють наступні види післяопераційної пневмонії:
- Первинна. Являє собою ускладнення, яке з’являється в момент реабілітації практично відразу. Причинами захворювання стає ослаблений імунітет, інтоксикація організму, цукровий діабет, анемія та інші захворювання.
- Вторинна. З’являється при впливі певних факторів. У свою чергу, вона поділяється ще на кілька видів.
- Залежно від причини розвитку запалення, вторинна пневмонія може поділятися на кілька видів. До основних з них можна віднести наступні:
- Аспіраційна. Має гостру форму і протікає дуже важко. Пацієнт відчуває біль у грудній клітці. У нього з’являється задишка, проблеми з диханням, а також кашель з невеликою кількістю мокротиння. З розвитком захворювання з’являються гнійні виділення, підвищення температури, зниження апетиту і відчуття слабкості.
- Гіпостатична. Найчастіше вона з’являється на 3-4 день після хірургічного втручання. Вона більше властива людям із зайвою вагою, які тривалий час знаходяться в лежачому положенні. Перебіг хвороби не сильно виражено. Спочатку хворий починає відчувати слабкість, потім з’являється субфебрильна температура і кашель з мокротою. На рентгенівському знімку можна помітити наявність невеликих вогнищ затемнення.
- Ателектатична. З’являється при наявності ателектазів різного генезу. Вона протікає по-різному, в залежності від обсягу ателектазу тканин легенів і виду інфекції. Найбільш вираженим симптомом є недолік повітря і проблеми з диханням.
- Токсікосептична. Хвороба викликана наявністю сепсису. Це важка форма захворювання, при якій інфекція поширюється по всьому організму. До симптоматики відносяться: акроціаноз, виділення гнійного мокротиння, проблеми з диханням, ендотоксикоз. На знімку рентгена можна побачити нечіткий легеневий малюнок і безліч невеликих затемнених ділянок.
- Інфаркт-пневмонія. Стає наслідком розвитку інфекційного процесу в зоні інфаркту легкого. До симптоматики відносяться спонтанні болі в боці, які стають сильнішими при посиленому вдиханні повітря і кашлі. Також спостерігається тахікардія, задишка і кашель з мокротою, яка з часом стає з частинками крові.
Бронхіт на рентгенівському знімку: як розпізнати хворобу
На підставі того, який вид захворювання присутній у пацієнта, підбирається відповідне лікування. Воно повинно мати комплексний характер і підбиратися для кожного пацієнта індивідуально.
Після яких операцій виникають ускладнення?
 Організм пацієнта дуже вразливий і ослаблений після операцій
Організм пацієнта дуже вразливий і ослаблений після операцій
Післяопераційна пневмонія виникає не завжди. Найбільш небезпечними в цьому випадку будуть операції, які виконуються в грудному відділі.
Основою для розвитку запалення стають:
- травмування легкого;
- поширення гною, при розтині гнійних вогнищ, розташованих в зоні грудного відділу;
- застосування штучного кровообігу, що призводить до мікроемболії;
- сильне фіксування грудної клітини, що провокує розвиток гіповентиляції.
Запалення легенів часто з’являється після операції на серці. Як показує практика, пневмонія спостерігається після хірургічних втручань, для виключення інфекційного ендокардиту. Відсоток смертності в даному випадку становить 30%.
Кардіохірургія є одним із найскладніших напрямків у медицині. Основою для появи запального процесу в легенях після операції на серці є наступні фактори:
- проведення операцій, які тривають більше п’яти годин;
- сильне травмування прилеглих тканин;
- здійснення штучного кровообігу;
- гіпотермія і гіпоксія.
Дуже часто хвороба розвивається у людей похилого віку, так як у них ослаблений імунітет.
Імовірність розвитку запалення також присутня при виконанні операції на легкому або видаленні одного з них. Причиною хвороби може стати поганий бронхіальний шов і викид крові в куксу.
При складних операціях на головному мозку ймовірність розвитку запалення не така висока, але присутня. Важкий період відновлення може бути обумовлений і захворюваннями дихальної системи, наприклад, туберкульоз, бронхіт хронічної форми і т.д.
Не рідкість розвиток пневмонії при хірургічному втручанні в черевну порожнину і малий таз. Запалення може розвинутися в результаті значної втрати крові і тривалої дії наркозу. Також, ймовірність розвитку хвороби не виключена при операціях на кишечнику.
Розпізнати захворювання не так просто, адже його симптоматика в післяопераційний період не яскраво виражена. До того ж, подібні симптоми можуть бути присутніми при інших захворюваннях, викликаних інфікуванням або процесом заживання рубців, що залишилися після хірургічного втручання. У зв’язку з цим, необхідно провести ретельну діагностику, щоб визначити, чим викликані симптоми у хворого.
Симптоми розвитку пневмонії після проведення операції
Як правило, перші симптоми пневмонії спостерігаються на 2-3 день після виконання операції. Пацієнт починає помічати такі порушення в організмі:
- висока температура;
- проблеми з диханням;
- поява задишки і кашлю;
- жорстке дихання і наявність хрипів в легенях;
- посилення кашлю і виділення мокроти.
Висока температура не завжди говорить про наявність запалення легенів, вона може бути викликана іншими факторами. Щоб точно встановити діагноз, проводяться ретельні дослідження, так як причини появи подібної симптоматики можуть бути різними.
Діагностувати патологію непросто. Це пов’язано з тим, що немає можливості відразу провести детальне обстеження, так як стан хворого після перенесеної операції може бути досить важким.
Якщо є підозри, що у пацієнта пневмонія, його добре прослуховують і виписують направлення на більш ретельне обстеження. До основних методів діагностики відносяться:
- Рентген. За допомогою отриманого в момент здійснення рентгенографії знімка лікар може вивчити стан легень і визначити, де знаходиться вогнище глорифікації.
- Аналіз крові. Ознакою наявності запального процесу стає істотне збільшення кількості лейкоцитів, а також прискорення процесу осідання еритроцитів.
- Аналіз мокротиння. Завдяки бактеріальному посіву можна визначити, який вид мікроорганізмів став причиною розвитку хвороби і на підставі цього підібрати потрібні антибіотики.
- Додаткові дослідження. Вони потрібні тільки в окремих випадках. До основних з них відносяться бронхоскопія і УЗД плевральної порожнини.
Тотальна пневмонія: що це таке і як лікувати?
Пацієнт після перенесеної операції рідко відчуває себе добре, тому його неприємні відчуття можуть бути пов’язані зовсім не з пневмонією, а з процесом відновлення. Організм довго відходить від наркозу, а наявність температури може бути викликано процесом загоєння рани.
Основою для початку лікування стає наявність зміненого легенево-бронхіального малюнка і поява інфільтратів. При виявленні таких порушень здаються додаткові аналізи, і встановлюється остаточний діагноз. Далі на підставі отриманих даних складається індивідуальна комплексна терапія.
Методи терапії
 Терапія повинна бути грамотно складена лікарем
Терапія повинна бути грамотно складена лікарем
Залежно від форми захворювання підбирається відповідна терапія. У період після операції у хворого дуже ослаблена імунна система, тому організму складно протистояти інфекціям. У зв’язку з цим, поява пневмонії дуже часте явище. Підібрати антибіотик буває досить складно, так як більша частина з них надає на організм дуже сильний вплив.
До складу терапії найчастіше включено наступне:
- Антибіотик підбирається в залежності від виду мікроорганізмів, які викликали захворювання, а також виходячи з показників стану хворого. Протягом всього періоду лікування проводиться коригування прийому антибіотиків. На підставі індивідуальних показників визначається дозування і спосіб введення препарату. При запущених формах, найчастіше антибіотик вводять внутрішньовенно, а потім переходять на таблетовані засоби.
- До складу комплексного лікування також включаються протимікробні і протизапальні препарати.
- Проводиться профілактика тромбоутворення. Для цього приймається гепарин і в окремих ситуаціях аспірин.
- Для покращення процесу виведення мокротиння здійснюється прийом муколітичних засобів. Оскільки хворий тривалий час перебуває в лежачому положенні, що створює труднощі при виведенні мокротиння, необхідно забезпечити його відхаркувальними препаратами.
- Щоб знизити явища загальної інтоксикації і поліпшити кровообіг в дихальній системі, призначається спеціальний масаж.
- Також в комплекс терапії можуть бути включені інгаляції, але тільки за умови, якщо гостра симптоматика вже пройшла.
При складних формах захворювання може виконуватися дренаж легенів, що вимагає подальшої штучної вентиляції. Для того щоб процес відновлення проходив швидше, хворий повинен правильно харчуватися. У раціоні повинні бути присутніми вітаміни і всі корисні речовини.
При ретельному лікуванні і нескладних формах захворювання прогноз позитивний. Можна повністю позбутися від хвороби і її симптомів.
особливості профілактики
Профілактика дозволяє уникнути різних ускладнень і попередити розвиток хвороби. Хворий, який тільки переніс операцію, відновлюється тривалий час. Розвиток пневмонії в цей період може істотно уповільнити процес реабілітації.
Щоб уникнути розвитку запалення, необхідно дотримуватися наступних рекомендацій:
- Для уникнення інфікування організму різними бактеріями і вірусами призначаються антибіотики. Вони пригнічують активність різних агентів, що сприяють розвитку запалення легенів.
- Після проведення операції хворому призначаються засоби, що знижують рівень інтоксикації, а також препарати, що роблять протизапальну дію.
- Якщо операція була на шлунку або на інших органах, розташованих в області грудної клітини, необхідний прийом антисекреторних засобів. Вони забезпечують хороше виведення слизу з легенів і бронхів.
- На завершальних етапах відновлення необхідно проведення фізіопроцедур, а також поступове збільшення рухової активності.
- Якщо період реабілітації триває дуже довго, і хворий при цьому постійно лежить, необхідно проведення масажу, щоб нормалізувати кровообіг і поліпшити дихальну функцію. Виконуються такі вправи, як надування кульок, а також вдування повітря через трубочку в ємність з рідиною.
Профілактика дозволяє уникнути розвитку пневмонії і покращує загальний стан пацієнта. Одужання безпосередньо залежить від своєчасного виявлення хвороби, правильності лікування і дотримання рекомендацій. Якщо виконуються всі розпорядження, хворий йде на поправку набагато швидше.
Післяопераційна пневмонія: симптоми, діагностика та лікування
зміст
- Причини
- Симптоми
- Діагностика
- Лікування
- Профілактика
 Післяопераційний період – серйозний етап для хворого, і дуже важливо, щоб він протікав без будь-яких загострень. Однак збільшення стану різними порушеннями після операції зустрічаються не так вже й рідко, що значно ускладнює одужання, а іноді навіть загрожує життю хворого. Самим поширеним ускладненням в хірургії вважається післяопераційна пневмонія, з нею стикається більше ніж 50% пацієнтів. Як правило, запалення легенів після хірургічного втручання найчастіше діагностують після операцій на серці, грудній клітці, стравоході; втручання в черевну порожнину менш схильні до такого ускладнення. Це дуже серйозна патологія, а в період, коли організм хворого ослаблений, вона прогресує з особливою силою і важко піддається лікуванню.
Післяопераційний період – серйозний етап для хворого, і дуже важливо, щоб він протікав без будь-яких загострень. Однак збільшення стану різними порушеннями після операції зустрічаються не так вже й рідко, що значно ускладнює одужання, а іноді навіть загрожує життю хворого. Самим поширеним ускладненням в хірургії вважається післяопераційна пневмонія, з нею стикається більше ніж 50% пацієнтів. Як правило, запалення легенів після хірургічного втручання найчастіше діагностують після операцій на серці, грудній клітці, стравоході; втручання в черевну порожнину менш схильні до такого ускладнення. Це дуже серйозна патологія, а в період, коли організм хворого ослаблений, вона прогресує з особливою силою і важко піддається лікуванню.
В якості безпосередніх причин, які беруть участь у формуванні ускладнення у вигляді пневмонії, розглядають:
- Інфекційний фактор. Значна роль в запальних змінах в легенях в післяопераційний період відводиться інфекції. Під час операції порушуються захисно-очисні механізми легень, знижується опірність організму, що веде до інфікування. Частими збудниками хвороби є стафілококи, кандиди, псевдомонади та ін.
- Певні захворювання. Сприяють появі симптомів ускладнення і хвороби дихальних шляхів: туберкульоз, бронхіт. Інсульт, різні ураження нервової системи також впливають на вторгнення інфекції та прогресування запального процесу в легенях.
- Тривалий наркоз, підвищена крововтрата. При операціях часто відбувається велика втрата крові, нерідко відзначається негативний вплив наркозу; всі ці фактори в більшості випадків стають приводом для виникнення запалення легенів.
Крім цього, чинниками, що неабияк впливають на зростання післяопераційної пневмонії, називають:
- Тривале хірургічне втручання. Це призводить до застою крові в малому колі кровообігу, у зв’язку із затяжним знаходженням в горизонтальному положенні.
- Значне травмування оточуючих тканин і легень.
- Брак кисню.
- Штучний кровообіг.
- Зниження температури тіла при наркозі.
- Поява тромбів різних розмірів в легеневій артерії.
Схильні до ризику в даний період отримати запалення легенів новонароджені, люди похилого віку, пацієнти з ослабленою імунною системою.
Особливо часто післяопераційну пневмонію діагностують при хворобах серця і серцевого м’яза.
Здебільшого це пов’язано з тривалим оперуванням, яке триває більше ніж 5 годин, травмуванням легень або прилеглих тканин.
У разі операції з приводу інфекційного ендокардиту ймовірність запалення легенів після втручання зростає в кілька разів, і уникнути його досить важко.
симптоми
Клінічні ознаки проявляються на 2-3 день після оперативного втручання.
Серед ознак запалення легенів в післяопераційний період найбільш часто спостерігається висока температура, проте необхідно враховувати, що така симптоматика може бути пов’язана з іншими процесами.
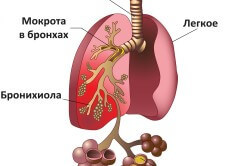
З розвитком ускладнення виникають проблеми в диханні, з’являється задишка, чутні хрипи в легенях, діагностують кашель з виділенням мокроти. При млявому перебігу виникає сухий кашель, жорстке дихання з незначними хрипами.
діагностика
лікування
Лікування патології значно ускладнюється, оскільки стан хворого після операції ослаблено, і організму важко боротися з інфекцією. Практично завжди при проявах післяопераційної пневмонії лікування включає прийом антибіотиків і введення протизапальних засобів.
При терапії антибіотиками для ефективного лікування важливо підібрати засоби за чутливістю до збудника, оскільки неправильно підібрані препарати можуть тільки погіршити стан хворого. Має велике значення вибір дози і методу введення.
Крім цього, істотним елементом лікувального курсу є призначення невеликих доз гепарину. У деяких випадках також доцільно застосування ацетилсаліцилової кислоти, як засобу профілактики тромбозу. Також пацієнтам призначають муколітичні ліки, спеціальний масаж, інгаляції.
При необхідності проводять дренаж легенів, аспірацію, аерозолетерапію тощо. У важких ситуаціях вдаються до допомоги апарату штучної вентиляції легенів. Для відновлення хворого особливу роль відіграє і збалансоване харчування.
У раціон необхідно вводити продукти з корисними мікроелементами і кислотами, спеціальні живильні суміші, вітаміни.
профілактика
У медичній практиці є поняття профілактики післяопераційного запалення легенів, яке полягає в використанні протизапальних препаратів і засобів, що сприяють зниженню інтоксикації.
Профілактика даного ускладнення може відрізнятися; це безпосередньо залежить від того, на якому органі проводиться хірургічне втручання. При операціях на серці і грудній клітці, для попередження ускладнень призначають антисекреторні ліки, компресорний трикотаж тощо.
Спільними рекомендаціями для попередження пневмонії є проведення різного роду фізіопроцедур, рухова активність, дотримання правил гігієни.
Виконання таких заходів допомагає відновити функцію легень і сприятливо позначається на процесі одужання.


