Полісегментарна пневмонія у дорослих: симптоматика і лікування
Полісегментарна пневмонія належить до розширених форм захворювання, при якій у патологічний процес залучається не один сегмент легкого, а кілька.
 При появі симптомів пневмонії для постановки правильного діагнозу потрібно звернутися до лікаря.
При появі симптомів пневмонії для постановки правильного діагнозу потрібно звернутися до лікаря.
Основна небезпека полягає у високому ризику експансивного поширення запалення з ймовірністю розвитку обширного ураження легеневих структур, тому її своєчасне розпізнавання і адекватне лікування є актуальним завданням пульмонології і педіатрії.
Пневмонією називають гостре інфекційне захворювання легеневої паренхіми, яке діагностується за фізикальними даними і / або синдромом дихальних розладів, а також на підставі інфільтративних змін на рентгенограмі. Захворюваність у дорослих і дітей в середньому становить 400-500 і 700-800 випадків на 100 000 населення відповідно.
Що таке полісегментарна пневмонія
Полісегментарна форма пневмонії є відмежованим запаленням і охоплює легеневу тканину в межах кількох анатомічних сегментів одного або двох легких (одно- і двостороння пневмонія). Найчастіше захворювання схильні діти дошкільного віку (від 3 до 7 років), проте патологія також зустрічається у дітей старшого віку і дорослих.
Чим полісегментарна форма відрізняється від інших форм пневмонії?
Полісегментарна пневмонія може бути:
- одностороння (правостороння або лівостороння): запалення може протікати в окремих сегментах різних частин одного легкого, зустрічається в 95% випадків цього виду патології;
- двостороння: уражаються сегменти в різних частках обох легенів.
Також розрізняють наступні види пневмонії:
- первинна: виникає як самостійна хвороба;
- вторинна: розвивається на тлі гострої респіраторної вірусної інфекції.
Причини розвитку та фактори, що привертають
При первинній пневмонії збудниками в більшості випадків є пневмококи, гемофільна паличка, піогенний стрептокок, стафілокок. Також можливе ураження відразу кількома бактеріальними агентами. З атипових збудників до розвитку полісегментарного запалення легенів можуть приводити мікоплазма, хламідії, легіонели.
 У більшості випадків до розвитку пневмонії призводять пневмококи.
У більшості випадків до розвитку пневмонії призводять пневмококи.
Патогени найчастіше проникають бронхогенним шляхом: при вдиханні мікробів, переселенні їх з верхніх відділів дихальної системи на тлі інфекційних захворювань або під час проведення медичних маніпуляцій (наприклад, при штучній вентиляції легенів, бронхоскопії, інгаляціях).
Після проникнення збудника відбувається його фіксація і розмноження в епітелії респіраторних бронхіол. Пневмонія розвивається при поширенні мікроорганізмів за межі респіраторних бронхіол.
Через анатомічні особливості будови легень, найбільше уражаються:
- права легеня: II, VI, X сегменти;
- ліва легеня: VI, VIII, IX, X сегменти.
Нерідко на тлі розвитку пневмонії у процес втягуються регіонарні лімфатичні вузли, виникає киснева, дихальна і серцева недостатність.
До факторів розвитку хвороби відносяться:
- вірусні інфекції верхніх дихальних шляхів;
- обструкція бронхіального дерева;
- застійна серцева недостатність;
- промислове забруднення повітря;
- травми грудної клітки;
- післяопераційний період;
- стан після стресів;
- куріння;
- виснажливі, тривалі захворювання;
- старість.
Захворювання зазвичай зустрічається у дітей з проявами ексудативно-катарального діатезу і має схильність до гіперергічних реакцій.
Симптоми полісегментарної пневмонії у дорослих і дітей
Симптоми захворювання проявляються гостро: температура тіла різко зростає до 39°C, з’являється яскраво виражений інтоксикаційний синдром (у вигляді розбитості, пітливості, адинамії, ломоти в тілі, головного болю), тахікардія.
 Для полісегментарної форми пневмонії характерне різке підвищення температури тіла.
Для полісегментарної форми пневмонії характерне різке підвищення температури тіла.
У дітей можливий розвиток сплутаності свідомості, судом. Через кілька днів з’являються інші ознаки пневмонії: уривчастий рідкісний кашель, біль в епігастральній ділянці та грудній клітці. Швидко розвивається дихальна недостатність.
Як правило, уражені легеневі сегменти знаходяться в стані ателектазу, пневмонія може затягуватися на 2-3 місяці і мати торпідний перебіг. Недозволена гостра сегментарна пневмонія може призводити до розвитку полісегментарної і хронічної форм хвороби.
Накопичення в тканинах і крові вірусних і бактеріальних токсинів завдає шкоди переважно серцево-судинній і центральній нервовій системі, викликаючи наслідки токсичного характеру: кардіоваскулярний синдром, артеріальну гіпотензію, гостру серцеву недостатність, колапс.
Діагностика
Визначення збудника грає важливу роль у встановленні виду пневмонії. На практиці лікар практично завжди призначає пацієнту антибактеріальну терапію, не маючи можливості на ранніх етапах верифікувати інфекцію. Тому діагноз встановлюється на підставі клінічних та епідеміологічних даних з урахуванням етіологічної структури сучасних пневмоній.
У 86% випадків рання клініко-бактеріологічна діагностика заснована на зіставленні даних бактеріоскопії та клініко-рентгенологічних особливостей.
При постановці діагнозу зазвичай проводиться:
- загальний аналіз крові;
- рентгенографія органів грудної клітини в двох проекціях;
- визначення чутливості до антибіотиків;
- бактеріологічне дослідження мокротиння (посів на середовища);
- виявлення збудників кількісним методом в діагностично значимих титрах (від 106 мікробних клітин в 1 мл мокротиння).
У багатьох випадках встановити етіологію збудника не вдається. Це пов’язано з різними причинами:
- неправильний збір матеріалу;
- відсутність мікробного дослідження;
- проведення антибіотикотерапії до взяття матеріалу;
- використання неадекватного методу лікування.
Складність своєчасної діагностики часто пов’язана з пізнім зверненням пацієнтів до лікаря. Також існує проблема диференціальної діагностики між грипом і пневмонією.
 Часто захворювання не вдається вчасно діагностувати через пізнє звернення до лікаря.
Часто захворювання не вдається вчасно діагностувати через пізнє звернення до лікаря.
В період епідемії помилково діагностується грип, гостра респіраторна інфекція. У більшості випадків це зазначається на поліклінічному етапі.
У стаціонарі нерідко не діагностуються пневмонії, що виникають на тлі різних важких супутніх захворювань: хронічної обструктивної хвороби легень, цереброваскулярних, серцево-судинних, онкологічних захворювань, а також у літніх і ослаблених пацієнтів.
Лікування
Особливості лікування пневмонії
Амбулаторних хворих, які потребують лікування внебольничного виду пневмонії, можна умовно розділити на дві групи.
Пацієнти молодше 60 років без супутніх патологій
До першої групи належать пацієнти молодше 60 років, які не мають супутніх патологій. У більшості випадків адекватну відповідь від антибіотикотерапії можна отримати при застосуванні засобів для перорального застосування.
 Для лікування пневмонії призначають антибіотики.
Для лікування пневмонії призначають антибіотики.
Препаратами вибору є макролідні антибіотики або амоксицилін. Групі макролідів зазвичай віддають перевагу на тлі непереносимості β-лактамів або при наявності підозри на атипову етіологію захворювання (хламідії, мікоплазма). В якості альтернативних засобів призначаються фторхінолони.
Пацієнти похилого віку та хворі з супутніми захворюваннями
До другої групи належать пацієнти похилого віку та/або хворі, які мають супутні захворювання, що впливають на етіологію хвороби і є факторами ризику несприятливого прогнозу. До них відносяться:
- хронічна обструктивна хвороба легень;
- цироз печінки;
- цукровий діабет;
- хронічна ниркова недостатність;
- застійна серцева недостатність;
- алкоголізм, наркоманія;
- дефіцит маси тіла.
Адекватний клінічний ефект у пацієнтів цієї групи також може бути отриманий при застосуванні пероральних антибіотиків. Імовірність етіологічної ролі грамнегативних бактерій у хворих, які мають супутні патології, вища, тому в якості препарату вибору рекомендований амоксицилін/клавуланат.
У зв’язку з можливою хламідійною етіологією таким пацієнтам може призначатися комбінована терапія макролідами і β-лактамами; альтернативою може бути застосування респіраторних фторхінолонів (левофлоксацин, моксифлоксацин).
Терапія госпітальної пневмонії
Хворим, у яких діагностовано госпітальний вид пневмонії при важкому перебігу патології, показано парентеральне введення антибіотиків широкого спектру дії, які максимально перекривають грампозитивну і грамнегативну передбачувану флору: фторхінолони, цефалоспорини III-IV поколінь, карбапенеми.
При госпітальній пневмонії показано парентеральне введення антибіотиків.
Лікування пацієнтів з вираженим імунодефіцитом
При вираженому імунодефіциті, декомпенсації супутніх захворювань також може знадобитися комбінована антимікробна терапія – поєднання аміноглікозидів і цефалоспоринів (синергетичний вплив щодо синьогнійної палички) або макролідів (при наявності підозри на легіонельозну пневмонію).
Як оцінюється ефективність лікування
Основні критерії адекватності проведеного лікування:
- зниження температури тіла до <37,5 °C;
- відсутність інтоксикації організму, гнійного мокротиння, дихальної недостатності (при частоті дихання до 20/хв), негативної динаміки на рентгенограмі;
- нормалізація показників крові: кількість лейкоцитів <10х10^9/л, нейтрофілів <80%, юних форм <6%.
При довготривалій симптоматиці необхідна диференціальна діагностка, особливо з такими захворюваннями, як туберкульоз, рак легені, застійна серцева недостатність та інші.
У відновний період медикаментозне лікування може бути доповнене методами фізіотерапевтичного впливу: ультрависокочастотної терапією (УВЧ), індуктотермією, лікарським електрофорезом, ультрафіолетовим опроміненням (УФО) на грудну клітку. З метою поліпшення дренажу бронхіального дерева призначається дихальна гімнастика, вібромасаж, масаж грудної клітини.
Можливі ускладнення
До числа ускладнень полісегментарної форми пневмонії відносять:
- обструктивний синдром;
- фібринозний і серозний плеврит;
- абсцес легені;
- емпієма плеври.
Шанси на успішний результат захворювання значно вищі у пацієнтів, які своєчасно звернулися за допомогою і дотримуються всіх лікарських призначень.
Полісегментарна пневмонія: що це таке?
Полісегментарна пневмонія – різновид запалення легенів, при якій уражається відразу кілька функціональних сегментів дихальних органів. Це дуже важка хвороба, яка вимагає комплексного тривалого лікування.
Справа в тому, що така форма розвитку хвороби призводить до масивної інфільтрації альвеол, що практично неминуче призводить до легеневої недостатності.
У чому проявляється полісегментарна пневмонія, з яких причин вона розвивається і чи можна вилікувати цю патологію?
Довідка: Сегмент легкого – це ділянка, яка містить у собі велику кількість альвеол і один бронх із загальною кровоносною системою.
Причини розвитку хвороби
Полісегментарна пневмонія не є самостійним захворюванням. Виникнення в легких кількох вогнищ ураження говорить про те, що раніше була запущена якась хвороба, в результаті чого розвинулося ускладнення.
Основні причини даного недугу:
- Ускладнення традиційного запалення легень;
- Неправильне проведення антибактеріальної терапії;
- Вірусні та бактеріальні інфекції (найчастіше – стрептокок і стафілокок, а також хламідії);
- Грибкові захворювання;
- Недоношеність у випадках з новонародженими дітьми.
Також причиною полісегментарної пневмонії може стати зловживання алкоголем і його результат – інтоксикація організму. Ослаблення імунітету, неминуче виникає у алкоголіків, часто призводить до різних ускладнень, в тому числі і до розглянутого захворювання.
Класифікація хвороби
Полісегментарна пневмонія ділиться на кілька видів залежно від особливостей збудника захворювання і локалізації вогнищ ураження.
- Позалікарняна (негоспітальна). Підхопити таку форму пневмонії можна де завгодно – на роботі, в навчальному закладі, на вулиці, в домашніх умовах. Мікроорганізми, що вражають легені, не володіють особливим імунітетом до використовуваних препаратів, а значить, лікування проходить відносно легко і швидко.
- Лікарняна. Ця форма захворювання розвивається в умовах клініки. «Місцеві» мікроорганізми вже встигли пристосуватися до впливу деяких антибактеріальних препаратів, вилікувати така недуга складніше, при цьому часто виникають ускладнення.
Інша класифікація – за місцем локалізації вогнищ ураження.
Правобічна полісегментарна пневмонія
Виникнення множинних вогнищ ураження в правій легені обумовлено особливостями будови його бронхіальної системи.
Бронхи правої легені спрямовані вниз навскоси, через що:
- Зростає концентрація коленообразуючих бактерій;
- Практично неминуче виникає нижнедолева пневмонія, адже мікроорганізми легко виявляються в нижній частині легкого.
Проте ризик ураження сусідніх органів невеликий, адже розташовані вони від правої легені досить далеко.
Лівобічна полісегментарна пневмонія
Симптоматика практично не відрізняється від правобічної форми, але небезпека більша. Справа в тому, що зовсім поруч з легким розташовані серце та аорта.
Мікроорганізми швидко проникають у серцевий м’яз, а через великі кровоносні судини інфекція легко поширюється по організму, викликаючи численні ускладнення.
Саме тому лівобічну полісегментарну пневмонію потрібно лікувати в клініці під наглядом медперсоналу, при тому, що правостороння форма, хоч і не завжди, але може протікати в домашніх умовах.
Двостороння форма хвороби включає в себе всі негативні прояви, зазначені вище. Це важка ступінь недуги, яка лікується довго і важко, причому не завжди ця терапія дає позитивний результат – відсоток смертності досить високий.
Симптоми
Загальні ознаки захворювання не залежать від локалізації осередків ураження. Вся симптоматика умовно ділиться на дві категорії: бронхолегенева і інтоксикаційна.
До перших відносяться:
- Минаючий виснажливий кашель;
- озноб;
- Сильний хрип при спробі зробити глибокий вдих;
- Біль у грудній клітці (сторона больових відчуттів залежить від сторони розташування вогнищ, причому при тяжкого ступеня недуги біль може не вщухати навіть при повному спокої).
- На початкових стадіях хвороби ці симптоми іноді плутають зі звичайною застудою, що призводить до неприємних наслідків – витрачається багато часу на марне лікування від ГРВІ або грипу.
- Інтоксикаційні симптоми визначають тяжкість стану пацієнта.
- Чим яскравіше вони проявляються, тим гірше почувається людина:
- Не спадає температура, що перевищує позначку в 39 градусів;
- Слабкість у м’язах, що супроводжується суглобовими болями;
- лихоманка;
- Головний біль, нудота і запаморочення.
У разі розвитку пневмококової пневмонії інтоксикаційна симптоматика «приходить» раптово – на тлі відносно нормального стану, яке кілька «затьмарене» простудною хворобою. При цьому ознобу і лихоманки часто передують підвищена пітливість і сильна стомлюваність навіть без високих навантажень на організм.
Важливо! Температура хоч і висока, але стабільна. Це добре тим, що не дає додаткових навантажень у вигляді постійних стрибків від нешкідливих 37.5 до спеки під 40.
Бронхолегеневий синдром
Бронхолегеневий синдром виникає при масовому розмноженні бактерій у бронхах і трахеї. Також сприяє його розвитку скупчення інфільтрату в термінальній частині бронхіального дерева. У випадку з полісегментарною пневмонією організм буде намагатися очистити дихальні шляхи від скупчується рідини. Це викличе тривалий і виснажливий кашель.
Ознаки бронхолегеневого синдрому:
- Продуктивний кашель (з виділенням мокроти);
- Хрипи;
- Запалення плевральних листків з болем у грудній клітці.
Ці симптоми явно свідчать про те, що людина страждає від запалення легень, але виявити точну локалізацію вогнищ і їх кількість з їх допомогою не можна. Для точної діагностики потрібно рентген легень.
Важливо! При бронхолегеневому синдромі біль у грудях може виникати не тільки під час кашлю, а й при будь-якому неакуратному русі торса.
Діагностика
Головний метод виявлення хвороби – рентген легень. Але найчастіше його може не вистачити.
У цьому випадку лікар оцінює загальний стан пацієнта і призначає йому аналізи:
Якщо раптом виникне підозра, що причина симптомів пневмонії – чужорідний предмет у дихальних шляхах, то в обов’язковому порядку призначається бронхоскопія.
Важливо! Явний показник пневмонії – наявність у крові і сечі збудника хвороби в поєднанні з показаннями рентгенограми. Якщо симптоми є, але аналізи не показують наявність запалення, то додатково призначається обстеження на предмет туберкульозу і «онкології».
Лікування
Це дуже важка форма запалення легень, яка приблизно в 35% випадків переростає в затяжну. Через це лікування має проводитися тільки в умовах стаціонару (виключення бувають вкрай рідко) і одним лікарем. Така стабільність необхідна для поетапного контролю стану пацієнта.
Принцип лікування – боротьба зі збудником хвороби за допомогою антибактеріальних препаратів. Без антибіотиків не лікується жоден різновид пневмонії.
Медики в рамках терапії призначають:
- «Амоксицилін»;
- «Цефаклор»;
- «Цефазолін»;
- «Офлоксацин»;
- «Еритроміцин»;
- «Ципрофлоксацин».
Непогано зарекомендував себе класичний пеніцилін, але лікарі все частіше відмовляються від нього на користь більш сучасних препаратів.
Не варто забувати, що при цьому різновиді пневмонії в бронхах накопичується величезна кількість мокротиння, яка не тільки утруднює дихання, але і служить прекрасним середовищем для розмноження небезпечних бактерій. Тому прийом муколітичних (відхаркувальних) препаратів необхідний.
Серед них:
- «Амброксол»;
- «Бромгексин»;
- «Амбробене»;
- «Синупрет»;
- «АЦЦ»;
- «Флюдітек»;
- «Гербіон».
Деякі з них мають протипоказання, тож самостійно вибирати ліки не варто. Використовуйте тільки ті препарати, які призначить лікар після повного обстеження.
Важливо! Ефективне лікування пневмонії неможливе без підтримки імунітету. Для цього лікар призначає хворим прийом вітамінних комплексів, а також кошти для зміцнення серця.
Ускладнення і прогноз
Ускладнення полісегментарної пневмонії бувають у тому випадку, коли пацієнтом був порушений режим лікування. Наприклад, дотримання постільного режиму – обов’язкова умова для швидкого одужання.
Якщо спробувати перенести хворобу на ногах, то терапія не буде ефективною і людина зіткнеться з:
- менінгітом;
- перикардитом;
- плевропневмонією, яка легко переходить у фіброз;
- абсцесом легень.
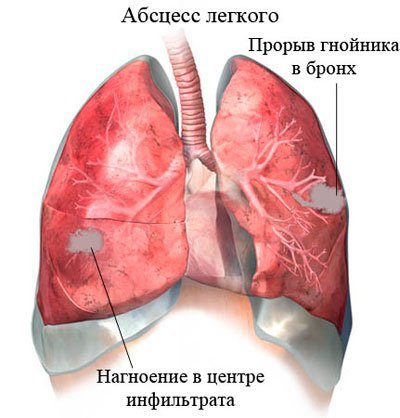
Найважче «ускладнення» – смерть. При правильному лікуванні з дотриманням усіх вимог лікаря ймовірність летального результату невелика, але при помилках у терапії запальні процеси перекинуться на інші органи, і тоді трагедії уникнути не вдасться.
Прогноз хвороби наступний:
- мінімальний курс терапії триватиме близько місяця;
- при правильному курсі лікування повністю повертаються до повноцінного життя не менше 80% пацієнтів;
- після виписки з лікарні необхідна реабілітація – санаторій, відмова від усіх шкідливих звичок, курс зміцнення імунітету.
Повне одужання можливе тільки в умовах стаціонару, спроба вилікувати полісегментарну пневмонію вдома призводить до сумних наслідків.
Важливо! Після перенесеного запалення легень слід скорегувати режим харчування, додавши в раціон велику кількість вітамінних продуктів, а також налагодити режим дня – від нічних «посиденьок» слід відмовитися хоча б на час.
Полісегментарна пневмонія – небезпечне захворювання, що викликає множинні запальні вогнища в легенях. Щоб уникнути наслідків, лікуватися потрібно під наглядом лікарів, приймати антибіотики і дотримуватися суворого постільного режиму.
Спроби самолікування можуть закінчитися сумно, нерідкі смертельні випадки. Якщо ж курс терапії пройдений повністю, то повернення до звичної повноцінного життя – питання кількох місяців!
Відео
Характерні особливості сегментарної пневмонії. Як діагностувати і лікувати?
Сегментарна пневмонія у дорослих – різновид хвороби, коли запальна реакція охоплює будь-який легеневий сегмент.
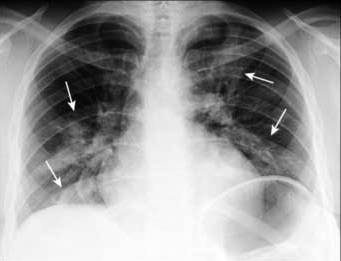
Найбільш серйозним проявом вважається полісегментарна пневмонія (МКБ-10 – від J12 до J18 в залежності від етіологічних особливостей), коли процес розвивається одночасно в кількох сегментах одного або обох легенів. Площа ураження може бути досить великою, що призводить до важкого її течіння.
До найбільш поширених збудників сегментарної пневмонії відносяться пневмококи, стрептококи, стафілококи і гемофільна паличка. Значно рідше етіологічний механізм запускається:
- хламідіями;
- мікоплазмою;
- легіонелою.
Не можна виключати ймовірність ураження:
- синьогнійною і кишковою паличкою;
- клебсіелою;
- ацінобактеріями.
Провокаторами можуть стати віруси (аденовіруси, віруси парагрипу та інші віруси респіраторного типу).
У здорової людини імунітет надійно захищає легені від впливу патогенних мікроорганізмів. Хвороба розвивається при погіршенні імунної захищеності.
Можна виділити такі основні провокуючі фактори:
- хвороби дихальних органів:
- бронхіт;
- астма;
- емфізема;
- туберкульоз;
- плеврит;
- респіраторний дистрес-синдром.
- серцево-судинні захворювання;
- онкологія будь-якої локалізації;
- імунодефіцит (системні патології, ВІЛ);
- токсичне ураження, погана екологія, шкідливі викиди на виробництві, надмірне куріння;
- погані побутові умови, неправильне харчування, часті і тривалі стреси;
- переохолодження організму;
- неправильне лікування.
До групи підвищеного ризику розвитку даної хвороби можна віднести:
- літніх людей (старше 60 років);
- людей, які захоплюються курінням, наркотиками і алкоголем;
- перенесли черепно-мозкову травму;
- вимушених тривалий час перебувати в лежачому положенні;
- часто піддаються простудним захворюванням.
Інфекція може потрапити в легеневі сегменти різними способами. Варто пам’ятати, що хвороба може бути заразною.
Виділяються такі шляхи зараження:
- спадний шлях з верхніх дихальних шляхів;
- гематогенний шлях через кров;
- лімфогенний шлях по лімфатичних каналах.
Найбільш часто інфекція поширюється низхідним способом. З носової і ротової порожнини вона потрапляє в гортань, звідки направляється через бронхи і трахею в легені.
Як правило, ураження починається з кореневої зони, де збудник осідає в лімфатичних каналах. Запалюється проміжна тканина і перегородки, після чого уражаються альвеоли з утворенням фібринозного випоту.
Гематогенний і лімфогенний шлях поширення інфекції забезпечують хронічні вогнища, що знаходяться в інших внутрішніх органах. Нерідко такими джерелами стають:
- запальні патології шлунково-кишкового тракту;
- тонзиліт;
- гайморит;
- пієлонефрит;
- карієс.
З цих вогнищ збудник потрапляє в кров або лімфу і направляється в легені.
Класифікація
У людини легені складаються з частки з сегментною структурою. Кожен сегмент являє собою певну кількість ацинусів (невеликих часточок), при цьому він має власну систему кровообігу, що включає сегментарні відгалуження легеневої артерії, і свою іннервацію, а також сегментарні бронхи, що забезпечують індивідуальну вентиляцію.
У правій легені верхня частка має 3 сегменти (передній, задній і верхівковий), середня частка – 2 сегменти (латеральний і медіальний), а нижня частка – 5 сегментів (верхній і базальні сегменти – медіальний, передній, латеральний і задній). У лівій легені його верхня частка додатково містить ще 2 сегменти – нижній і верхній язичковий. У будь-якому з них може розвинутися запальний процес.
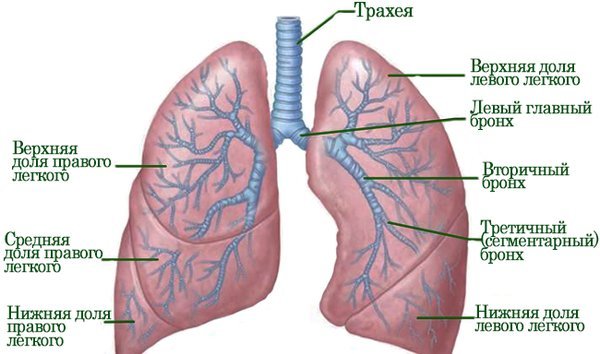 Схема сегментарної будови легенів
Схема сегментарної будови легенів
З урахуванням локалізації вогнища ураження і площі охоплення виділяються такі види пневмонії:
- Сегментарна пневмонія – запалення одного з перерахованих сегментів у правому або лівому легкому.
- Субсегментарна пневмонія може торкнутися кілька або всі сегменти в одній частці легені.
- Полісегментарна пневмонія. Найбільш небезпечний варіант хвороби, ураженню піддаються сегменти в різних частках одного або обох легенів.
За формами і умовами виникнення класифікуються такі різновиди хвороби:
- Позалікарняна – виникає вдома, відрізняється досить сприятливим перебігом.
- Нозокоміальна – пневмонія, що виникла при перебуванні в стаціонарі більше 2-х діб.
- Аспіраційна – патологія пов’язана з:
- порушенням ковтального або кашльового рефлексу;
- втратою свідомості;
- сильним сп’янінням;
- епілептичним нападом і т.д.
Міжнародна класифікація окремо виділяє пневмонію, що виникає при імунодефіциті (синдром Брутона, ВІЛ, онкологічні ускладнення).
- одностороння – лівостороння або правобічна патологія, коли запалення розвивається тільки в одній легені;
- двостороння, що характеризується ураженням обох легень.
Нарешті, виходячи з етіологічного механізму, виділяється первинна і вторинна пневмонія. У першому випадку хвороба виступає як самостійна патологія, спричинена інфекційним ураженням.
Симптоми
Сегментарна пневмонія розвивається стрімко, а симптоматичні прояви яскраво виражені практично з першого дня хвороби. Інкубаційний період при типовому зараженні в середньому становить 3 доби, а при атиповому може подовжитися до 10-14 днів.
Виділяються наступні симптоми:
- Початок гострий з підвищенням температури тіла вище 39 °C.
- Кашель з:
- виділенням мокроти;
- кровохарканням;
- порушенням дихання;
- задишкою;
- больовими відчуттями в області грудної клітини;
- вологими хрипами при прослуховуванні.
- Ознаки системного характеру:
- запаморочення;
- головний біль;
- втрата апетиту;
- загальна слабкість;
- швидка стомлюваність;
- сплутаність свідомості.
- Прояви з боку шлунково-кишкового тракту, виражаються:
- нудотою;
- блювотою;
- порушенням стільця.
- М’язова слабкість, біль у суглобах.
- Зниження артеріального тиску.
- Підвищена пітливість.
- Шкірний ціаноз.
- Порушення серцевого ритму, тахікардія.
Коли розглядається історія хвороби полісегментарної пневмонії, перш за все, встановлюється вид інфекції, спосіб зараження.
У клінічній картині відзначається тип пневмонії (одностороння або двостороння), кількість уражених сегментів у різних легеневих частках, тяжкість перебігу.
Коли розвивається позалікарняна двостороння полісегментарна пневмонія, історія хвороби включає повний аналіз причин, що спровокували її.
По тяжкості проявів встановлюється клінічна категорія. Саме по ній визначається необхідність госпіталізації і вид стаціонару (звичайна терапія, цілодобове спостереження, реанімація).
Діагностика
- Збір і ретельний аналіз анамнезу.
- Фізикальний огляд, в тому числі прослуховування з використанням фонендоскопа і контроль температури тіла.
- Пальпація лімфатичних вузлів.
- Загальний аналіз крові і сечі. Визначається рівень лейкоцитів і зміна ШОЕ. У сечі виявляються білки.
- Біохімічний аналіз крові, бактеріальний посів. Проводиться для визначення типу інфекції.
- Біохімічний аналіз харкотиння, що виділяється при кашлі.
- Рентгенографія. Це найбільш інформативний інструментальний спосіб, що визначає локалізацію та розмір осередку ураження.
- МРТ та комп’ютерна томографія. Вони дозволяють уточнити діагноз і провести правильне диференціювання хвороби.
- ІФА-аналіз для уточнення збудників.
На підставі отриманих результатів ставиться точний діагноз з визначенням типу збудника. Забезпечується повна класифікація патології, що дозволяє оптимізувати схему лікування. Одночасно визначається наявність алергічної реакції на медичні препарати.
Лікування у дорослих
Лікування хвороби має на увазі комплексну терапію. Залежно від клінічної картини призначаються такі групи препаратів, як:
- Антибіотики (цефалоспорини, пеніциліни, фторхінолони) – призначаються з урахуванням типу інфекції.
- Муколітики.
- Відхаркувальні засоби.
- Бронхолітики.
- Антипіретики.
- Антигістаміни.
- Глюкокортикостероїди для зупинки запального процесу.
- Седативні засоби.
- Жарознижуючі ліки.
- Знеболюючі засоби.
- Вітамінні комплекси.
- Пробіотики для відновлення мікрофлори після прийому антибіотиків.
- Імуностимулятори.
Крім лікарських засобів, ефективність лікування підвищує фізіотерапія. При лікуванні пневмонії активно використовуються такі способи:
- електрофорез з лікарськими препаратами;
- індуктотермія;
- оксигенотерапія;
- використання УВЧ;
- вплив ультрафіолетовим опроміненням.
Додатково за призначенням лікаря застосовується:
- лікувальний масаж;
- вібромасаж;
- дихальна гімнастика.
Комплексна терапія зазвичай триває 20-25 днів.
Можливі ускладнення
Сегментарна пневмонія при відсутності належного лікування небезпечна своїми ускладненнями. У занедбаній стадії можливі такі наслідки:
- Дихальна недостатність, аж до повної зупинки дихання.
- Накопичення гною і абсцеси в легенях.
- Пневмоторакс.
- Серцева недостатність, порушення функцій міокарда.
- Хронічні патології органів дихання – астма, бронхіти.
- Порушення печінкових функцій, що дуже ймовірно при правобічній пневмонії.
- Плеврит.
- Формування тривимірного фіброзу.
- Ураження центральної нервової системи.
Важка форма сегментарної пневмонії здатна призвести до серйозних патологій, аж до летального результату. У міру прогресування хвороби відбуваються незворотні структурні зміни в легеневій тканині.
Профілактика
Як і будь-яке серйозне захворювання, пневмонію легше запобігти, ніж лікувати. Профілактика хвороби пов’язана з усуненням провокуючих чинників:
- відмова від шкідливих звичок – куріння, зловживання алкоголем;
- правильний спосіб життя з достатньою фізичною активністю;
- раціональне харчування з підвищеним вживанням фруктів і овочів;
- повноцінний відпочинок;
- своєчасне лікування простудних хвороб.
Важливим моментом профілактики є постійне підвищення імунітету. Це дозволить запобігти ризику розвитку пневмонії.
Стандарти, протоколи та історії хвороби (скачати)
висновок
Сегментарна пневмонія є серйозною патологією, яка вимагає раннього виявлення та ефективного комплексного лікування. Хвороба відразу починається гостро з вираженими ознаками. При появі перших симптомів необхідно терміново звернутися до лікаря. Самолікування і лікування без антибіотиків можуть тільки посилити проблему.
Причини і лікування полісегментарної пневмонії у дорослих
Пневмонія або ж запалення легенів у загальному розумінні є запальною патологією змішаного або інфекційного генезу, суть якої полягає в залученні в процес паренхіми бронхів і легеневих структур.
У переважній більшості випадків захворювання визначається інфекційною природою (близько 85% випадків), дещо рідше причина криється в аспірації (проникненні в легеневі структури і бронхи чужорідних речовин і об’єктів), застоях, алергічній реакції.
Незалежно від виду, йдеться про складне і важке захворювання, що володіє потенційною летальністю.
Серед усіх видів запалення легенів особливу небезпеку становлять так звані розширені форми пневмонії, коли в патологічний процес залучається не один сегмент легкого, а ціла група – це так звана полісегментарна пневмонія.
Основна небезпека цього типу захворювання полягає в ймовірності експансивного поширення патологічного процесу, з поступовим розвитком генералізованого (обширного) ураження легеневих структур. В усіх випадках не обійтися без допомоги пульмонолога. Що ж потрібно знати про недугу?
Причини розвитку патологічного процесу
Полісегментарна пневмонія у дорослих – це багатофакторне захворювання, здатне розвиватися за цілою групою патологічних причин. Це аксіоматично. Всі фактори умовно можна поділити на дві категорії.
- Перша охоплює проникнення в організм патологічної флори, яка інфікує легкі і нижні дихальні шляхи, і провокує розвиток важких запальних процесів.
- Друга має опосередкований вплив на можливість захворіти і стосується стану імунітету.
- Серед найбільш поширених видів мікроорганізмів, здатних спричинити пневмонію, можна назвати:
Справжні рекордсмени в області провокації запальних процесів в нижніх дихальних шляхах. За різними оцінками провокують запалення легенів в 70-90% всіх клінічних випадків.
Тригером стає зниження імунітету, постійний механічний вплив на легені, термічні опіки легеневих структур і інші фактори. Вони викликають гостро-поточні запалення легенів зі стрімким початком. Але це не завжди непорушна істина. Багато що залежить від особливостей організму пацієнта.
В першу чергу стафілококи, здатні створювати в місці ураження ціле співтовариство собі подібних з масою внутрішніх шарів. Внаслідок цього ускладнюється лікування: антибіотики знищують зовнішні стафілококові конгломерати, не зачіпаючи внутрішні шари, тим самим терапія стає неповноцінною.
Дещо рідше йдеться про стрептококи, які провокують порівняно м’які форми захворювання.
нетрадиційні мікроорганізми
Пневмонія, викликана неспецифічними або ж інакше кажучи нетиповими організмами, називається атиповою.
Найбільш часто в справу вступають:
- хламідії (провокують м’які форми запального процесу, така пневмонія швидко хронізується і важко лікується, часто рецидивує);
- легіонели (винуватці вкрай складних запальних процесів, часто мова йде про інтерстиціальні форми хвороби з залученням паренхіми і оточуючих структур; захворювання потенційно летально майже в 100% випадків);
- мікоплазми (уреаплазми і інші види мікоплазми; провокують складні, які тривалий час протікають форми захворювання, хоча й не небезпечні для життя і здоров’я).
- Дещо рідше винуватцями виступають герпетичні агенти 1-6 типів.
Як правило, багато хто з описаних мікроорганізмів є сусідами з людиною з початку його життя, будучи частиною умовно-патогенної флори тіла. Однак це далеко не означає, що хворіють усі.
Як проникають зазначені агенти в організм?
Шляхів передачі кілька:
- Перший шлях – повітряно-крапельний. При вдиханні частинок слини, слизу інфікованої людини неминуче настає інфікування. Перейде воно в пневмонію чи ні – залежить від сили імунної відповіді організму потенційного нового носія вірусу або бактерії. Досить деякий час знаходитися поряд з хворим або інфікованим, щоб самому стати носієм.
- Побутовий або контактно-побутовий шлях. Бактерії і віруси проникають в організм нового носія через рукостискання, поцілунки, інші фізичні контакти нестатевого плану.
- Наступний шлях – статевий. Особливо часто за допомогою статевого шляху транспортуються венеричні інфекції: мікоплазми різних видів, хламідії та інші. Найбільш небезпечні орально-генітальні контакти незахищеного характеру.
- Спадний шлях. При проходженні дитини по родових шляхах матері.
- Перинатальний або внутрішньоутробний шлях. За плацентою до дитини.
За організму агенти пересуваються зі струмом лімфи і крові.
Вплив імунітету на розвиток пневмонії
Імунітет надає найбезпосередніший вплив. Чим слабкіше відповідь, тим вище ймовірність важких поразок нижніх дихальних шляхів.
До основних причин зниження імунної відповіді відносяться:
- Надмірні фізичні навантаження. Позначаються на організмі пацієнта за допомогою вироблення великої кількості гормонів кори надниркових залоз: кортизолу, норадреналіну, адреналіну. Ці речовини пригнічують вироблення лейкоцитів і Т-лімфоцитів.
- Схожа дія має перебування в постійному стресі. Тривалі психоемоційні навантаження роблять на імунітет таке ж негативний вплив.
- Куріння. Викликає стеноз великих і дрібних периферичних судин. Клітини імунітету, таким чином, просто не встигають до потрібного місця вчасно.
- Такий же ефект справляє зловживання алкоголем. Етиловий спирт – ворог імунітету. Максимально допустима доза алкоголю становить 30-50 мілілітрів.
- Термічні, хімічні ураження легеневих структур і нижніх дихальних шляхів. Особливо ризикують особи, професійно зайняті на хімічних і гарячих виробництвах.
Ось лише деякі з факторів. Потрібно зміцнення захисних сил організму, щоб усе обмежилося банальною гострою респіраторною вірусною інфекцією.
вплив віку
Вік надає на ймовірність становлення пневмонії непрямий вплив. З плином років імунна система починає працювати менш активно. Це позначається на ризику розвитку запалення легенів.
Окрему категорію випадків становить наявність пневмонії у лежачих людей похилого віку. В цілому ж пацієнти похилого віку ризикують стати заручниками запалення легенів більше.
Класифікація полісегментарної пневмонії
Якщо об’єднати всі існуючі класифікації за різними критеріями, можна виділити наступні характерні види пневмонії:
Залежно від характеру типовості запалення легенів можна виділити:
- типову полісегментарну пневмонію. Виникає в результаті впливу типової флори: піогенної, пневмококів та інших;
- атипову пневмонію. Розвивається внаслідок впливу на організм атипових мікроорганізмів: мікоплазм, хламідій, легіонелл, клебсієл.
Зазначені форми мають багато спільного, незважаючи на видимі відмінності в перебігу та клінічній картині.
Залежно від поширеності процесу виділяють:
- односторонню полісегментарну пневмонію. Може бути правостороння або лівостороння;
- двосторонню полісегментарну пневмонію. Вражені відразу обидва легень. Зустрічається подібне, проте ж, вкрай рідко.
Набагато частіше двостороння пневмонія розвивається в крупозної, генералізованої формі, але не полісегментарної.
Залежно від характеру патологічного процесу можна говорити про:
- аспіраційну пневмонію. Розвивається вона внаслідок проникнення в дихальні шляхи сторонніх рідин і речовин. Як правило, мова йде про блювотні маси, крові та інших. Якщо речовини занадто багато, ризик невблаганно зростає;
- застійне запалення легенів. Розвивається, переважно, у людей похилого віку або лежачих пацієнтів будь-якого віку;
- інфекційно-запальну пневмонію. Це найбільш часта різновид запального процесу. Розвивається, як і випливає з назви, через інвазію вірусами, бактеріями, грибками (рідше);
- нарешті, можна виділити гостру полісегментарну пневмонію і хронічне запалення легеневих структур.
На практиці ці класифікації не мають великого сенсу. Однак терапія кожного з видів вимагає індивідуального підходу.
симптоми

Оскільки мова йде про вогнища, причому відразу кількох, симптоматика буде досить характерною і вираженою (якщо не доводиться говорити про мікоплазменну і хламідійну пневмонію).
Серед типових проявів можна визначити:
- болі за грудиною. Зустрічаються майже завжди. Це перший ознака, що вказує на присутність запального процесу в нижніх дихальних шляхах. Болі посилюються при вдиху, видиху. Також стають сильнішими при кашлі;
- підвищення температури тіла до фебрильних відміток. Триває приблизно 3-7 днів. Потім протягом 2-3 днів триває період уявного благополуччя, але це лише небезпечна ілюзія. Лікування потрібно продовжувати;
- симптоми загальної інтоксикації організму з переважанням головного болю, запаморочення, слабкість, розбитості;
- задишка. Характеризується підвищенням числа дихальних рухів за хвилину. Задишка проявляється навіть у стані спокою;
- задуха: неможливість нормально вдихнути або повністю видихнути;
- кашель завершує клінічну картину. Може бути продуктивним або непродуктивним.
Прояви та їх інтенсивність варіюються від пацієнта до пацієнта. Єдиної клінічної картини немає, і не може бути.
лікування
Застосовуються препарати кількох фармацевтичних груп:
- Протизапальні нестероїдного походження – для купірування болю і запалення, і зниження температури. Назви: Ібупрофен, Парацетамол, Ібуклін, Нурофен.
- Антибактеріальні препарати групи тетрациклінів, фторхінолонів, макролідів і інших, в залежності від результату бактеріологічного посіву мокротиння на живильні середовища.
- Стероїдні протизапальні засоби. Призначаються в крайніх випадках при тяжкому перебігу захворювання. Сюди входять такі ліки, як Преднізолон та інші.
У комплексі зазначених препаратів цілком достатньо. Також може знадобитися використання анальгетиків.
прогноз
У всіх випадках сприятливий. Однак це не означає, що потрібно підходити до лікування абияк. Йдеться про сприятливий прогноз при грамотній і своєчасній терапії. В іншому випадку результат непередбачуваний.
Полісегментарна пневмонія є небезпечним і складним захворюванням. Воно досить підступне, оскільки клінічна картина в деяких випадках може бути розмитою. Потрібна ретельна діагностика і грамотне лікування. Тільки так можливе одужання протягом 20-40 днів.


