Вогнищева пневмонія або бронхопневмонія: симптоми і лікування
Бронхопневмонія – це гостре інфекційно-запальне захворювання легень із залученням всіх структурних елементів і обов’язковим ураженням альвеол, розвитком в них запальної ексудації (з виходом рідкої частини плазми крові з кровоносного русла в навколишні тканини, «просочуванням»).
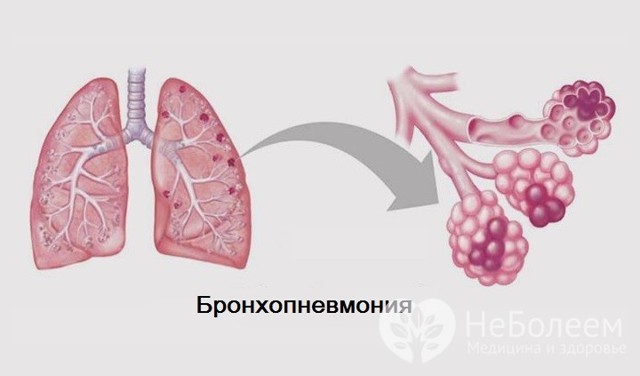 Запалення стінок бронхіол при бронхопневмонії
Запалення стінок бронхіол при бронхопневмонії
Бронхопневмонія – різновид пневмонії, при якій дивуються не тільки тканини легень, але й прилеглі структурні елементи бронхіального дерева. Запальний процес в даному випадку носить осередковий характер: він поширений в межах сегмента, часточки або ацинуса.
Бронхопневмонія не пов’язана з конкретним типом збудника; при прогресуванні може трансформуватися в часткову пневмонію. У вигляді самостійного захворювання вона зустрічається у дітей і літніх пацієнтів, в зрілому віці найчастіше стає ускладненням інших захворювань.
У структурі причин смертності пневмонія займає 4-е місце після серцево-судинних, онкологічних захворювань і травм.
Основним заходом профілактики бронхопневмонії є своєчасне лікування гострих респіраторних захворювань.
Синонім: вогнищева пневмонія.
Причини і фактори ризику
Найбільш часті збудники позалікарняних (що виникли в побутових умовах) бронхопневмоній:
- пневмококи (Streptococcus pneumoniae) – лідирують в рейтингу збудників, на їх частку припадає від 70 до 90% всіх випадків;
- гемофільна паличка (Haemophilus influenzae);
- мікоплазма (Mycoplasma pneumoniae), 20-30% пацієнтів молодше 35 років інфікуються цим збудником;
- хламідія (Chlamydia pneumoniae);
- легіонелла (Legionella pneumophila);
- моракселла (Moraxella (Branhamella) catarrhalis);
- клебсієлла, паличка Фрідлендера (Klebsiella pneumoniae);
- кишкова паличка (Escherichia coli);
- золотистий стафілокок (Staphylococcus aureus);
- гемолітичний стрептокок (Streptococcus haemolyticus).
 Найбільш часта причина бронхопневмонії – поразка інфекціями
Найбільш часта причина бронхопневмонії – поразка інфекціями
Якщо пневмонія розвивається протягом 48-72 годин після госпіталізації пацієнта в стаціонар (так звана госпітальна пневмонія), основними збудниками частіше є:
- золотистий стафілокок (Staphylococcus aureus);
- синьогнійна паличка (Pseudomonas aeruginosa);
- кишкова паличка (Escherichia coli);
- клебсієлла, паличка Фрідлендера (Klebsiella pneumoniae);
- протеї (Proteus mirabilis) та інші грамнегативні мікроорганізми.
- Крім бактерій, причиною бронхопневмонії можуть стати деякі віруси: віруси грипу, парагрипу, аденовірус, респіраторно-синцитіальні і риновіруси, деякі ентеровіруси (Коксакі, ECHO) та ін.
- Характерна ознака бронхопневмонії – поліетіологічність, тобто сукупність кількох причинних факторів.
- Фактори ризику розвитку бронхопневмонії:
- тривалий стаж куріння;
- літній і дитячий вік (особливо від 3 до 9 місяців);
- вторинні імунодефіцитні стани;
- зловживання алкоголем;
- серцева недостатність з застійними явищами в малому колі кровообігу;
- терапія імунодепресантами;
- хронічна патологія бронхолегеневої зони;
- професійні шкідливості;
- несприятлива екологічна обстановка;
- пороки розвитку респіраторної системи;
- тривалий постільний режим;
- стан після оперативного втручання;
- хронічні запальні процеси ЛОР-органів.
Після проникнення патогенних мікроорганізмів у найдрібніші структури бронхіального дерева і легеневої тканини відбувається порушення місцевого імунного захисту, що дозволяє збудникам провокувати запальні зміни. На тлі запалення в тканинах бронхів і легень страждає мікроциркуляція, що призводить до розвитку ішемії; активуються процеси перекисного окислення ліпідів, відбувається місцева сенсибілізація.
Форми захворювання
Залежно від умов розвитку захворювання, розрізняють наступні його форми:
- позалікарняна (домашня, амбулаторна);
- госпітальна (нозокоміальна);
- пневмонія на фоні імунодефіциту.
У деяких класифікаціях пропонується окремо розглядати бронхопневмонії, пов’язані з медичним втручанням.
У вигляді самостійного захворювання бронхопневмонія зустрічається у дітей і літніх пацієнтів, у зрілому віці найчастіше стає ускладненням інших захворювань.
За етіологічним фактором виділяють:
- бактеріальні бронхопневмонії;
- вірусні;
- атипові.
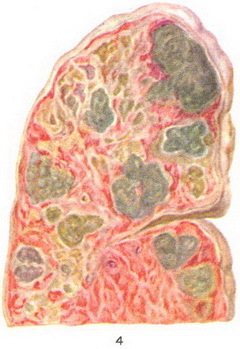
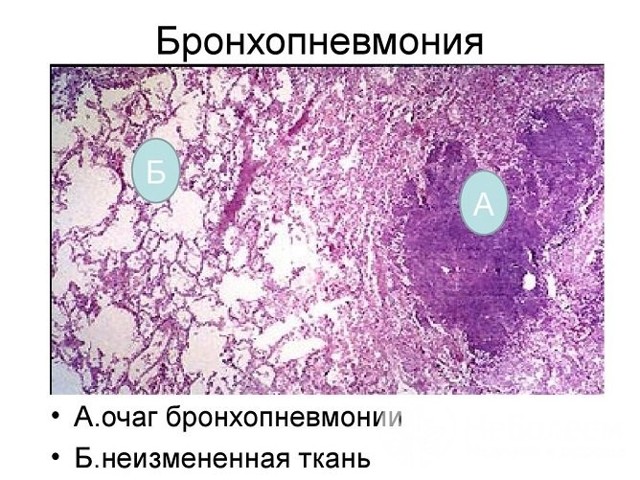 Осередок бронхопневмонії
Осередок бронхопневмонії
За ступенем тяжкості бронхопневмонії ділять таким чином:
- легкі – невиражені симптоми інтоксикації, температура тіла субфебрильна, легенева інфільтрація в межах одного сегмента, відсутні дихальна недостатність і порушення гемодинаміки;
- середньої тяжкості – помірно виражені симптоми інтоксикації, підвищення температури тіла до 38 °C, легеневий інфільтрат в межах 1-2 сегментів, ЧДР (частота дихальних рухів) – до 22 за хвилину, ЧСС (частота серцевих скорочень) – до 100 уд. / хв, ускладнення відсутні;
- важкі – виражені симптоми інтоксикації, температура тіла вище 38 °C, дихальна недостатність II (III) ступеня, порушення гемодинаміки (АТ менше 90/60 мм рт. ст., ЧСС – понад 100 уд. / хв, потреба в вазопресорах), лейкопенія менше 4 х 10^9 / л або лейкоцитоз 20 х 10^9 / л з кількістю незрілих нейтрофілів більше 10%, многодолева, двостороння пневмонічна інфільтрація, швидке прогресування процесу (збільшення зони інфільтрації на 50% і більше за 48 годин спостереження, плевральний випіт, абсцедування, азот сечовини > 10,7 ммоль / л, ДВС-синдром, сепсис, недостатність інших органів і систем, порушення свідомості, загострення супутніх захворювань).
Симптоми
У рідкісних випадках захворювання розвивається гостро, але переважно як ускладнення гострих респіраторних (в тому числі вірусних) інфекцій або гострого трахеобронхіту.
Основні симптоми:
- кашель із слизово-гнійною мокротою (часто починається з покашлювання, яке переходить у сухий непродуктивний кашель, мокрота з’являється, як правило, на другу-третю добу захворювання);
- підвищення температури тіла (частіше до субфебрильних цифр, у рідкісних випадках – до 38,5-39,5 °C);
- біль і закладеність у грудній клітці, що посилюються при глибокому диханні, кашлі (спостерігаються лише при близькому розташуванні вогнища запалення до плеври);
- задишка (до 25-40 дихальних рухів за хвилину) – необов’язковий ознак, частіше турбує дітей і пацієнтів похилого віку;
- інтоксикаційні симптоми (головний біль, запаморочення, апатія, слабкість, млявість, швидка стомлюваність, зниження або відсутність апетиту, сонливість).
 Кашель, підвищення температури, задишка – основні симптоми бронхопневмонії
Кашель, підвищення температури, задишка – основні симптоми бронхопневмонії
У пацієнтів старшого віку та дітей, ослаблених, хворих з імунодефіцитними станами або довгостроково протікаючими хронічними захворюваннями клінічна картина може носити змащений характер (без високої лихоманки, інтенсивного кашлю та задишки) або, навпаки, відрізнятися бурхливою стрімкою симптоматикою.
Бронхопневмонія може ускладнитися легеневими та позалегеневими патологічними станами.
Діагностика
Діагностичні заходи при підозрі на бронхопневмонію:
- загальний аналіз крові (виявляються лейкоцитоз з нейтрофільним зсувом вліво, прискорення ШОЕ);
- біохімічний аналіз крові (на маркери гострого запалення);
- дослідження мокротиння;
- дослідження газового складу крові;
- аускультація (встановлюються жорстке дихання, вологі хрипи, які можуть зникнути після кашлю або глибокого дихання, зрідка визначається крепітація);
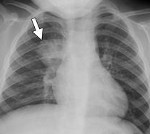
- рентгенологічне дослідження в прямій і бічній проекціях [спостерігаються помірне посилення легеневого малюнка (може бути відсутнім при незначному запаленні) і поява нечітких неоднорідних інфільтративних тіней];
- комп’ютерна томографія (показана при прикореневому процесі, вираженій бронхіальній обструкції, диференціальної діагностики з туберкульозом та новоутвореннями легень).
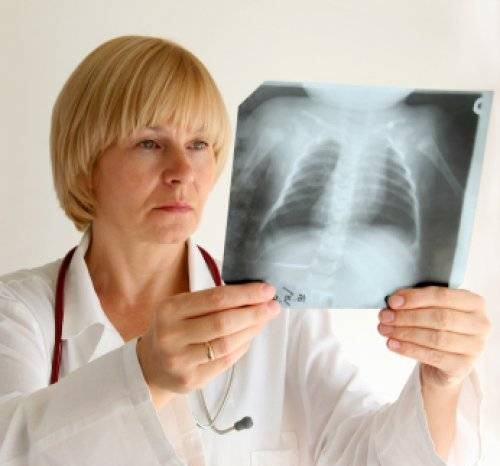
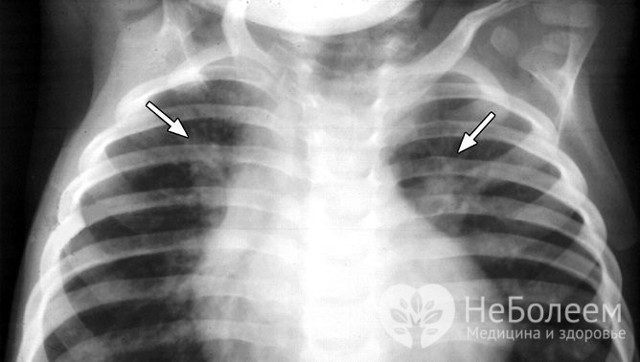 Бронхопневмонія на рентгенівському знімку
Бронхопневмонія на рентгенівському знімку

Ці таблетки спалюють 14 кг жиру за місяць! Продаються в кожній аптеці.
За свідченнями виконується поліпозиційна рентгеноскопія. Контрольне рентгенографічне дослідження проводиться не раніше ніж через 2-3 тижні при неускладненій формі бронхопневмонії.
лікування
Лікування бронхопневмонії комплексне:
- лікувально-охоронний режим (госпіталізація або амбулаторне лікування – в залежності від ступеня тяжкості, постільний режим, обмеження фізичної активності);
- лікувальне харчування (дієта №10 або 15) з великою кількістю вітамінізованого пиття;
- етіотропне лікування (антибактеріальні, противірусні, протимікробні препарати);
- патогенетичне лікування, що включає препарати для відновлення дренажної функції бронхів (муколітики та відхаркувальні засоби), бронхолітики, селективні бета-2-адреноміметики, імуномодулююча терапія, антиоксидантні засоби;
- дезінтоксикаційні засоби;
- симптоматичне лікування (від кашлю, знеболюючі, протизапальні, жарознижуючі засоби);
- фізіотерапія, ЛФК, масаж, дихальна гімнастика на стадії реконвалесценції;
- санаторно-курортне лікування, реабілітація та диспансеризація хворих.
 У складі комплексного лікування показані відхаркувальні засоби, що полегшують виведення мокроти. При адекватній комплексній терапії бронхопневмонія має сприятливий прогноз.
У складі комплексного лікування показані відхаркувальні засоби, що полегшують виведення мокроти. При адекватній комплексній терапії бронхопневмонія має сприятливий прогноз.
Можливі ускладнення і наслідки
Бронхопневмонія може ускладнитися легеневими і позалегеневими патологічними станами.
Легеневі ускладнення:
- парапневмонічний плеврит;
- емпієма плеври;
- абсцес легенів;
- гангрена легень;
- синдром бронхіальної обструкції;
- гостра дихальна недостатність.
Позалегеневі ускладнення:
- гостре легеневе серце;
- інфекційно-токсичний шок;
- неспецифічний міокардит, ендокардит;
- менінгіт;
- менінгоенцефаліт;
- ДВС-синдром;
- психози;
- анемія;
- гострий гломерулонефрит;
- токсичний гепатит.
прогноз
При адекватній комплексній терапії бронхопневмонія має сприятливий прогноз. Сприятливість прогнозу знижується при тяжкому перебігу захворювання, важкої супутньої патології, у імунокомпрометованих пацієнтів, літніх, ослаблених хворих, дітей молодшого віку.
У структурі причин смертності пневмонія займає 4-е місце після серцево-судинних, онкологічних захворювань і травм.
профілактика
Основним заходом профілактики є своєчасне лікування гострих респіраторних захворювань.
Інші профілактичні рекомендації:
- відмова від куріння;
- проведення вакцинації від грипу;
- зміцнення імунної системи;
- дотримання правил особистої гігієни (що особливо актуально в період масового поширення ГРВІ).
Відео з YouTube по темі статті:
 Олеся Смольнякова Терапія, клінічна фармакологія і фармакотерапія Про автора
Олеся Смольнякова Терапія, клінічна фармакологія і фармакотерапія Про автора
Освіта: вища, спеціальність «Лікувальна справа», кваліфікація «Лікар». Аспірант кафедри клінічної фармакології, кандидат медичних наук, спеціальність «фармакологія, клінічна фармакологія». Професійна перепідготовка, спеціальність «Менеджмент в освіті».
Інформація є узагальненою і надається в ознайомлювальних цілях. При перших ознаках хвороби зверніться до лікаря. Самолікування небезпечно для здоров’я!
вогнищева бронхопневмонія
Вогнищева бронхопневмонія – поняття широке і має на увазі під собою об’єднання різних, за своїми клінічними ознаками і походженням, проявів форм пневмонії. Головна відмінна їх особливість – залучення в запальний процес деяких ділянок легкого в рамках сегмента, ацинуса або часточки.
Вогнищева пневмонія досить часто починається з поразки бронхів, що послужило приводом для її назви – бронхопневмонія. Починається і як самостійне захворювання або ж бере свій початок на тлі різноманітних патологічних процесів. Зустрічається в даний час набагато частіше, ніж крупозна.
Збудниками бронхопневмонії може бути різноманітна бактеріальна флора. Віруси також є винуватцями гострої осередкової пневмонії, наприклад, при пситтакозі, грипі, орнітозі. Зустрічаються випадки, коли причиною є поєднання бактерій і вірусів.
Останнім часом причиною виникнення вогнищевої пневмонії є мікоплазми та гриби. Також багатьом відомо, що так звану «хворобу легіонерів» збудником є легіонела.
Вогнищева пневмонія, як правило, виникає у тих осіб, які страждають будь-якими гострими або хронічними хворобами. Це відбувається через вимушене та часом тривале положення хворого на спині. Відбувається порушення вентиляції легень, до того ж застійні явища сприяють розвитку гіпостатичної пневмонії.
Попадання в дихальні шляхи будь-яких сторонніх предметів може спровокувати розвиток аспіраційної пневмонії. Зазвичай починає свій розвиток на тлі хронічних хвороб легень, наприклад, бронхоектатичної хвороби і, звичайно ж, хронічного бронхіту.
Вирішальну роль при цьому відіграє закупорка гнійними або слизовими пробками дрібних бронхів з подальшим розвитком в легеневій тканині ателектазів, які призводять до вогнищевої пневмонії. Зазвичай передує вогнищевій пневмонії катаральний стан верхніх дихальних шляхів. До того ж інфекція, дисемінуючи на поруч розташовані нижчі відділи дихальних шляхів, є причиною бронхопневмонії.
Вогнищева пневмонія є найбільш частим захворюванням у дітей перших 2 років життя і за статистикою становить понад 80% всіх захворювань легень.
При цьому клінічний перебіг захворювання та його патоморфологічні зміни мають свої особливості в різні періоди дитинства.
У перші роки життя дитини періодичність вогнищевих пневмоній пояснюється в основному особливостями будови легень, процесами обміну речовин і особливостями регуляції дихання.
Початковий етап захворювання, як правило, встановити не вдається. Зазвичай, особливо у молодих людей, початок захворювання гостре з різким підвищенням температури до 38-38,5 °C, виникає або посилюється кашель з малою кількістю мокротиння, може виникнути задишка. Лихоманка характеризується короткочасністю, від 2 до 4 діб, має неправильний характер.

Від розташування вогнища захворювання залежать свідчення фізикального аналізу грудної клітини. При обстеженні прослуховуються вологі хрипи і жорстке дихання у разі поверхневого розташування вогнища на ділянці грудної клітки. Сухі хрипи прослуховуються при супутньому бронхіті. Змін в інших органах не спостерігається.
У крові, як правило, виявляється помірний лейкоцитоз з паличкоядерними зміщеннями, при вірусній інфекції, правда, не завжди, спостерігається лейкопенія.
При осередковій пневмонії рентгенологічна картина буває різною. Спостерігаються нерідко множинні, чіткі вогнища затемнення.
При мікроосередковій обмеженій пневмонії спостерігається інша картина. Особливих змін можуть і не бути, фіксується зміна легеневого малюнка.
Вогнищева пневмонія, на відміну від крупозної, протікає зазвичай мляво і триваліше. Часто спостерігається її затяжний перебіг.
Таке ускладнення, як абсцедування, може спровокувати пневмонія, викликана стафілококами.
Рентгенологічне обстеження має велике значення при визначенні діагнозу, але не вирішальне.
Вогнищева бронхопневмонія від туберкульозу легенів відрізняється в основному зосередженням процесу в нижніх частках, повним виключенням у мокроті мікобактерій туберкульозу.
Досить важко відрізнити вогнищеву пневмонію від осередкового пневмосклерозу, при якому протягом багатьох років чутні хрипи. Лікар при першому огляді пацієнта цілком може поставити діагноз бронхопневмонії. Про пневмосклероз буде свідчити незмінний і стійкий характер хрипів протягом усієї хвороби. При цьому загострення пневмосклерозу відбувається за типом вогнищевої пневмонії.

При атипічному перебігу крупозної пневмонії не завжди можлива легка диференціація з вогнищевими пневмоніями. Суттєвого значення це практично не має. Необхідно виявити загальне інфекційне захворювання, яке стало причиною вогнищевої пневмонії.
Відзначимо, що вогнищева пневмонія в гострому періоді може ускладнитися абсцесом легень. У порівнянні з крупозною, при вогнищевій пневмонії найчастіше присутні легеневі нагноєння як ускладнення.
Вогнищеві пневмонії досить часто призводять до прогресування пневмосклерозу з хронічним бронхітом, плевральними зрощеннями, бронхоектазією.
Необхідна, насамперед, профілактика бронхіту та грипу. Слід проводити заходи, що сприяють підвищенню загальної опірності організму.
Профілактика гіпостатичної пневмонії вимагає особливого догляду за хворими, у яких є важкі хірургічні та терапевтичні захворювання, оскільки вони змушені перебувати в досить пасивному положенні.
Незважаючи на те, що хвороба позначається як «бронхопневмонія», багато хто вважає, що дана хвороба може виникнути й без первинного участі бронхів. Адже початкова реакція запального характеру виникає поблизу кровоносних і лімфатичних судин.
При лікуванні вогнищевих пневмоній дотримуються тих же методів лікування, що і при крупозній пневмонії.
У разі антибактеріальної терапії виділяють безпосередньо збудника і, використовуючи антибіотики, визначають до нього чутливість.
Тетрациклін або еритроміцин ефективний при пневмонії, викликаної мікоплазмами. Рифампіцин або еритроміцин успішно використовується при лікуванні пневмонії, викликаної хворобою легіонерів.
Прогноз, як правило, залежить від комплексного лікування, проведеного вчасно, і є цілком сприятливим, чого не скажеш про стафілококову пневмонію. В цьому випадку пневмонія ускладнюється абсцесом, часто з хірургічним втручанням.
Чим небезпечна бронхопневмонія у дітей: причини та симптоми запалення, лікування і профілактика хвороби
Бронхопневмонія – це запальне захворювання легень, яке має вогнищевий характер. Найчастіше вона зачіпає верхні частини бронхів і невеликі ділянки легень. Звідси і походить назва захворювання.
Причини
За своєю етіологією бронхопневмонія у дітей найчастіше не виникає нізвідки і зазвичай їй передують:
- хвороби горла та носа,
- простудні захворювання (ГРЗ, ГРВІ),
- бронхіт,
- кір,
- рахіт,
- коклюш.
Слабкий імунітет маленьких дітей лише сприяє виникненню і прискорює розвиток даного захворювання. Іноді причинами бронхопневмонії можуть бути:
- Їжа, що потрапила у дихальні шляхи,
- Вдихання дитиною шкідливих газів,
- Хірургічне втручання,
- Пухлина.
Симптоми
Розпізнати розвиваючу вогнищеву пневмонію досить просто. Головне – знати її основні прояви і відокремити від симптомів іншого, раніше проявленного захворювання.
Потрібно звернути увагу на наявність наступних симптомів:
- Підвищення температури вище 39 °C;
- Шкіра дитини стає блідо-сірого відтінку;
- Нав’язливий нападоподібний кашель з виділенням мокроти або без неї;
- Порушення дихання (задишка, часте (до 30 разів за хвилину) поверхневе дихання);
- Хрипи в окремих частинах грудної клітини;
- В загальному стані та поведінці дитини з’являється млявість, сонливість, втрата апетиту, скарги на біль у грудях і головний біль;
- Кількість серцевих скорочень підвищується (вище 100 ударів за хвилину).
Як діагностується
Перший етап. В першу чергу лікар звертає увагу на зовнішні прояви хвороби і поведінку хворої дитини, характер та частоту нападів кашлю. При прослуховуванні легень у різних місцях можуть бути чутні хрипи, а серце б’ється з більшою частотою.
Другий етап. Наступний етап в діагностиці – це клінічні дослідження в умовах стаціонару: аналіз крові та сечі. А рентген допоможе виявити розташування вогнищ захворювання. У місцях запалення буде затемнення. У дітей частіше зустрічається двостороння бронхопневмонія (відразу в обох легеннях).
Бронхіальна пневмонія: патологічний процес
Патологічний стан розвивається із запалення слизової бронхів і бронхіол, яке потім переходить до самого легкого.
З’являється набряк і виділяється рідина, яка закупорює проходи, утруднюючи дихання. Це може відбуватися від декількох години (гостра форма) до тижня.
Діагностувати перехід від запалення бронхів до пневмонії складно самому, це повинен робити фахівець.
Медикаментозне лікування

Вогнищева пневмонія – досить серйозне захворювання, яке за відсутності лікування призводить до ускладнень, які важко вилікувати. Батьки повинні знати симптоми запалення, вчасно звертатися до педіатра і починати лікування.
Головну роль у лікуванні бронхіальної пневмонії відіграє терапія із застосуванням антибіотиків. Їх мета – вилікувати вогнища запалення. Прийом антибіотиків потрібно розпочати відразу після постановки діагнозу лікарем. Медикаментозне лікування починається з антибіотиків пеніцилінового ряду.
Якщо вони не спрацювали належним чином, їх змінюють на антибіотики цефалоспоринового ряду (Цефтріаксон, Цефуроксім). У найскладніших випадках призначають препарати, як Азитроміцин, еритроміцин, Зіннат, Аугментин.
Для поліпшення відкашлювання призначають препарати, що розріджують мокроту та від кашлю (Амбробене, Ереспал). Це можуть бути сиропи або розчини для інгаляцій. Добре зарекомендували себе інгаляції з негазованою мінеральною водою.
В традиційний курс лікування від даного виду пневмонії входять:
- Щадна дієта,
- Рясне пиття (особливо при високій температурі), загальнозміцнюючі засоби,
- Вітамінні комплекси.
Народні засоби
Використання засобів народної медицини в лікуванні бронхопневмонії можливе тільки після обстеження хворої дитини лікарем. Нетрадиційне лікування може лише доповнювати основний курс лікування, призначений лікарем.
Народне ліки, що складається з нагрітого на водяній бані гречаного меду і березових бруньок (750 г меду і 100 г бруньок), потрібно пити перед сном. Суміш слід розвести в ємності з кип’яченою водою. Добре допомагають інгаляції з очищеним часником: кілька разів на день потрібно дихати над ним.
Ще одне застосування меду при бронхопневмонії – це медовий компрес: суміш меду та теплої води в однакових пропорціях нанести на область грудної клітини під харчову плівку і укутати теплою хусткою (бажано вовняною). Міняти компрес 2 рази на день.
Дігтярна вода також допомагає при лікуванні даного захворювання. У банці об’ємом 3 літри залити 500 мл дьогтю і залити окропом до повного заповнення. Після 9 діб настоювання в теплі суміш можна застосовувати. Потрібно випити 1 столову ложку суміші перед сном, заїсти чимось солодким. Дану суміш запивати водою небажано.
Заходи профілактики
Бронхопневмонія часто є наслідком різних захворювань, вірусних в тому числі. Головне в попередженні цього захворювання – це зміцнення імунітету, підвищення рівня опірності організму до простудних захворювань.
Не варто нехтувати загартуванням, воно дуже допомагає. І не забувайте про щоденні прогулянки на свіжому повітрі, дотримання режиму дня (сон повинен бути повноцінним), правильне харчування продуктами без консервантів, штучних барвників і добавок (бажано сезонними і фермерськими). З малого віку дитину треба привчати до правил особистої гігієни.
Також не забуваємо про профілактичні заходи, як вакцинація.
Можливі ускладнення
 При правильному і своєчасному лікуванні дитина буде здоровий приблизно через 2-3 тижні. Тривале початок лікування або його відсутність тягне за собою ряд ускладнень аж до летального результату.
При правильному і своєчасному лікуванні дитина буде здоровий приблизно через 2-3 тижні. Тривале початок лікування або його відсутність тягне за собою ряд ускладнень аж до летального результату.
Серед ускладнень бронхіальної пневмонії є такі захворювання, як:
- Плеврит (гнійний або серозний),
- Гнійний отит,
- Нефрит.
Всі ці захворювання практично не піддаються лікуванню і вимагають госпіталізації до медичного закладу.
Режим і дієта
При осередковій пневмонії фахівці прописують постільний режим. Кімнату, де перебуває дитина, кожен день потрібно провітрювати і робити вологе прибирання. Прогулянки дозволені тільки тоді, коли температура стабільно в нормі, не підвищується. Але тривалість прогулянки повинна бути меншою, ніж при звичайному стані. Потрібно стежити, щоб дитина не переохолодилася.
Дієта повинна бути щадною: невеликими порціями, але часто. Їжу краще готувати легкоусвояємую, щоб основні сили організм витрачав на боротьбу з хворобою, а не на перетравлення їжі. Пиття повинно бути теплим. Краще рішення – це компоти і морси домашнього приготування, негазована мінеральна вода.
Маленькі діти більше, ніж дорослі люди, схильні до зневоднення, особливо при високій температурі. Батькам обов’язково потрібно стежити, щоб дитина вчасно випивала воду або інше питво.
Аналізи
Обстеження маленького пацієнта починається з вивчення шкірних покривів: вони, як правило, бліді. Далі при даному захворюванні у беруть кров на загальний і біохімічний аналізи. У крові у хворого осередковою пневмонією будуть підвищені такі показники, як:
- лейкоцити,
- швидкість осідання еритроцитів (ШОЕ).
Також на аналіз здають сечу. У сечі дивляться на показники кількості кислоти. А мокроту відправляють на аналіз на виявлення інфекції бактеріальної природи.
Що говорить Комаровський

На його думку, антибіотики потрібно використовувати в лікуванні тільки у важких випадках і тоді, коли доведена бактеріальна форма бронхопневмонії.
Якщо вогнищева пневмонія з’явилася внаслідок вірусного захворювання, то лікувати її слід противірусними ліками. Антибіотики при вірусній природі інфекції можуть спровокувати ускладнення і бути малоефективними.
Є. Комаровський не пропагує повний відмова від антибіотикотерапії, тому що при складних випадках без сильних антибактеріальних препаратів не обійтися. Але застосовувати їх повинні під наглядом фахівців. Самолікування загрожує появою ускладнень, аж до летального результату.
Доктор підкреслює важливість фізіотерапевтичних процедур (інгаляцій і ін.) та дотримання режиму прийому їжі. Лікування бронхопневмонії має бути комплексним, містити в собі всі методи лікування:
- традиційними ліками,
- фізіотерапією,
- спеціальною дієтою,
- дотриманням режиму дня та сну.
Вогнищева пневмонія
Вогнищева пневмонія – різновид гострої пневмонії з локалізацією інфекційно-запального процесу на обмеженій ділянці легеневої тканини в межах дрібних структурних одиниць – часточок легені. Перебіг вогнищевої пневмонії характеризується лихоманкою і ознобами, кашлем сухим або з мізерною мокротою, болем в грудній клітці, загальною слабкістю. Діагностика вогнищевої пневмонії заснована на фізикальних, рентгенологічних даних, результати лабораторних досліджень (мокротиння, периферичної крові). Принципи лікування вогнищевої пневмонії полягають у призначенні антибіотикотерапії, бронхолітичних і муколітичних засобів, лікарських інгаляцій, фізіотерапевтичних процедур (УВЧ, електрофорез), ЛФК, масажу.
У структурі різних форм запалення легенів осередкові пневмонії становлять найбільшу групу – приблизно 2/3 всіх випадків.
Запалення при вогнищевій пневмонії нерідко починається з термінальних бронхів, охоплюючи у вигляді одиничного або множинних вогнищ одну або групу часточок легені. Тому вогнищевій пневмонії в пульмонології відповідають терміни «бронхопневмонія» і «лобулярна пневмонія».
В цілому запальний процес при вогнищевій пневмонії менш активний, а клінічна картина не настільки виражена, як при крупозній пневмонії.
У більшості випадків вогнищева пневмонія є вторинною, виступаючи ускладненням гострих респіраторних інфекцій, що протікають із явищами трахеобронхіту і бронхіту. Захворюваність осередковою пневмонією різко зростає в періоди епідеміологічних спалахів грипу.
Передбачається, що вірус грипу до певної міри сенсибілізує організм, змінює тканини дихальних шляхів і робить їх більш сприйнятливими до умовно-патогенної та вирулентної флори.
Серед пневмотропних агентів зустрічаються респіраторно-синцитіальний віруси, риновіруси, аденовіруси, віруси парагрипу.
Вторинні вогнищеві пневмонії можуть розвиватися на тлі інших первинних захворювань – кору, коклюшу, скарлатини, черевного тифу, менінгококового менінгіту, перитоніту, гнійного отиту, абсцесу печінки, фурункульозу, остеомієліту та ін. В осередковій формі можуть протікати застійна і аспіраційна пневмонія.
Серед мікробних збудників вогнищевої пневмонії в 70-80% випадків виділяються пневмококи різних типів.
Поряд з пневмококом, етіологічними агентами бронхопневмонії можуть виступати паличка Фрідлендера, стрептокок, стафілокок, менінгокок, кишкова паличка, мікробні асоціації, в деяких випадках – мікоплазми, хламідії, рикетсії та ін. Стафілококові пневмонії часто ускладнюються абсцедуванням легень і розвитком емпієми плеври.
При первинній вогнищевій пневмонії має місце бронхогенний шлях проникнення збудників, при вторинних – гематогенний або лімфогенний шляхи поширення.
Привертаючим моментом може виступати зниження функції місцевих і загальних захисних систем внаслідок куріння, переохолодження, стресу, вдихання токсичних речовин, зниження вентиляційних здібностей легень (при пневмосклерозі, емфіземі), метеорологічних факторів (коливання вологості повітря, барометричного тиску та ін.).
Патоморфологічні зміни при вогнищевій пневмонії відповідають таким при частковій пневмонії і проходять стадії серозного випоту, опеченіння і дозволу.
Залежно від величини фокуса запалення розрізняють дрібновогнищеву і великовогнищу пневмонії, що розвиваються в межах часточки. Крім цього, запальні вогнища можуть бути одиничними або множинними.
Найчастіше патологічний процес розвивається в поздовжньому напрямку (з послідовним залученням бронхів, бронхіол і альвеолярних ходів), рідше – шляхом поперечного (перибронхіального) поширення.
Альвеолярний ексудат при вогнищевій пневмонії зазвичай має серозний характер з домішкою лейкоцитів і злущеного альвеолярного епітелію, іноді – геморагічний характер. Зазвичай уражаються задньонижні сегменти легень, у рідкісних випадках – верхньодольові сегменти.
Сіро-червоні ділянки запаленої легеневої тканини ущільнені, чергуються з більш світлими ділянками емфіземи і темними – ателектазу, що надає легкому неоднорідний строкатий вигляд.
Зазвичай вогнищева пневмонія повністю зникає, однак можливі наслідки у вигляді абсцесу, гангрени легень, хронічної пневмонії.
Початок вогнищевої пневмонії може бути гострим або поступовим, маніфестує з продромальних явищ. Клінічний перебіг бронхопневмонії характеризується лихоманкою з ознобами, пітливістю, загальною слабкістю, головним болем. Відзначаються болі в грудній клітці при диханні і кашлі.
Температура тіла при вогнищевій пневмонії, як правило, підвищується до 38-39 °С, у ослаблених і літніх пацієнтів може залишатися нормальною або підвищуватися до субфебрильних цифр.
Тривалість гарячкового періоду при своєчасно розпочатій антибактеріальній терапії зазвичай становить 3-5 днів. Кашель носить сухий або вологий характер з відділенням незначної кількості слизової, іноді – слизисто-гнійної мокроту.
При крупноочаговій і злитній пневмонії може відзначатися задишка і ціаноз носогубного трикутника.
Об’єктивні дані при вогнищевій пневмонії характеризуються почастішанням дихання до 25-30 в хв., тахікардією до 100-110 уд. в хв., приглушеністю серцевих тонів, жорстким диханням, звучними вологими хрипами. При наявності супутнього бронхіту вислуховуються розсіяні сухі хрипи; у разі приєднання сухого плевриту – шум тертя плеври.
При сприятливому перебігу вогнищевої пневмонії клінічне одужання зазвичай настає до 12-14-го дня, рентгенологічне – під кінець 2-3-го тижня або трохи пізніше.
Перебіг стрептококової вогнищевої пневмонії нерідко обтяжується розвитком ексудативного плевриту або емпієми плеври.
Вогнищеві пневмонії, викликані паличкою Фрідлендера і стафілококовою інфекцією, можуть супроводжуватися абсцедуванням, що проявляється посиленням інтоксикації, збільшенням кількості мокротиння і зміною її характеру на гнійний.
Крім цього, стафілококові пневмонії потенційно небезпечні в плані ускладнень піопневмотораксом, легеневою кровотечею, гнійним перикардитом, амілоїдозом, сепсисом.
Гіпертоксичні вірусні пневмонії, що протікають у формі великовогнищевої, зливних, субдолевих, пайових, часто ускладнюються розвитком геморагічного синдрому: кровохарканням, носовими кровотечами, мікрогематурією, іноді легеневими та шлунково-кишковими кровотечами. Післяопераційні вогнищеві пневмонії небезпечні розвитком дихальної або серцево-судинної недостатності.
Диференціальний діагноз вогнищевої пневмонії необхідно проводити з туберкульозом, альвеолярним раком легені, абсцесом та інфарктом легені. З цією метою виконується комплекс рентгенологічного та клініко-лабораторного обстеження з оцінкою результатів рентгенологом і пульмонологом.
Рентгенологічна картина при вогнищевій пневмонії може бути варіабельною. У типових випадках за допомогою рентгенографії легень визначаються вогнищеві зміни на тлі периваскулярної та перибронхіальної інфільтрації. У сумнівних випадках рентгенологічні дані повинні уточнюватися за допомогою КТ і МРТ легень, бронхоскопії.
Для з’ясування етіології вогнищевої пневмонії проводиться дослідження мокротиння або змивів бронхів (мікроскопічне, цитологічне, ПЛР, на КУБ, бактеріологічне).
У крові виявляється лейкоцитоз, збільшення ШОЕ, підвищення вмісту сіалових кислот і фібриногену, диспротеїнемія, позитивна реакція на С-реактивний білок.
Для виключення септицемії при тяжкому перебігу вогнищевої пневмонії проводиться дослідження крові на гемокультуру.
При осередковій пневмонії потрібно якомога більш раннє призначення антибіотиків з урахуванням даних клініко-рентгенологічної та мікробіологічної діагностики; доцільна комбінація препаратів різних груп.
У лікуванні пневмоній традиційно застосовуються пеніциліни, цефалоспорини, фторхінолони курсами не менше 10-14 днів.
Крім внутрішньом’язових і внутрішньовенних ін’єкцій антибіотиків, використовується також їх внутриплевральне, ендобронхіальне, ендолімфатичне введення.
У гострому періоді вогнищевої пневмонії проводиться інфузійна дезінтоксикаційна і протизапальна терапія; в важких випадках в схему лікування вогнищевої пневмонії вводять кортикостероїди.
Призначаються бронхолитичні і муколітичні препарати, що розріджують мокротиння та полегшують його евакуацію з бронхіального дерева (еуфілін, теофілін, бромгексин та ін.), Аерозольні інгаляції (лікарські, лужні, масляні, ферментні).
Активно застосовуються вітаміни і стимулятори імуногенезу.
При явищах дихальної недостатності показана оксигенотерапія; при серцевій недостатності – серцеві глікозиди та сечогінні препарати. Важкі форми вогнищевої пневмонії вимагають проведення плазмаферезу. Після стихання гострих явищ до лікування вогнищевої пневмонії додають фізіотерапевтичні процедури (лікарський електрофорез, УВЧ, ДМВ-терапія), масаж грудної клітини.
Критеріями дозволу вогнищевої пневмонії служать: зникнення клінічної симптоматики, нормалізація рентгенологічних і лабораторних показників. Своєчасна та раціональна терапія вогнищевої пневмонії попереджає затяжного перебігу або рецидивування запалення. Реконвалесценти, які перенесли вогнищеву пневмонію, спостерігаються терапевтом-пульмонологом не менше 6 місяців.
Найменш сприятливим прогнозом характеризуються стафілококові пневмонії, що протікають з абсцедуванням і деструкцією, а також вірусні пневмонії з блискавичним перебігом.
Бронхопневмонія (бронхіальна пневмонія, вогнищева пневмонія)
Бронхіальна пневмонія є гостро протікаючим, інфекційно-запальним захворюванням легень з обов’язковим залученням всіх структурних елементів. Для бронхопневмонії характерно ураження альвеол з розвитком в них запального ексудату (рідка частина плазми крові виходить з кровоносних судин і просочує навколишні тканини).
При бронхопневмонії уражаються не тільки тканини легені, але і прилеглі структури бронхіального дерева. Запалення носить осередковий характер і поширюється в межах сегмента, часточки та ацинуса.
Бронхопневмонія не пов’язана з певним видом збудника і при прогресуванні запального процесу може переходити в часткову пневмонію.
У дітей та осіб похилого віку може протікати у вигляді самостійного захворювання, а у зрілих пацієнтів бронхопневмонія найчастіше є ускладненням іншого захворювання.
Згідно зі статистикою, пневмонія займає 4 місце в структурі причин смертності, поступаючись захворюванням серцево-судинної системи, онкології та травматичним ушкодженням.
Профілактичні заходи щодо попередження розвитку бронхопневмонії полягають у своєчасній терапії респіраторних захворювань. Синонімом бронхопневмонії є вогнищева пневмонія.
Найчастіше зустрічається правостороння вогнищева пневмонія, яка довгий час протікає безсимптомно. Код бронхопневмонії по МКБ-10 – J18.0
Патогенез
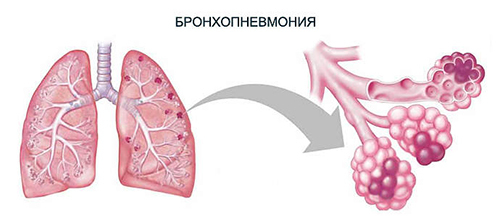
В результаті проникнення патогенної мікрофлори в найдрібніші структури легеневої тканини і бронхіального дерева порушується місцева імунний захист. Ослаблений місцевий імунітет провокує розвиток запального процесу. Паралельно спостерігається зміна мікроциркуляції, формуються ішемічні зміни, активується перекисне окислення ліпідів і відбувається місцева сенсибілізація.
Класифікація
За умовами розвитку виділяють наступні форми бронхопневмонії:
- госпітальна або нозокоміальна;
- позалікарняна або амбулаторна;
- пневмонія при імунодефіциті.
Деякі класифікації пропонують окремо виділяти бронхопневмонії, викликані медичними втручаннями.
За етіологічними факторами виділяють:
- бактеріальні форми;
- вірусні форми;
- атипові форми.
Класифікація за ступенем тяжкості:
- Легка. Симптоми інтоксикації виражені слабо, реєструються субфебрильна температура, легенева інфільтрація спостерігається в зоні одного сегмента. Ознаки дихальної недостатності не реєструються, немає порушень гемодинаміки.
- Середня. Симптоми інтоксикації виражені помірно, температура тіла підвищується до 38 градусів, легеневий інфільтрат реєструється в межах 1 або 2-х сегментів. У пацієнтів реєструється тахікардія (підйом пульсу до 100 ударів), збільшується частота дихання до 22. Ускладнення не спостерігаються.
- Важка. У пацієнтів спостерігаються виражені симптоми інтоксикації, температура тіла підвищується до 38 градусів і вище, реєструються симптоми дихальної недостатності 2 та 3 ступеня, звертають на себе увагу порушення гемодинаміки (пульс більше 100 ударів, артеріальний тиск менше 90/60 мм рт. ст.). У хворих порушується свідомість, загострюються супутні захворювання, зона інфільтрації збільшується на 50% протягом 48 годин.
Причини
Найчастіше збудниками позалікарняної бронхопневмонії є:
- пневмококи (лідери, на їх частку припадає 70-90% захворювання);
- мікоплазма (вражає 20-30% пацієнтів молодше 35 років);
- гемофільна паличка;
- лігатіонелла;
- хламідії;
- кишкова паличка;
- золотистий стафілокок;
- гемолітичний стрептокок;
- палочка Фрідлендера;
- моракселла.
Основними збудниками госпітальної пневмонії (розвивається протягом 48-72 годин після потрапляння пацієнта в стаціонар) є:
Пневмонію можуть викликати і віруси:
- аденовірус;
- віруси грипу;
- риновіруси;
- респіраторно-синцитіальні віруси;
- деякі види ентеровірусів (ЕСНО, Коксакі).
Для бронхопневмонії характерна поліетіологічність – сукупність кількох причинних факторів:
- великий стаж куріння;
- дитячий і літній вік (найчастіше хворіють діти у віці 3-9 місяців);
- серцева недостатність з застійними легкими;
- зловживання алкоголем;
- вторинні імунодефіцитні стани;
- прийом імуносупресорів;
- пороки розвитку дихальної системи;
- зловживання алкогольсодержащими напоями;
- професійна шкідливість;
- хронічно протікаюча патологія бронхолегеневої системи;
- наявність хронічних запальних процесів в ЛОР-органах;
- стан після оперативного втручання;
- тривалий постільний режим;
- несприятлива екологія в зоні проживання.
Симптоми бронхопневмонії
Захворювання вкрай рідко розвивається гостро, частіше як ускладнення респіраторних інфекцій або трахеобронхіту.
Симптоми бронхопневмонії у дорослих:
- Кашель з відокремлюваної слизисто-гнійної мокротою. Все починається з легкого покашлювання з поступовим переходом в сухий і непродуктивний кашель. Мокрота починає з’являтися на 2-3 добу після початку захворювання.
- Підвищення температури тіла. Найчастіше реєструються субфебрильні цифри, рідко спостерігається підйом до 38,5-39,5 градусів за Цельсієм.
- Закладеність у грудній клітці з больовим синдромом. Біль посилюється при кашлі та глибокому диханні.
- Інтоксикація проявляється у вигляді млявості, слабкості, апатії, запаморочення, сонливості і зниження апетиту.
У дітей та осіб похилого віку іноді спостерігаються такі симптоми вогнищевої пневмонії:
- задишка з частотою дихання 25-40 разів на хвилину;
- виражені головні болі.
Аналізи і діагностика
При підозрі на бронхопневмонію слід провести наступні діагностичні заходи:
- загальний аналіз крові (виявляється підвищення показника ШОЕ, зсув лейкоформули вліво, лейкоцитоз);
- біохімічний аналіз крові (підвищені маркери гострого запального процесу);
- дослідження мокротиння;
- проведення аускультації (вислуховуються вологі хрипи, жорстке дихання, рідко – крепітація);
- рентгенографія органів грудної клітини (реєструється посилення легеневого малюнка, виявляються нечіткі неоднорідні інфільтративні тіні);
- комп’ютерна томографія (проводиться при вираженій бронхіальній обструкції, при ураженні прикореневої області, для диференціальної діагностики з новоутвореннями в легенях і туберкульозом).
У деяких випадках проводиться поліпозиційна рентгеноскопія. При неускладненій бронхопневмонії контрольне рентгенологічне дослідження проводиться не раніше, ніж через 2-3 тижні.
Лікування бронхопневмонії
Найчастіше вогнищева пневмонія лікується комплексно.
Лікування бронхопневмонії у дорослих включає в себе:
- дотримання лікувально-охоронного режиму (амбулаторне лікування або госпіталізація в стаціонар в залежності від ступеня тяжкості);
- прихильність лікувального харчування – дієти №10 і №15 з високим вмістом вітамінізованого пиття;
- етіотропна терапія (призначення противірусних, антибактеріальних і протимікробних лікарських засобів);
- патогенетична терапія (прийом медикаментів, які допомагають відновити дренажну функцію бронхів: відхаркувальні засоби і муколітики);
- імуномодулююча терапія;
- застосування антиоксидантних засобів;
- дезінтоксикаційна терапія;
- послідуюче лікування (протизапальні препарати, знеболюючі, жарознижуючі і протикашльові засоби);
- проведення фізіотерапевтичних процедур (дихальна гімнастика, масаж, ЛФК, санаторно-курортне лікування).
Адекватне лікування у дорослих веде до сприятливого прогнозу. Лікування бронхопневмонії у дітей представляє особливі складності, оскільки
найчастіше протікає з ускладненнями і наслідками при неадекватній і несвоєчасній терапії.
Доктор Комаровський рекомендує починати лікування з виявлення джерела та збудника захворювання для подальшого визначення тактики призначення медикаментів – антибіотиків або противірусних засобів.
Ліки
Основний напрямок в лікуванні бронхопневмонії – антибактеріальна терапія, якщо причиною захворювання є мікроорганізми.
Антибіотик підбирається індивідуально в залежності від особливостей організму та з урахуванням результатів бактеріального посіву на чутливість (Цефтриаксон, Кларитроміцин, Амоксицилін та інші).
Протимікробні засоби можуть вводитися ін’єкційно або перорально.
На початкових етапах захворювання призначаються жарознижуючі засоби (Аспірин, Парацетамол), відхаркувальні препарати (Флуіфорт, АЦЦ, Мукалтин). За необхідності застосовуються засоби від алергії, які допомагають зняти набряклість і полегшити дихання (Супрастин, Цетрин, тавегіл).
Процедури та операції
Хороші результати дають фізіотерапевтичні процедури. Їх призначають вже на етапі дозволу запального процесу при одужанні пацієнта. Рекомендується проводити кисневі інгаляції при відсутності підвищеної температури тіла (зменшують вираженість задишки) і масаж в області грудної клітки. В домашніх умовах ефективно застосовувати компреси.
Лікування бронхопневмонії народними засобами
Народні методи лікування можуть стати невід’ємним помічником у боротьбі із захворюванням бронхо-легеневої системи. Перед їх застосуванням обов’язково проконсультуйтеся з Вашим лікарем. Деякі народні методи можуть здаватись неефективними на певному етапі лікування або не підходити через індивідуальні особливості пацієнта.
Лікування бронхопневмонії в домашніх умовах:
- Мед і березові бруньки. Усунути основні симптоми захворювання допомагає засіб, приготоване з відвару бруньок берези з додаванням бджолиного меду. Отриманий розчин потрібно приймати за 30 хвилин до відходження до сну по 1 десертній ложці.
- Дьоготь. Залийте дьоготь 3 літрами окропу та настоюйте протягом тижня. Отриманий засіб потрібно давати пацієнту за 30 хвилин до сну щодня.
- Подорожник. З листя подорожника можна робити компреси. Підсушений свіжозірваний лист подорожника потрібно прикладати до грудей пацієнта та ретельно укутувати його теплою ковдрою.
Якщо дотримуватись усіх рекомендацій лікаря і додатково використовувати народні методи лікування, то бронхопневмонія пройде без наслідків і ускладнень. Після завершення курсу терапії необхідно пройти контрольну рентгенографію. Не забувайте, що народні методи можуть виступати лише як доповнення до основного лікування, призначеного лікарем.
Перша допомога
Певні заходи щодо поліпшення самопочуття і збереження сил у перші години захворювання пацієнт може зробити сам. Після виклику лікаря додому необхідно:
- виміряти температуру тіла;
- випити трав’яний чай з додаванням лимона;
- лягти в ліжко.
Чим можуть допомогти рідні:
- полегшення проблем з диханням;
- зменшення негативного впливу інтоксикації;
- контроль кров’яного тиску і серцевої діяльності.
Що потрібно зробити в першу чергу:
- укласти пацієнта в ліжко і підняти головний кінець ліжка, створюючи оптимальні умови для полегшеного дихання;
- провітрити кімнати, зробити вологе прибирання;
- накласти прохолодні вологі компреси на чоло, обтирати руки і ноги серветкою, попередньо змоченою у холодній воді;
- за необхідності зволожувати повітря в кімнаті (в гострий період захворювання показник вологості в приміщенні може досягати 50-60%).
Профілактика
Попередити розвиток бронхопневмонії можна за допомогою своєчасного лікування гострих респіраторних захворювань. Додатково профілактичні заходи включають:
- дотримання правил особистої гігієни в період масового захворювання на ГРВІ;
- своєчасне проведення вакцинації від грипу;
- відмова від куріння та інших шкідливих звичок;
- зміцнення імунної системи.
Бронхопневмонія у дітей
Згідно з статистикою щорічно від бронхопневмонії гине понад 1 млн дітей, тому в педіатрії захворювання вважається досить небезпечним.
На тлі вогнищевої бронхопневмонії в організмі дитини формуються електролітні і метаболічні порушення, змінюється робота всіх органів і систем.
Найчастіше захворювання реєструється у дітей віком до 3-х років після перенесеного бронхіту і супроводжується виділенням гнійної мокроти.
Відомий фахівець доктор Комаровський Є.О. вважає, що починати лікування бронхопневмонії у дітей з прийому антибіотиків потрібно тільки в крайньому випадку. Перші кроки в терапії повинні бути спрямовані на усунення вогнищ захворювання.
Призначена медикаментозна терапія повинна носити розсмоктувальний характер. Якщо після проведення необхідних обстежень і здачі відповідних аналізів було виявлено вірусна бронхопневмонія, то до лікування додають противірусні засоби.
Необґрунтоване призначення антибіотиків може лише погіршити стан дитини.
Бронхопневмонія у дорослих протікає легше, ніж у дітей, якщо мова йде не про осіб похилого віку і не про пацієнтів з імунодефіцитними станами. Лікування бронхопневмонії у дорослих займається терапевт і пульмонолог.
При вагітності
У період виношування вагітності жіночий організм зазнає колосальних гормональних змін. Імунна система слабшає в кілька разів і стає вразливішою. Майбутні мами часто страждають від кашлю з нежиттю, які супроводжуються нездужанням і слабкістю.
Іноді саме з цих симптомів починається бронхопневмонія у вагітних. Не рекомендується майбутнім мамам займатися самолікуванням і сподіватися, що все пройде самостійно. Щоб своєчасно діагностувати захворювання і уникнути ускладнень, необхідно негайно звернутися до лікаря.
Бронхопневмонія не є показанням для переривання вагітності.
Дієта при бронхопневмонії
Харчування при бронхопневмонії має бути особливим і спрямованим на підтримку захисної функції організму, зниження навантаження на імунну систему і розвантаження травного тракту. Вкрай важливо під час лікування знизити споживання вуглеводів, жирів і солі.
Рекомендується підвищити споживання продуктів, багатих на вітаміни групи В, кальцієм, аскорбіновою кислотою. Харчуватися потрібно частими прийомами – до 6 разів на добу, бажано невеликими порціями. Якщо апетиту немає, то змушувати себе не потрібно.
Страви краще готувати на пару, відварювати, пекти в духовій шафі, а продукти ретельно перетирати до кашоподібного стану. Важливе значення має тепле рясне пиття.
Дозволені продукти в гострому періоді захворювання:
- м’ясний/курячий бульйон;
- нежирна курка;
- нежирні сорти риби;
- м’ясо;
- кисломолочна продукція;
- сухофрукти;
- свіжі фрукти та овочі.
У період одужання меню можна трохи урізноманітнити – збільшити кількість білків, вуглеводів, жирів і зменшити споживання рідини.
Наслідки і ускладнення
Виділяють легеневі та позалегеневі патологічні стани, якими може ускладнитися бронхопневмонія.
Легеневі ускладнення:
- емпієма плеври;
- парапневмонічний плеврит;
- синдром бронхіальної обструкції;
- гангрена легень;
- абсцес в легенях;
- гостра дихальна недостатність.
Позалегеневі ускладнення:
Прогноз
У бронхопневмонії сприятливий прогноз лише у випадку проведення грамотної комплексної терапії.
Прогноз носить сумнівний характер при наявності важкої супутньої патології, запущеному перебігу захворювання, при зниженому імунітеті. Важко піддаються лікуванню діти молодшого віку та літні пацієнти.
Бронхіальна пневмонія в структурі причин смертності займає 4-е місце після серцево-судинної патології, онкології та травматичних уражень.
Бронхопневмонія – вогнищева пневмонія
Бронхопневмонія (вогнищева пневмонія; лат. Bronchopneumonia) – це захворювання легенів запального характеру, яке стосується лише невеликої ділянки легень. Бронхопневмонію ще називають вогнищевою пневмонією.
Від звичайної пневмонії бронхопневмонія відрізняється тим, що клінічні прояви можуть бути абсолютно різними за ступенем тяжкості, і досить часто одужання займає тривалий час, нерідко спостерігаються рецидиви.
Бронхопневмонія може виникати як первинне, так і вторинне (найбільш часто).
Бронхопневмонія (вогнищева пневмонія) – причини (етіологія)
При осередковій пневмонії уражаються окремі часточки легень, тому на відміну від крупозної таку пневмонію ще називають лобулярною або дольковою. Вогнища запалення можуть бути множинними; при їх злитті (зливна пневмонія) патологічна картина в легенях може нагадувати крупозну пневмонію. Вони можуть локалізуватися одночасно в різних ділянках обох легень, переважно в нижніх відділах.
При вогнищевих пневмоніях, як правило, виявляється найрізноманітніша бактеріальна флора (пневмокок, стафілокок, кишкова паличка та ін.). Широке застосування в клінічній практиці антибіотиків змінило співвідношення мікробів, які виявляються при пневмонії.
Це характеризується значним зменшенням ролі пневмококів і збільшенням ролі інших мікроорганізмів, особливо стрептококів і стафілококів. Дослідження вірусологів вказують на те, що у відносно великому відсотку випадків виникнення гострих пневмоній причина пов’язана з тим чи іншим вірусом.
Такі пневмонії виникають при грипі, а також при орнітозі та пситтакозі, які передаються людині від хворих птахів.
Крім інфекційного початку, у виникненні пневмонії велику роль відіграють різні фактори, що знижують імунні властивості організму. Це спостерігається при переохолодженні, гострих респіраторних захворюваннях (гострий трахеїт, гострий бронхіт тощо), при грипі, кашлюку, скарлатині та інших інфекційних захворюваннях. Вогнищева пневмонія може розвинутися на тлі хронічних захворювань легень (бронхоектатична хвороба, хронічний бронхіт), а також внаслідок гематогенного заносу інфекції при гнійних запаленнях, сепсисі, після операцій. У літніх людей при тривалих і важких захворюваннях або в осіб із явищами застійного повнокров’я легень може виникнути гіпостатична пневмонія. Аспірація в дихальні шляхи сторонніх тіл (харчові, блювотні маси тощо) викликає розвиток аспіраційної пневмонії. Вдихання дратівливих газів або парів (бензол, толуол, бензин, гас тощо), а також інших токсичних речовин також веде до розвитку змін у легенях типу вогнищевої пневмонії. Етіологічний початок нерідко накладає свій відбиток на клініку і перебіг пневмоній, однак у всіх випадках, незалежно від етіології, є основні загальні ознаки цього захворювання.
Бронхопневмонія (вогнищева пневмонія) – патогенез
Розвиток осередкових пневмоній пов’язане з переходом запального процесу з бронхів і бронхіол безпосередньо на легеневу тканину (звідси ще одна назва бронхопневмонії – катаральна, що відображає перехід запалення і інфекції зі слизових секретом запалених бронхів в альвеоли). Інфекція проникає в легке по просвіту бронхів, а частіше перибронхиально по лімфатичних шляхах і міжальвеолярних перегородках. Важливе значення в патогенезі бронхопневмоній надається місцевому ателектазу, до якого приводить закупорка бронха слизисто-гнійною пробкою, на роль якої вперше вказав Н. Ф. Філатов. Порушення бронхіальної провідності може бути викликане різким бронхоспазмом і набряком слизової оболонки бронхів, запальним процесом (бронхіт) і т. д.
Вогнищеві пневмонії в даний час зустрічаються частіше, ніж крупозна пневмонія. Поряд із вторинним розвитком, бронхопневмонія виникає в окремих випадках як самостійне захворювання без попереднього бронхіту. Цей вид пневмонії частіше зустрічається у дітей і осіб похилого віку, причому зазвичай в певні пори року (весняний, осінній та зимовий періоди).
Бронхопневмонія (вогнищева пневмонія) – патологічна анатомія
Запальні вогнища при бронхопневмонії зазвичай мають різну давність. Внаслідок цього мікроскопічно бронхопневмонія дає досить строкату картину. В ділянках запалення альвеоли заповнені ексудатом слизового або серозного характеру, з великим вмістом лейкоцитів.
Ексудат зазвичай буває більш рідким, ніж при крупозній пневмонії. Якщо даний вид пневмонії пов’язаний з грипом, то мікроскопічно можна відзначити розриви дрібних судин. При зливної пневмонії вогнища запалення зливаються, захоплюючи сегмент, кілька сегментів або всю частку.
Патологоанатомічні зміни при виникненні цієї пневмонії в інших органах зазвичай носять характер дистрофічних.
Бронхопневмонія (вогнищева пневмонія) – симптоми (клінічна картина)
Початок захворювання при вогнищевих пневмоніях часто не вдається встановити, оскільки воно нерідко розвивається на тлі вже наявного бронхіту або катару верхніх дихальних шляхів. При цьому дані фізикального обстеження хворого на початку бронхопневмонії ті ж, що і при гострому бронхіті.
Ділянки ущільнення при вогнищевій пневмонії часто бувають дуже маленькі, тому діагностувати їх у ряді випадків майже неможливо. М. П.
Кончаловський в таких випадках рекомендував слідувати мудрому клінічному правилу: якщо у хворого фізичні дані властиві гострому бронхіту, але супроводжуються високою температурою і симптомами більш серйозного захворювання, то такого хворого слід вважати таким, що страждає бронхопневмонією.


