Мокрота з кров’ю при кашлі без температури: що це, причини
Кашель із кров’ю або, як його ще називають, кровохаркання – один з найбільш страшних симптомів. Він може супроводжувати такі небезпечні стани, як туберкульоз, пневмонія або злоякісна пухлина легенів. Однак причин у цього симптому безліч, і мокрота з кров’ю – не завжди привід для паніки.

Причини появи мокротиння з кров’ю
Якщо ви виявили у себе або у дитини сліди крові в мокроті, навряд чи вам вдасться самостійно поставити діагноз. У цього явища нараховуються десятки і сотні причин, серед яких є як смертельно небезпечні, так і нешкідливі. Їх можна розділити на кілька груп:
- причини, які не становлять загрози;
- вроджені захворювання;
- поширені захворювання;
- рідкісні захворювання.
Почнемо з першої категорії, в яку входять не небезпечні для здоров’я стани.
Кров’янисті сліди в мокроті можуть спостерігатися при будь-яких простудних захворюваннях, якщо вони супроводжуються надривним кашлем.
Коли людина інтенсивно кашляє, пошкоджуються невеликі судини бронхів, і мокрота змінює свій колір. Вона або стає коричневою, або залишається світлою, але з незначними слідами крові.
Це може статися й на ґрунті надмірної фізичної навантаження. Особливо схильні до кровохаркання люди з низькою згортанням крові і ті, хто приймає розріджуючі кров ліки.
У цих випадках не потрібно спеціального лікування, неприємні симптоми поступово йдуть самі.
Кровохаркання супроводжує деякі вроджені патології дихальної системи. Це може бути:
- муковісцидоз;
- кісти в бронхах;
- гіпоплазія судин легенів;
- геморагічна телеангіектазія (хвороба Ослера-Ранд).
Коли такий кашель супроводжується високою температурою, людина дихає важко і з хрипом, слід негайно звернутися за медичною допомогою. Такий стан може зажадати стаціонарного лікування.
У хворих на туберкульоз мокрота також може бути з домішкою крові. Вона з’являється не тільки під час кашлю. Такий хворий повинен лікуватися в протитуберкульозному диспансері.
При бронхоектатичній хворобі розвивається хронічний кашель з гнійною і кров’яною домішкою, хворий відчуває сильну слабкість, температура тіла підвищена.
Кашель при абсцесі легені супроводжується виходом з дихальних шляхів гнійної рідини зі слідами крові і неприємним запахом.
Кров при кашлі може також з’явитися через зараження легенів грибком або паразитами. Спочатку ці стани жодним чином не проявляються, а через кілька місяців або навіть років з’являються симптоми, що нагадують пневмонію або бронхіт. Подібні захворювання також не піддаються домашньому лікуванню. У важких випадках може знадобитися хірургічне втручання.
Ще одна причина кровохаркання, яку важко не помітити, – травма легені. Це може бути вогнепальне поранення, забій грудей, падіння з висоти, перелом ребра або вдихання ядовитих хімічних речовин. Такого роду травми також не можна лікувати самостійно, вони можуть призвести до летального результату.
Хвороби серцево-судинної системи теж можуть спровокувати кровохаркання. Сюди відносяться такі небезпечні патології, як серцевий набряк легенів, аневризма аорти, закупорка легеневої артерії. Всі ці стани вимагають швидкого надання медичної допомоги.
Якщо ж кров у мокроті виникла після медичної процедури (біопсія легені, бронхоскопія, трансбронхіальне обстеження) – це нормальне явище, яке проходить протягом декількох днів. Рясне виділення крові може бути легеневою кровотечею і вимагає невідкладного лікування.
До рідкісних захворювань, що викликають кровохаркання, відносяться:
- вовчаковий пневмоніт (червоний вовчак);
- гранулематоз Вегенера;
- синдром Гудпасчера;
- у жінок: ендометріоз;
- лейкоз;
- саркоїдоз;
- вузликовий поліартрит;
- інфаркт легені;
- аденома в бронху;
- дифузний амілоїдоз;
- буллезна емфізема;
- гемосидероз.
Ще одна причина кашлю з кров’ю, яка частіше зустрічається у маленьких дітей, – вдихання чужорідного тіла. Тоді кров’янисті виділення з горла супроводжуються утрудненим диханням.
Кров в мокроті при кашлі
Мокрота – це слиз, що виділяється дихальними органами людини. Коли ми здорові, її утворюється так мало, що ми її зовсім не помічаємо. Під час запального процесу її обсяг збільшується в рази, але при звичайній застуді крові в мокроті бути не повинно. Перш ніж бити тривогу, помітивши кров’янисті виділення, варто визначити вид кровотечі при кашлі:
- якщо мокрота у хворого складається з слизу зі слідами крові та її кількість не перевищує 50 мл на добу, це справжнє кровохаркання або гемоптоз;
- якщо добова кількість крові доходить до 100 мл і в мокроті присутні більше крові, ніж слизу, це вже мале легенева кровотеча;
- якщо з легких відділяється кров в чистому вигляді або з домішкою легеневого секрету, піниться, а її кількість доходить до 500 мл на добу, це середнє легенева кровотеча;
- якщо обсяг виділеної крові стає більше, ніж 500 мл на добу, це велике легенева кровотеча, що представляє загрозу для життя.
При респіраторних захворюваннях, навіть супроводжуючи сильним запальним процесом, мокрота не повинна містити кров. Це симптом серйозної патології, і домашнє лікування тут недоречне.
Цілком може бути, що людина пошкодила невеликий посуд в бронхах під час сильного кашлю. Одиничне виділення крові не небезпечно для здоров’я, але краще своєчасно звернутися до терапевта для уточнення діагнозу. І вже тим більше потрібно турбуватися, якщо криваві виділення з легких або бронхів з’являються регулярно.
Мокрота з кров’ю при кашлі у дітей

Крім того, потрібно переконатися, що кров виділяється саме з дихальних органів, а не з ясен, носа або шлунка.

Ці таблетки спалюють 14 кг жиру за місяць! Продаються в кожній аптеці.
На тлі запального процесу в легенях або вродженої вади серцево-судинної системи у дитини може початися легенева кровотеча. Воно небезпечне не тільки втратою крові, а й задушенням в результаті того, що трахея і бронхи наповнилися згустками крові. Може знадобитися негайне хірургічне втручання.
При легеневій кровотечі дитину потрібно посадити, заборонити йому різко рухатися, на груди накласти міхур з льодом або холодною водою. Пити можна тільки прохолодну підсолену воду. При рясних кров’яних виділеннях з дихальних шляхів необхідно викликати швидку допомогу.
До якого лікаря звертатися за допомогою
Якщо ви помітили кров при кашлі і це був не поодинокий випадок, варто звернутися за медичною допомогою. До якого лікаря йти? В першу чергу відвідайте терапевта, який може направити до фахівця більш вузького профілю – лора, фтизіатра, пульмонолога, онколога, інфекціоніста.
В окремих випадках медична допомога повинна бути надана терміново. Викликайте швидку допомогу, якщо:
- кров йде рясно, яскраво-червоного кольору, з піною або згустками;
- людина відчуває біль в області легенів, задихається;
- кров з’явилася після травми;
- людина недавно переніс операцію на дихальних органах або обстеження дихальних шляхів;
- є підозра, що причина кровотечі – чужорідне тіло.
В очікуванні допомоги хворий повинен перебувати в сидячому положенні або напівлежачи. Не можна перешкоджати виходу крові з дихальних шляхів! Кровотеча посилюється від тепла, так що має сенс зробити хворому холодний компрес на груди і давати невелику кількість холодного пиття.
Діагностика
При мокротинні з кров’ю при кашлі діагностика включає в себе обстеження дихальних органів і серця, а також аналізи. На які діагностичні процедури може вас направити лікар:
- Рентген грудної клітини. З його допомогою можна визначити, чи є запалення або пухлини в легенях. Також цей метод допомагає виявити порок серця.
- Бронхоскопія – це обстеження просвіту бронхів на предмет змін в їх стінках. Допомагає виявити пухлини, розширення бронхів і інші патологічні стани.
- Комп’ютерна томографія. Вона дає можливість більш ретельно обстежити органи дихання, допомагає виявити абсцес, туберкульоз, рак легенів та інші легеневі захворювання.
- Електрокардіографія або ехокардіографія – це обстеження потрібно буде пройти, якщо лікар підозрює захворювання серця.
- ФЕГДС – метод, що допомагає обстежити травний тракт. Деякі захворювання (наприклад, варикозне розширення вен стравоходу) також можуть викликати кашель з кров’ю.
Які аналізи потрібно буде здати?
- Аналіз мокротиння – оцінюються властивості, характер, склад мокротиння. Метод допомагає виявити практично всі захворювання, що супроводжуються кровохарканням, в тому числі, злоякісні утворення, грибкові та паразитарні ураження.
- Аналіз поту – це вимір містяться в ньому солей. Проводиться, якщо лікар припускає таку вроджену патологію, як муковісцидоз.
- Загальний аналіз крові – базове дослідження, яке проходять пацієнти з будь-якими скаргами. У даному випадку він допомагає впевнитися, що в організмі є запалення, виявити наявність інфекції, виявити пухлинний процес, запідозрити ураження грибками або паразитами.
- Коагулограма – дослідження згортання крові.
Лікування
Домашні процедури і народні засоби доцільно використовувати тільки в рамках комплексного лікування під наглядом лікаря. Наприклад, при бронхіті і пневмонії можуть застосовуватися інгаляції, трав’яні збори та чаї.
Якщо в організмі йде запальний процес, призначається антибактеріальна терапія. При вірусних захворюваннях використовуються противірусні та імуномодулюючі засоби. У деяких випадках необхідна хірургічна операція (при раку легкого, абсцес легені, бронхоектатичної хвороби).
Невідкладна допомога при кровохаркання не потрібна, але в разі легеневої кровотечі вона може врятувати життя людини.
Профілактика появи мокротиння з кров’ю
Так як найпоширеніші причини кровохаркання – це запущені форми бронхіту і пневмонії, варто своєчасно лікувати простудні і гострі респіраторні захворювання, не доводячи їх до ускладнень. З захворюваннями можна і не зіткнутися, якщо приділяти увагу зміцненню імунітету, відмовитися від шкідливих звичок, не відвідувати багатолюдні місця під час епідемій грипу і ГРВІ.
Тим, хто страждає на хронічні хвороби бронхів і легенів, варто проходити санаторно-курортне лікування. Якщо людина страждає на низьку згортання крові, потрібно постійно контролювати цей показник для профілактики легеневої кровотечі.
Кров при кашлі – дійсно небезпечний симптом, усунення якого не можна відкладати на потім. На щастя, велика частина клінічних випадків доводиться не на вроджені патології та злоякісні утворення, а на бронхіти і запалення легенів.
Якщо, виявивши у себе симптоми застуди або респіраторної інфекції, ви вчасно займетеся лікуванням, ви не зіткнетеся з таким страшним явищем, як кашель з кров’ю.
Важливо також не переплутати кровохаркання з легеневою кровотечею, яке становить загрозу життю.
Причини кашлю з кров’ю, перша допомога та необхідні обстеження
Кашель з кров’ю має частіше позалегеневі причини, так на частку так званого істинного кровохаркання доводиться не більше 25% всіх клінічних випадків, в той час як на кровотечі з носоглотки та інших анатомічних структур – 75%.
Кровохаркання є небезпечний і грізний ознака, що вказує, як правило, на неполадки в роботі органів дихальної чи інших систем.
Якщо вірити даним медичної статистики, зустрічається вказаний стан в істинній формі не так часто. Проте, «прикинувши на око» виявити джерело проблеми можливим не уявляється. Потрібно проведення ретельної діагностики.
Класифікація причин кровохаркання
Такий стан, як кровохаркання (мокрота з кров’ю при кашлі, або слиз або слинної секрет з кров’ю) можна класифікувати по чотирьох підставах.
Головне підставу типізації – це характер первинного закінчення біологічної рідини. Відповідно до цього критерію виділяють:
Істинне кровохаркання
Для нього характерне виділення гематологічної рідини з легенів, бронхів, трахеї та інших структур дихальної системи.
Згідно з медичними даними і практикою, це стан вважається найбільш небезпечним, оскільки цілком здатне спричинити летальний результат навіть саме по собі, не кажучи вже про те, що мова йде про пряме вказування на важкі захворювання.
Хибне кровохаркання
- Якщо в першому випадку має місце кров в мокроті, то в даній ситуації доводиться говорити про її виділення при кашлі з ясен, шлунка, носоглотки (гематологічна рідина стікає по задній стінці горла і евакуюється з організму).
- На практиці розмежувати два зазначених стани можна тільки і виключно за допомогою проведення об’єктивних досліджень.
- Інша підстава – ступінь витікання крові. У такій ситуації можна говорити:
- Про кровохарканні. В даному випадку виходить не більше 50 мілілітрів рідини протягом доби.
- Про генералізованому кровотечі. Виділяється не менше 60 і не більше 80 мілілітрів гематологічної рідини.
- Про профузній формі. Як правило, зустрічається на останніх стадіях онкологічного процесу в легенях і при запущеній формі туберкульозу. Тягне за собою смерть хворого унаслідок масивної втрати крові.
Нарешті, говорити можна і про ступінь кровотечі, виходячи з обсягу виливу гематологічної рідини. визначають:
- Мале кровотеча. Не більше 100 мілілітрів на добу.
- Середньої інтенсивності. Коли виділяється від 100 до 250 мл крові.
- Інтенсивне кровотеча. Це найнебезпечніше стан, коли за добу або одноразово виходить більше 250 мл.
Зазначені класифікації мають велике значення для діагностики та призначення адекватного лікування.
Хвороби, характерні появою небезпечного симптому
Патологій, які супроводжуються кров’ю в мокроті при відхаркуванні, існує більше десятка. Серед них ми виділимо найпоширеніші, а потім зустрічаються рідко. Отже, про які ж недугах доводиться вести мову?
- Травматичні ураження органів дихальної системи (легенів, бронхів, трахеї).
У структурі зазначеної причини найбільш поширені хімічні пошкодження і руйнування дрібних капілярів при інтенсивному кашлі. У другому випадку небезпеки для життя і здоров’я немає, капілярні кровотечі зупиняються самі.
Також мова може йти про вогнепальні, ножові і осколкові поранення при переломі ребер. У таких ситуаціях нерідко ускладненням стає пневмоторакс: проникнення атмосферного повітря в структури грудної клітини.
Стан характеризується інтенсивним болем в місці пошкодження, порушеннями дихання (пацієнт може вдихнути, але не здатний видихнути), падінням артеріального тиску, наявністю домішки крові у виділеннях при кашлі.
Поширене інфекційне захворювання, провоковане проникненням в дихальні шляхи мікробактерії туберкульозу (так званої палички Коха). Для патології характерний інтенсивний, «забиває» кашель, який посилюється в світлий час доби і кілька слабшає вночі.
У перший місяць від початку хвороби кашель сухий, непродуктивний. Піднімається температура тіла до рівня 37.5-38 градусів Цельсія. Протягом всього часу перебігу недуги фебрильні і субфебрильні значення термометра зберігаються.
Далі починає виділятися кров при кашлі, а в структурі мокротиння спостерігається не тільки гематологічна рідина, а й гній жовтого або зеленуватого відтінку.
Пацієнти відзначають загальну слабкість, постійне бажання спати, зниження працездатності, випадання волосяного покриву. На останніх стадіях при кашлі інтенсивно отхаркивається кров (згустками), що призводить до смерті хворого.
Деякі різновиди гельмінтів осідають в легенях. Вони руйнують легеневу тканину, провокуючи становлення небезпечних для життя і здоров’я симптомів. Хворих турбують: кашель, температура, кашель з домішкою крові, слабкість, інтенсивні алергічні реакції навіть на речовини, на які раніше не було імунної відповіді, бронхоспазми.
Типові симптоми включають кровохаркання (на першій же стадії), слабкість, болі при диханні, бронхоспазми, субфебрильну температуру (до 38 градусів), підвищену пітливість, різку зміну маси тіла в сторону зменшення та інші.
Розпізнати неопластичний процес потрібно якомога раніше, щоб призначити правильне лікування і запобігти метастазуванню первинної пухлини. Найбільш інтенсивна крововтрата спостерігається при локалізації злоякісного утворення в центральній частині легкого.
- Кров у мокроті при відхаркуванні може бути через грибкові захворювання легеневих структур.
У цій ситуації на ранніх стадіях інтенсивність кровотеч мінімальна, пізніше можливі розриви великих судин і розвиток шоку, а також обструкція бронхів.
- Аденоматоз бронхів і легень.
Аденома вважається доброякісною пухлиною. Але подібна її «доброякісність» полягає лише у відсутності метастазування. В іншому ж спостерігається характерний компресійний ефект з розвитком тих же проявів, що і у раку органів дихальної системи. Потрібне термінове лікування.
Бронхоектатична хвороба характеризується виникненням в порожнині бронхів альвеолярних розширень бульбашкового виду. Подібні бульбашки заповнені серозною рідиною, кров’ю і гноєм. При інтенсивному кашлі ектазія розриваються, і їх вміст виливається, евакуюючи з організму. Звідси присутність крові в мокроті без температури. Гіпертермія спостерігається в дуже рідкісних випадках.
Вона ж запалення легень. Супроводжується підвищенням температури тіла до фебрильних відміток (38.1-39 ° C), болями за грудиною, задишкою і задухою.
Виразкові захворювання травного тракту супроводжуються внутрішньою кровотечею. Кашель завжди сухий, кров має темний колір і отхаркується у вигляді згустків, без мокротиння.
Перелік причин великий, проте він не є вичерпним.
Рідкісні захворювання
Зустрічаються не частіше, ніж в 0.5-1% випадків, якщо вірити даним європейської статистики. Відповідно виділяються такі характерні стани:
Рідкісні патології легень
| Контактний силікоз | Розвивається при впливі на організм і, зокрема, на легеневу систему кварцових (силіконових) з’єднань. Для недуги патогномонічні легке відчуття слабкості, мале відхаркування з кров’ю і постійна субфебрильна температура. |
| Амілоїдоз | Дистрофічні зміни легень внаслідок порушення білкового обміну. Характеризується помилковими симптомами туберкульозу, виділенням крові при кашлі. Відмежувати одне захворювання від іншого можливо тільки за допомогою об’єктивної діагностики. |
| Обструкція легкого або одного з бронхів чужорідним тілом. | Попадання в бронхи екзогенного стороннього об’єкта може супроводжуватися сильним запаленням тканин, що призводить до їх руйнування. У даному випадку виділяється смердюча слиз з кров’яними прожилками і гноєм. |
| Емфізема | Розростання легеневих (альвеолярних) бульбашок внаслідок куріння, занять активним спортом та інших факторів. |
| Гемосидероз легень (метаболічне порушення). | Задишка, ядуха, симптоми бронхоспазму, а також інші характерні прояви з боку легень, інтенсивні кровохаркання, ось лише деякі типові ознаки надмірного накопичення особливого пігменту в клітинах легень. |
Вроджені аномалії бронхолегеневої системи
- Телеангіектазія. Спадкове аутоімунне захворювання. Тут типово виділення невеликої кількості крові на ранніх етапах становлення. Надалі спостерігаються інтенсивні кровотечі, які можуть призвести до летального результату.
- Муковісцидоз. Розвивається внаслідок системних порушень в роботі організму. В ході прогресування недуги з’являються бронхоектази.
- Бронхіальні кісти.
- Бронхіальна астма з тяжким перебігом.
- Гіпоплазія судинних структур. Для неї характерне слабке кровохаркання. Розвивається внаслідок підвищеної проникності судин.
Матеріали по темі:
Захворювання серця
- Аневризма аорти.
- Серцевий набряк.
- Мітральний стеноз.
- Легенева емболія.
Інші рідкісні причини
Зустрічаються у виняткових випадках. Йдеться про аутоімунні захворювання і стани.
Наприклад, може виникнути:
- Синдром Гудпасчера.
- Гранулематоз Вегенера.
- Саркоїдоз.
- Системна червона вовчанка.
- Вузликовий поліартеріїт.
- Хвороби крові (лейкоз, тромбоцитопенії).
У жінок причиною розвитку проблеми може стати ендометріоз. Однак такий стан, як кровотечі, зустрічається вкрай рідко.
Кровохаркання внаслідок медичних маніпуляцій
Слиз з домішкою крові може відділятися після двох діагностичних досліджень:
- Катетеризація артерій для тромболізису та інших цілей.
- Бронхоскопія.
Кровотечі в даних випадках мінімальні і з’являються через розрив капілярів. Це не небезпечно, хоча і неприємно.
Кров не в мокроті, а з прилеглих органів і тканин
Серед позалегеневих причин найбільш часто зустрічається кровотеча з носа внаслідок розриву судини, з ясен (гінгівіт, пародонтит), шлунка (виразка, особливо проривна), емболія, муковісцидоз, кісти легень і бронхів, аутоімунні синдроми.
Перша допомога хворому

В першу чергу потрібно викликати швидку допомогу. Самостійно впоратися з легеневою кровотечею неможливо. Поки швидка їде, потрібно вдатися до наступних маніпуляцій.
- Посадити або наполовину укласти хворого. Забезпечити повний фізичний спокій потерпілому.
- Забезпечити приплив кисню, послабити будь-яку тугу одяг для полегшення дихальної функції.
- Накласти на сторону ураження лід або компрес з холодною водою.
Ніякі препарати самостійно вводити не можна, за винятком глюконату кальцію і сульфокамфокаїну.
Вони допоможуть знизити інтенсивність закінчення гематологічної рідини. Використання гарячої води, гірчичники суворо забороняється. Тепло в справі першої допомоги має бути виключено. Препарати від кашлю також заборонені (багато з них розширюють судини).
Діагностичні заходи

Велика роль відводиться спеціалізованим медичним маніпуляціям:
- Рентгенографія. Дозволяє виявити новоутворення, туберкульоз на пізніх стадіях (на ранніх показники ще не настільки специфічні).
- Фізикальне обстеження.
- Функціональні тести.
- Бронхоскопія.
- МРТ / КТ-діагностика. Свого роду, це золотий стандарт у справі дослідження. Але, враховуючи дорожнечу, проводиться воно вкрай рідко і тільки в спірних випадках.
Якщо немає даних за ураження легеневої системи, обстежують інші органи: шлунок, ясна тощо. У такому випадку знадобиться допомога профільних фахівців: стоматолога, ЛОРа, гастроентеролога.
Лікування
Направлено на купірування симптомів, а також усунення першопричини відхаркування мокротиння з прожилками крові.
Призначаються препарати наступних груп:
- Гемостатичні.
- Діуретики.
- Гіпотензивні.
- Кардіотонічні.
- Глюкокортикостероїди.
- Анальгетики.
Конкретні найменування підбираються лікарем. Відповідно, всі вони в комплексі сприяють швидкій зупинці кровотечі. Для усунення першопричини кашлю з кров’ю з великою часткою ймовірності знадобиться операція. Тактика терапії підбирається виключно лікуючим фахівцем.
Кровохаркання – це грізний симптом, патогномонічний для цілої групи захворювань. Розпізнати причину може тільки лікар. Його ж прерогативою залишається призначення лікування та діагностика. Самолікування категорично неприпустимо.
Мокрота з кров’ю при кашлі завжди вказує на появу і розвиток небезпечних патологій дихальної та серцево-судинної системи. У сучасній медицині такий симптом прийнято розділяти на 4 групи, в залежності від тяжкості стану і обсягу домішок в слизу.
- Профузне легеневе кровотеча – більше 500 мл крові в виділеннях протягом доби.
- Середньотяжкий стан – до півлітра виділень в день.
- Мале кровотеча – в мокроті близько 100 мл, чистої або пінистої крові.
- Істинне кровохаркання – виявлення прожилок крові в мокроті (до 50 мл).
Від правильності визначення групи кровотечі залежить ефективність призначених терапевтичних дій.
Діагностика при виявленні крові в мокроті
В першу чергу слід переконатися, що виділення не пов’язані з проблемами шлунково-кишкового тракту.
Для того щоб диференціювати хвороби травлення, лікар збирає анамнез і з’ясовує, чи немає у хворого нудоти, блювотних позивів, діареї.
У більшості випадків кашель з кров’ю вказує на хвороби легенів при появі поколювання в горлі, печіння в гортані. При цьому кров яскраво-червоного кольору, піниста.
Для з’ясування причин кров’яних виділень при кашлі використовуються апаратні методи діагностики:
- рентген (підтверджує наявність раку, емболії легеневої артерії, патології серцевого м’яза);
- бронхоскопія (призначається при підозрі бронхоектатичної хвороби, різкому звуженні просвіту в бронхах);
- комп’ютерна томографія (комплексне обстеження при скаргах на прожилки крові у мокротинні);
- електрокардіограма (рекомендована для виключення впливу супутніх хвороб серцево-судинної системи).
Якщо кров у мокроті виникла після застуди, то лікар призначає додаткові лабораторні дослідження. Застосовуються загальний аналіз крові, поту, виконується біологічний посів на наявність патогенних мікроорганізмів в слизу. Таким чином можна виключити ризик такого небезпечного спадкового захворювання – муковісцидозу.
Причини появи виділень в слизу при відкашлюванні
Кров в мокроті майже завжди стає ознакою небезпечних хвороб дихальної системи. Винятком можна вважати розрив дрібного судини бронха, що виникає при сильному фізичному навантаженні або різкому, надривному, гавкаючим кашлі. Зазвичай мокротиння при такому стані коричневого кольору. Лікування просте – застосовуються антикоагулянти.
До відносно безпечних джерел цього симптому можна віднести ускладнення після неправильно проведених медичних процедур.
Кров в кашлі може бути наслідком бронхоскопії, катетеризації артерій, пункції легенів.
Таке кровохаркання починається несподівано, зазвичай на наступний ранок після діагностичних, хірургічних операцій. Патологічний ознака проходить без медикаментозного лікування.
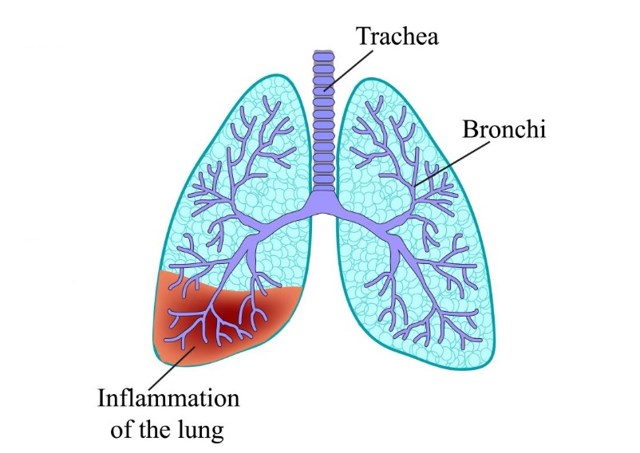
Хвороби легенів, що викликають кров в мокроті при кашлі
У більшості випадків лікар починає діагностику з перевірки на туберкульоз. Крім крові в кашлі, така хвороба супроводжується посиленою пітливістю, підвищенням температури тіла, різким схудненням.
Якщо таке захворювання не підтвердилося, то доктор призначає додаткові дослідження для виключення:
- травматичного пошкодження легені (небезпечний стан, що супроводжується зниженням артеріального тиску, болем, проблемами з диханням);
- інфекційного, паразитарного, грибкового зараження (крім згустків крові в мокроті, хворий скаржиться на загальну слабкість, обструкцію бронхів, алергічні прояви);
- аденоми в бронхах (кровохаркання супроводжується виділенням гною в слизу при кашлі, гикавкою, постійним відчуттям втоми);
- інфаркту, абсцесу легкого (прожилки крові у мокротинні мають неприємний запах, виникає тахікардія, ціаноз, важка задишка, лихоманка);
- пневмонії (кров в слизу з’являється при зараженні стафілококом, легіонелли, псевдомонадою);
- онкологічного захворювання (тривалий кашель з виділеннями крові може вказувати на рак легенів).
Кров в мокроті після бронхіту часто виникає після декількох невдалих спроб лікування захворювання. Симптом вважається першим «дзвіночком» організму про перехід хвороби в хронічну стадію або загостренні гострої форми.
Рідкісні захворювання дихальної системи
Після збору анамнезу лікар рекомендує пройти комплексне обстеження на непопулярні захворювання легенів. Кров в мокроті може бути ознакою бульозної емфіземи, силікозу, аспірації чужорідного тіла, аплоїдоза.
Такі хвороби зазвичай супроводжуються додатковими симптомами. Під час збору анамнезу лікар ставить запитання про задишку, тяжкості в грудях, запаморочення, втрати координації, шумі у вухах.
Проводиться візуальний огляд, що дозволяє визначити розширені міжреберні проміжки, зміна форми грудної клітки.
Кашель з кров’ю при хворобах серця і судин
Причиною появи нехарактерних виділень в слизу може бути зміна стану серця і судин.
Важливо своєчасно виявити і почати лікування таких патологій, як мітральний стеноз, розрив аорти, серцевий відтік легкого, закупорка артерій при інфаркті.
Крім появи крові в мокроті, описувані захворювання характеризуються значною задишкою, больовим синдромом. Найчастіше кашель посилюється після фізичного навантаження.
Інші причини кровохаркання
В окрему групу лікарі виносять вроджені аномалії дихальної системи. Згустки, прожилки крові в слизу можуть бути ознаками гіпоплазії судин, мусковідоза, бронхіальної кісти. Такі хвороби виникають через генетичну схильність. Доктор дізнається про спадковість з сімейного анамнезу.
Кров в мокроті іноді вказує на розвиток рідкісних хвороб:
- червоний вовчак схожа на двостороннє запалення легенів;
- жіночий ендометріоз характеризується проростанням ендометрію в легких;
- вузликовий поліартрит виникає на тлі бронхопневмонії і супроводжується підвищенням температури тіла.
Від кровохаркання також страждають люди з лейкозом, тромбоцитопенією. При таких хворобах нехарактерні домішки в мокроті з’являються через крововиливи в легені.
До якого лікаря йти при виявленні крові в мокроті при кашлі
Відвідати клініку необхідно при появі таких симптомів патологічного стану, як частий, тривалий кашель, постійна слабкість, погіршення апетиту, болі і важкість за грудиною.
Кров в мокроті повинна стати приводом негайної консультації у терапевта, який перенаправляє хворого до пульмонолога, фтизіатра, онколога або кардіолога.
Тільки профільний фахівець може правильно поставити діагноз і призначити ефективне лікування.
Кашель з мокротою з кров’ю: причини. Що робити? лікування
- Мокрота з кров’ю, яка відходить під час кашлю – досить серйозний симптом, характерний для більшості патологій.
- Поява такої скарги у дорослого або дитини вказує на необхідність ретельної діагностики та свогочасного початку лікування.
- Крім того, наявність прожилок крові в відхаркувальному слизу може бути ознакою небезпечного для життя захворювання або гострого стану.
- Важливо вміти вчасно провести диференціальну діагностику і надати допомогу хворому.
Мокрота з кров’ю: що це може бути?
- Прожилки крові у мокротинні, в першу чергу, говорять про те, що є просочування формених елементів і плазми в просвіт бронхіального дерева або є пошкодження самої судинної стінки.
- Етіологічними факторами можуть виступати абсолютно різні захворювання, що вражають серцево-судинну або бронхолегочну систему.
- У деяких випадках кашель з мокротою і кров’ю зустрічається при гострій інфекційній патології і лише вказує на механічне пошкодження стінки судин, яка під час хвороби стає менш еластичною і тонкою.
- Часті кашлеві поштовхи силою виштовхують повітря і слиз з нижніх і середніх відділів респіраторного тракту.
- При цьому одночасно травмується запалена і набрякла слизова оболонка, багата на дрібні і поверхнево розташовані капіляри.
- За ступенем інтенсивності виділяють наступні види кровотеч при кровохаркання:
Легкого ступеня, або слабке.
Характеризується тим, що відкашлюється мокрота з кров’ю у вигляді дрібних і тонких прожилок з домішкою рожевого відтінку. Загальний обсяг не повинен перевищувати 30-50 мл.
Середнього ступеня, або мале легеневе кровотеча. В даному випадку виділяється пінистий темно-рожевий або кров’янистий слиз в обсязі 75-500 мл.
Профузне (велика) кровотеча. Рідина виділяється досить швидко і у великих обсягах (понад 500 мл), що може призвести до розвитку геморагічного шоку і смерті хворого. Необхідно якомога швидше звернутися за невідкладною медичною допомогою.
У будь-якому випадку, якщо з кашлем виділяються прожилки червоного, коричневого кольору – це прямий привід звернутися до лікаря для виявлення причини.
Кров в мокроті при кашлі, при відхаркуванні: причини
- Кров’яні прожилки або згустки в бронхолегеневій слизу і їх причини появи:
- Специфічний процес в легенях (саркоїдоз, туберкульоз, бронхогенний або центральний рак, синдром Гудпасчера, системний червоний вовчак, гранулематоз Вегенера).
- В даному випадку кровохаркання часте, зі згустками і супроводжується іншими симптомами ураження дихальної системи: задишка, зміна кольору шкірних покривів, надсадний сильний кашель, болі в грудній клітці.
- Можливо сильне схуднення, слабкість і тривалий субфебрилітет.
Хронічна і гостра патологія бронхолегеневої системи різної етіології (пневмонія, бронхіти, бронхіальна астма, глистяні і паразитарні інфекції, легіонельоз, інфаркт або абсцес легені та ін.).
Наприклад, для гострої бактеріальної (стафілококової) пневмонії досить часто характерна зелена мокрота з прожилками крові.
В основі інфаркту або абсцесу в легкому лежить некроз тканини, який також супроводжується пошкодженням судинної стінки і просочуванням плазми з форменими елементами. Прі гнійному трахеобронхіті, крім кровохаркання, з’являється виділення гною зі слизом, задишка і гіпертермічний синдром.
- Вроджені аномалії і рідкісні патології легень (муковісцидоз, лобарна емфізема, гемосидероз легенів, силікоз і антракоз, дифузний амілоїдоз, аспірація чужорідного тіла і травми).
- Для перерахованих хвороб і станів характерні виділення з домішкою крові і гною, частий болючий кашель, задишка і хронічна гіпоксемія.
- Захворювання судин і серця (стеноз мітрального клапана, легенева емболія, надрив або розшарування аневризми аорти, набряк легенів серцевого генезу).
- В даному випадку у пацієнта часто виникають болі в області грудної клітини, задишка і кашель, особливо після незначного фізичного навантаження.
- При набряку хворий приймає вимушене положення (напівсидячи), відчуває сильну задишку; пізніше з’являється пінисте мокротиння рожевого кольору.
Ендометріоз у жінок. Кровохаркання трапляється при проростанні ектопічного епітелію матки в легеневу тканину, посилюється під час менструацій.
- Рожева мокрота в горлі з’являється і в результаті медичних діагностичних і лікувальних маніпуляцій (оперативні втручання на легенях, взяття біопсії, бронхоскопія або катетеризація артерій).
- Крім того, виділяють ідіопатичне кровохаркання, яке діагностується приблизно у 18-20% хворих із загальної маси пацієнтів зі схожими симптомами.
- Найбезпечніші причини появи прожилок червонувато-рожевого кольору – це розрив дрібних судин (капілярів) при інтенсивному кашлі або відкашлюванні, а також в результаті важкого фізичного навантаження або лікування антикоагулянтами.
У деяких випадках кров в слині (виразковий стоматит, гінгівіт і т.д.) змішується зі слизом з бронхів і імітує кровохаркання.
Мокрота з кров’ю вранці після сну
- Найбільш поширеними причинами ранкового відходження темно-бордового мокротиння виступають: туберкульоз, рак легені та хронічний, найчастіше вроджений, запальний процес в тканині легенів.
- Також виявляються характерні зміни на оглядовій рентгенограмі грудної клітки і при проведенні проби Манту.
- При неопластичному процесі червона кров в слизу найчастіше означає початок розпаду пухлини, яка добре васкуляризована (тобто містить велику кількість кровоносних судин).
- Для вродженої патології респіраторного тракту характерно ранкове кровохаркання через хронічне запалення і скупчення великої кількості виділень в бронхах під час сну.
Ранкове відходження каламутної слизу характерно для курця, навіть якщо він кинув курити кілька місяців тому. Таким чином, дихальна система очищається від смол і «отруйних» речовин.
Коли жовта мокротиння змінюється на рожеву або червону, то це найчастіше вказує на розвиток серйозного ускладнення (ендобронхіт, емфізема, центральний рак і т.д.).
Якщо мокрота з кров’ю при кашлі у дитини
Поширені причини того, чому у дітей бронхіальна слиз відходить з кров’ю:
- ГРВІ. При грипі має місце геморагічне запалення в легеневій тканині, отже, капіляри стають ламкими, а в альвеоли просочується плазма з форменими елементами.
- Мокрота і соплі з кров’ю також характерні для багатьох інших інфекцій респіраторного тракту, що протікають з вираженими катаральними явищами в носоглотці (риніт, синусит і т.д.).
- Бронхіальна астма. Як відомо, при астмі згодом формується емфізема – здуття легень і витончення міжальвеолярних перегородок.
- При приєднанні бактеріальної інфекції, важкому фізичному навантаженні вони можуть розриватися і викликати мале внутрішньолегеневе кровотеча.
- Кров’яниста слиз без кашлю і без температури може зустрічатися у дитини при аспірації чужорідного тіла, яке під час проходження повітроносних шляхів травмує їх.
- Не варто забувати, що в дитячому віці відносно часто зустрічаються муковісцидоз, гемосидероз, бронхоектатична хвороба і туберкульоз, які мають схожу симптоматику.
Кров при кашлі в мокроті при застуді
Застуда призводить до виникнення сильного запалення в слизовій оболонці органів респіраторного тракту (носова порожнина, трахеобронхіальне дерево).
Внутрішня вистилка повітроносних шляхів стає набряклою і легко травмується при відхаркуванні, сильному кашлі, приводячи до того, що в откашлюваній слизу з’являються кров’янисті частинки.
Таким чином, якщо під час ГРВІ з’явилася невелика домішка кров’яних прожилок в слизу, це означає, що є незначне травмування капілярів.
Отже, після купірування гострого катарального періоду або після застуди, даних проявів хвороби бути не повинно.
При ангіні
- При бактеріальній ангіні хворі скаржаться на слабкість, сильно підвищену температуру і на те, що болить горло.
- Під час огляду лікар виявляє гіперемію піднебінних дужок, збільшені і розпушені мигдалини, вкриті білуватим, брудно-сірим або жовтим нальотом.
- Часто спостерігається регіонарна лімфаденопатія (збільшення поруч розташованих лімфатичних вузлів).
- При виразково-некротичній формі хвороби з’являються сліди крові в слині через утворення дрібних виразок у ротовій порожнині.
Кров в мокроті при бронхіті: чи може бути?
- Як хронічне, так і гостре перебіг бронхіту (запальний процес в бронхах) супроводжується кашлем і утворенням мокротиння, яка особливо інтенсивно виходить з легень вранці, після нічного сну.
- Тривале запалення в бронхах і частий кашель призводять до витончення і травмування слизової, а значить, можливій появі невеликої кількості червоних прожилок при відкашлюванні.
- У будь-якому випадку, при бронхіті, який протікає з відходженням кров’яної слизу.
До якого лікаря звертатися за допомогою? Що робити?
Якщо захворіла дитина, особливо у неї з’явилася гнійна або кров’яниста мокрота, то її необхідно відвести до педіатра, який призначить відповідні обстеження чи консультації суміжних фахівців.
При підозрі на туберкульоз терапевт або педіатр призначає пацієнтові оглядову рентгенографію органів грудної клітини і направляють на консультацію до лікаря-фтизіатра.
При пневмонії лікування здійснює інфекціоніст або пульмонолог. Хронічною бронхолегеневою патологією і пухлинами займаються загальні хірурги та хірурги-онкологи.
Таким чином, при прояві виділень із бронхів червоного або темно-бордового кольору можна звернутися до:
- педіатра або терапевта;
- пульмонолога;
- хірурга;
- лікаря-інфекціоніста;
- фтизіатра;
- кардіолога;
- онколога.
Іноді пацієнт знаходиться під наглядом відразу у кількох вузькопрофільних лікарів.
Діагностика причин появи кашлю з кров’ю. Як проводиться?
Головне завдання лікаря – це виявити справжню причину кровохаркання або легеневої кровотечі та почати адекватну терапію.
Перелік досліджень, який у тій чи іншій ситуації може допомогти встановити першопричину хвороби або стану:
- общеклінічне і біохімічне дослідження периферичної крові (дозволяє підтвердити запальний або інфекційний генез патології, запідозрити вроджене захворювання тощо);
- оглядова рентгенографія органів грудної клітини (з її допомогою можна діагностувати пневмонію, бронхіт, емфізему, абсцеси, кісти в легенях, туберкульоз, пухлини і метастази, набряк);
- комп’ютерна, магнітно-резонансна томографія. Найбільш інформативні при хронічній вродженій патології дихальної системи з деформацією легенів і бронхів, пухлинному процесі, гнійних ускладненнях пневмонії;
- бронхоскопічне дослідження виконується під місцевою або загальною анестезією з метою візуального огляду трахеобронхіального дерева у дорослих і дітей;
- ультразвукове сканування легеневої тканини також ефективно допомагає в постановці діагнозу і виборі тактики лікування;
- специфічні методи дослідження, спрямовані на визначення титру антитіл до збудників інфекційної патології; проба Манту; взяття біопсії при необхідності; онкомаркери;
- бактеріологічне дослідження мокротиння на патологічну флору і КУБ (кислостійкі бактерії – збудники туберкульозу);
- ФЕГДС, ЕКГ, при необхідності – ехографічне дослідження серця.
Навіть якщо флюорографія чиста, слід пройти більш детальне і інформативне обстеження дихальної системи.
Коли потрібно терміново і негайно звертатися до лікаря?
Погіршення самопочуття, поява будь-яких скарг, лихоманки і кашлю – уже причина для звернення в лікарню. У разі виникнення кровохаркання не варто відкладати свій візит до лікаря.
У невідкладній медичній допомоги потребують люди з профузним легеневою кровотечею, набряком легень, важкою пневмонією з явищами дихальної недостатності.
Як вилікувати кашель з кров’ю?
- Лікування кровохаркання залежить від причини основного захворювання:
- При інфекційній патології призначають противірусні або бактеріальні засоби, вітаміни для зміцнення судинної стінки і симптоматичне лікування (протикашльові препарати, інфузійну терапію, фізіопроцедури в стадію реконвалесценції).
- При вроджених захворюваннях також призначають антибіотики, протизапальні препарати, відхаркувальні засоби і загальнозміцнюючу терапію, призначають УВЧ, магнітер на грудну клітку.
- У разі підтвердженого туберкульозу на тривалий час (10-12 місяців) призначають комплекс сильних антибіотиків, здатних усунути запалення.
- При розвиненому набряку легень необхідно якомога швидше ввести діуретик або морфін, почати подачу кисню з піногасником, надати зручну позу хворого.
- Абсцеси, кісти і пухлини лікуються в хірургічному відділенні шляхом дренування, видалення і консервативних підходів.
- Тривалий час займає і відновний період, в якому особливою ефективністю володіють фізіотерапевтичні процедури.
народними засобами
Використовувати рецепти і методи народної медицини в домашніх умовах можна тільки при вірусних і простудних захворюваннях (після гострого періоду), які не несуть загрози для життя пацієнта. Добре зміцнюють судинну стінку і відновлюють слизову бронхів наступні рецепти:
- Мед з молоком. У підігріте (доведене до кипіння) молоко додають одну ложку меду. Отриманий напій слід щодня пити перед сном протягом двох-трьох тижнів;
- Алое з медом. Бажано розбавити свіжовичавлений сік алое з рідким медом в пропорції 2:1. Вживають суміш по чайній ложці, як мінімум, тричі на день.
Таким чином, поява червоних прожилок у виділеннях при кашлі в більшості випадків говорить про розвиток ускладнень або важко виліковних захворювань.
Важливо не залишати цей симптом без уваги і своєчасно звертатися в медичний заклад за кваліфікованою допомогою.


