Кровохаркання при пневмонії: основні причини і лікування
Пневмонія – небезпечне і серйозне захворювання, яке може дати безліч ускладнень, що впливають на життя пацієнта. Такий симптом, як кровохаркання, лякає не тільки лікарів, а й самих хворих, особливо якщо крові виділяється велика кількість. Такий процес може свідчити про прогресуючу кровотечу і тим самим погіршувати стан людини.
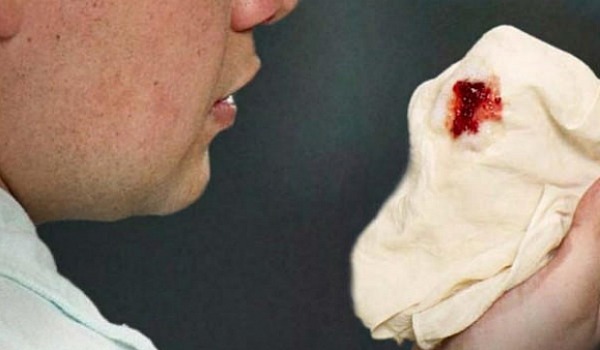
Звідки може з’явитися кровотеча?
Якщо в мокроті виявилося невелике скупчення крові, панікувати не варто. Такий процес може бути викликаний розривом капіляра в легкому; як тільки ви відкашляєтеся, все пройде. Також є люди з групи ризику, які схильні до кровохаркання через проблеми зі здоров’ям, наприклад, через тонкі і ламкі судини при серцево-судинних захворюваннях.
Звертатися за медичною допомогою необхідно тільки в разі тривалого виділення крові, погіршення загального стану, підвищення температури тіла і інших симптомів. Пов’язане таке негативне прояв може бути з безліччю захворювань, як органів дихання, так і патологій кишкового тракту.
Хвороби дихальної системи можуть викликати появу крові в мокроті:
- Запалення легенів.
- Бронхіт.
- Трахеїт.
- Туберкульоз.
- Рак.
- Абсцес.
Хворий з наявністю хоча б одного з цих діагнозів може спостерігати не тільки фарбування мокротиння в червоний колір, а й навіть слини. Але можуть бути й інші патології, які легко сплутати з розвитком проблем в дихальній системі.
Причини різноманітні, але найчастіше це:
- Кровотеча зі шлунка при пневмонії може бути викликане медикаментами. Це захворювання вимагає прийому великої кількості антибіотиків та інших ліків, а у пацієнта може бути виразка або інші проблеми. При тривалому впливі вона відкриється і викличе сильне крововилив. Такі препарати навіть у здорових людей можуть активно роз’їдати стінки слизової шлунка, тому варто уважно підходити до лікування і стежити за станом людини. Найкраще це робити в стаціонарі, оскільки лікування вдома може призвести до серйозних проблем та навіть до смерті.
- Гнійне ураження мигдалин або геморагічний діатез також можуть призвести до таких проблем. Ці патології можуть супроводжувати пневмонію, а при поганому самопочутті людина навіть не помітить нічого, поки не з’явиться кров.
- Розрив аневризми аорти в легені також призводить до сильної кровотечі, що практично завжди закінчується летальним результатом. Ця патологія вважається найбільш небезпечною і страшною. Вона може спостерігатися при запаленні легенів, як бомба з годинниковим механізмом, тобто згодом дасть про себе знати. Часто буває, що слабкий кашель з червоними плямами може посилитися кривавою блювотою.
- Патологія легень з кровохарканням при запальному процесі вважається ускладненням і вимагає термінового лікарського втручання.
Існує безліч причин такого симптому, але в основному кривава мокрота не пов’язана із запаленням легенів, а є показником інших більш складних процесів або захворювань.
Рецепти медової коржі від бронхіту (відгуки людей)
Симптоматика кровотечі з легень
Пневмонія з ускладненнями у вигляді кровохаркання має і інші характерні симптоми. Перш за все, у хворого спостерігається запальний процес в легенях, а виявити його можна за такими ознаками:
- Млявість.
- Озноб, лихоманка.
- Кашель із задишкою або прожилками крові.
- Важке дихання.
- Болі в грудній клітці.
- Головний біль, швидка стомлюваність.
Іноді запалення легеневої тканини не таке інтенсивне, в такому випадку мокрота гнійного кольору з рудими плямами або прожилками. Як тільки людина починає одужувати, функція легенів стабілізується, при кашлі може виділятися піна або слиз прозорого кольору.
 При виділенні великої кількості крові зі слизом говорить про прогресування захворювання.
При виділенні великої кількості крові зі слизом говорить про прогресування захворювання.
Також існують симптоми, наявність яких вказує на прогресування кровотечі в легенях:
- При кашлі виділяється багато крові з частинками слизу.
- Відзначається спльовування згустків крові з піною.
- Невеликі кровотечі з легень можуть спостерігатися у вигляді смородинового желе, як за консистенцією, так і за забарвленням.
При пневмонії кровохаркання часто супроводжується сильним кашлем, під час якого виходить багато мокротиння і слизу. Знаючи ці прояви патології, можна швидко надати собі першу допомогу самостійно, а потім викликати екстрену медичну допомогу.
Надання першої допомоги при кровохаркання
Якщо у людини почалося сильне кровохаркання, йому необхідно надати екстрену допомогу. Але, перш за все, викликати швидку і детально пояснити медикам стан хворого.
Ось що необхідно зробити:
- Хворого відразу потрібно посадити на підлогу.
- Підготувати ємність з кубиками льоду і давати ковтати кожні кілька хвилин.
- Хворий повинен часто пити прохолодну воду або чай.
- Слід дочекатися приїзду швидкої і відправити пацієнта до стаціонару для надання кваліфікованої медичної допомоги.
Як тільки людина потрапляє в лікарню, їй надають негайно основні заходи для запобігання втрати крові. Це відбувається в два основних етапи:
- Терапія симптоматичних проявів – допомагає зняти біль і кашель. Але пригнічувати кашлеві рефлекси варто дуже обережно, оскільки це може спровокувати застій крові і мокротиння в легенях, призвести до виникнення ще більших проблем.
- Якщо кашель болісний, інтенсивний і викликає біль, лікарі можуть призначити сильнодіючі препарати, спочатку у вигляді таблеток, а якщо вони будуть малоефективними, то внутрішньовенно.
У разі якщо зупинити кровотечу не вдалося або було втрачено багато крові, лікарі можуть призначити переливання. Одночасно пацієнт приймає антибактеріальні засоби, щоб уникнути нагноєнь, абсцесів і сепсису.
Діагностика патології
 Загальний аналіз крові допоможе встановити наявність запальних процесів.
Загальний аналіз крові допоможе встановити наявність запальних процесів.
Найпершим, що потрібно зробити, це попередньо встановити місце, звідки надходить кров при кашлі. Цього може досягти хворий, просто прислухаючись до своїх внутрішніх відчуттів. Якщо кров надходить з легень або бронхів, хворий буде відчувати перед початком спазму болі в області шиї, а відкашлюване вміст буде не сильно густе, червоного кольору з домішками піни.
При кровохаркання через проблеми з шлунково-кишковим трактом людина буде відчувати сильні позиви на блювоту і болі в області шлунка. Кров, яка виходить, буде густої консистенції червоного кольору.
Основні симптоми атипової пневмонії у дітей
Незалежно від ваших здогадок і ступеня тяжкості проблеми, необхідно терміново звернутися до лікаря і пройти всі методи обстеження, а саме:

Ці таблетки спалюють 14 кг жиру за місяць! Продаються в кожній аптеці.
- Загальний, розгорнутий і біохімічний аналізи крові. Вони допоможуть встановити наявність кровотечі, запальних процесів або проблем з імунітетом.
- Аналіз на згортання крові або коагулограма. Дуже показовий метод обстеження, при якому можна встановити, як організм справляється з втратою крові.
- Загальний аналіз сечі.
- Посів на поживні середовища мокротиння для виявлення можливого збудника запалення легенів.
- Рентгенівський знімок, що є обов’язковим у разі наявності або підозри на захворювання органів дихання.
- Бронхоскопія – важливе дослідження при кровохарканні.
- МРТ грудної клітини.
Після отримання всіх відповідей аналізів, лікар може точно встановити діагноз, призначити необхідне лікування і зрозуміти, в якому напрямку рухатись далі.
Терапевтичний підхід
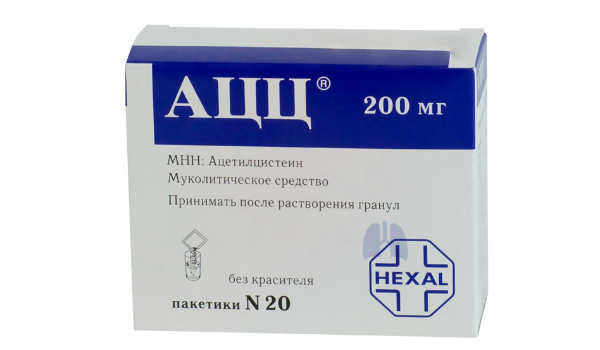 Муколітики допомагають вивести мокротиння і слиз з легень.
Муколітики допомагають вивести мокротиння і слиз з легень.
Терапія – важливий момент у відновленні здоров’я пацієнта. Щоб не погіршити перебіг хвороби і не посилити симптоматику, варто негайно після постановки діагнозу приступити до лікування. Спочатку лікарі борються з ознаками хвороби і призначають такі препарати як:
- Ліки, що знімають жар – Нурофен, Ібупрофен, Парацетамол, Аспірин.
- Муколітики, прийом яких допомагає вивести мокротиння і слиз з легень – АЦЦ, Бронхобос, Амброксол.
Приймати такі медпрепарати потрібно тільки в разі важкого стану пацієнта і тільки після дозволу та призначення лікаря. Крім цього потрібно використовувати антибактеріальні засоби, без яких пневмонія повністю не вилікується.
Існують правила, які лікарі враховують при призначенні антибіотиків:
- Захворювання з повільною течією і розвитком лікарі вважають за краще лікувати антибіотиками, до складу яких входить сірка.
- Якщо запалення викликане вірусною інфекцією, антибактеріальні засоби в такому випадку малоефективні, тому лікарі додають противірусні препарати.
- Якщо пневмонію викликали грибки, в такому випадку підійдуть тільки протигрибкові ліки, які підбираються залежно від виду патогена.
Як би сильно у вас при кашлі не виділялася кров, варто звернути на це увагу і негайно звернутися за допомогою до лікаря. Самолікування може призвести до втрати крові, зупинки серця і швидкої загибелі людини.
Кровохаркання – небезпечний симптом, як при пневмонії, так і в інших випадках, тому дуже важливо виявити причину і надати медичну допомогу. Можливо, лікарська терапія буде малоефективною і може знадобитися хірургічне втручання. Тому, якщо ви виявили у мокроті ознаки крові, варто звернутися до фахівця.
кровохаркання

причини кровохаркання
Найчастіше синдром кровохаркання спостерігається при бронхоектатичній хворобі, туберкульозі, бронхіті, запаленні легенів, абсцесі.
Причинами кровохаркання можуть бути аденома бронха, карцинома легені, тромбоемболія легеневої артерії, стеноз мітрального клапана.
Кровохаркання є одним з головних симптомів легеневої гіпертензії, легеневих ангіїтів, ідіопатичної прогресуючої індурації легенів, амілоїдних дистрофій і геморагічної гемостазіопатії.
Синдром кровохаркання і легеневої кровотечі може розвиватися при розриві аневризми аорти з подальшим попаданням у бронх.
При туберкульозі легенів також нерідко розвивається синдром кровохаркання і легеневої кровотечі. При цьому кровотеча супроводжується больовими відчуттями в грудній клітці, пов’язаними із запаленням плеври, тривалим сухим кашлем різної інтенсивності та підвищенням температури тіла.
Регулярне і тривале кровохаркання у курців може свідчити про наявність новоутворення в легенях.
діагностика кровохаркання
Регулярне кровохаркання у пацієнтів до тридцяти років без ознак іншого захворювання вказує на аденому бронха. При бронхоектатичній хворобі відновлююче кровохаркання супроводжується регулярними виділеннями гнійного харкотиння.
Сильний плевральний біль при кровохаркання вказує на можливий інфаркт міокарда.
Встановити справжню причину кровохаркання допомагає фізичне обстеження: шум при терті серозної оболонки легень свідчить про наявність будь-якої патології, пов’язаної з ураженням оболонки легенів (абсцедуюча пневмонія, кокцідіоїдоз, ангіїт); локальні хрипи вказують на можливу карциному легені. В первинне обстеження обов’язково входить рентгенодіагностика грудної клітини. Але навіть і при нормальних результатах рентгенограми залишається ймовірність наявності бронхоектатичної хвороби або новоутворення як фактора кровотечі. Рентгенівський знімок грудної клітини дозволяє проконтролювати рівень рідини, що вказує на скупчення гною або розташовану дистально пухлину, що закупорює бронх. Деяким пацієнтам призначається комп’ютерна томографія грудної клітини і трахеобронхоскопія. Обстеження жорстким ендоскопом особливо необхідно при рясному кровохаркання.
Допомога при кровохаркання і легеневій кровотечі
Легенева кровохаркання – виділення великої кількості крові через дихальні шляхи без кашлю або під час кашлю. Без кашлю кров в ротову порожнину з дихальних шляхів випливає струменем. Причинами легеневого кровохаркання найчастіше є рак легенів і туберкульоз.
Кров, що виділяється при легеневій кровохаркання, яскраво-червоного кольору, піниться і не згортається. При легеньовій кровохаркання показана екстрена госпіталізація до лікувальної установи.
лікування кровохаркання
Основною метою лікування кровохаркання є забезпечення нормального функціонування легенів і серця та запобігання асфіксії. Лікування кровохаркання полягає в постільному режимі і прийомі лікарських препаратів, які пригнічують кашель – опіатів (дігідроксікодеїн 5 мг чотири-шість разів на добу, кодеїн 10-30 мг).
На самому початку лікування за допомогою жорсткого бронхоскопа виявляють джерело кровотечі, а потім ізолюють неуражене легке і забезпечують його вентиляцію. При дихальній недостатності і масивному кровохаркання (виділення близько 0,6 літра крові протягом двох діб), яке виникає в результаті попадання крові в дихальні шляхи, потрібно аспірація.
Для ізолювання пошкодженої ділянки легкого вводять спеціальну трубку з роздувним балончиком для проведення процедури інкубації легень. З огляду на локалізацію джерела кровотечі та стан дихальної функції пацієнта, вибирають класичний або хірургічний спосіб лікування кровохаркання.
Резекцію ураженої ділянки легені не можна проводити при неоперабельному раку і очікуваному тяжких порушеннях функції зовнішнього дихання. При значному порушенні функції легень проводять катетеризацію і емболізацію бронхіальної артерії.
У цьому випадку перед процедурою ділянку, що кровоточить, тампонують балонним катетером, здійснюють лаваж розчином фібриногену або фізіологічним розчином, внутрішньовенно вводять вазопресин.
При масивному ісубмассівною кровохаркання застосовується метод ангіографії, що включає в себе селективну емболізацію бронхіальної артерії. Метод ангіографії дозволяє зберегти значну кількість легеневої тканини. Цей метод використовується при хронічних захворюваннях легень у пацієнтів.
Відео з YouTube по темі статті:
Інформація є узагальненою і надається в ознайомлювальних цілях. При перших ознаках хвороби зверніться до лікаря. Самолікування небезпечно для здоров’я!
кровохаркання
Кровохаркання – це процес виділення крові з кашлем. При цьому кров може бути присутньою у виділеннях дихальних шляхів у вигляді окремих прожилок або весь вміст плювка може складатися тільки з крові. Будь-яке кровохаркання – це ознака невідкладного стану, оскільки за несильним кашлем з кров’ю може послідувати рясне легеневе кровотеча.

- Як причини кровохаркання можуть виступати різні інфекційні, серцево-судинні захворювання, паразитарні інфекції, новоутворення дихальних шляхів, імунологічні захворювання, вроджені аномалії.
- Діагностика захворювань, що обумовлюють прояв даного симптому, грунтується на проведенні рентгенографії, комп’ютерної томографії, бронхоскопії.
- Лікування кровохаркання залежить від тих причин, які його викликають.
причини кровохаркання
До прояву синдрому кровохаркання можуть приводити:
- Легеневі захворювання (пневмонія, бронхіт, туберкульоз, бронхоектатична хвороба, абсцес легені);
- Новоутворення дихальних шляхів (аденома бронха, рак легені);
- Серцево-судинні захворювання (аневризма аорти, ТЕЛА, мітральний стеноз);
- Травми грудної клітини;
- Аутоімунні захворювання (гранулематоз Вегенера, синдром Гудпасчера).
Легенева кровохаркання виникає при захворюваннях легенів, які супроводжуються розпадом легеневої тканини. При цьому в зону розпаду залучаються легеневі судини, і відбувається руйнування їх стінок.
Найбільш частою причиною кровохаркання серед легеневих захворювань є туберкульоз. У деяких випадках синдром кровохаркання виступає першим помітним ознакою даного захворювання.
Крім того, легеневе кровохаркання може виникати при нетуберкульозних нагноїтельних захворюваннях легенів. Майже половина всіх випадків прояву даного симптому пояснюється наявністю бронхітів і бронхоектазів. Кровохаркання при цих захворюваннях, як правило, незначне, але повторюється досить часто, особливо при загостренні хронічного нагноєння.
Домішки крові в мокротинні або виділення чистої крові разом з кашлем досить часто виникають в гострому періоді пневмонії. При цьому синдром кровохаркання супроводжується підвищенням температури, ознобом, задишкою, болями в грудях під час дихання.
Кровохаркання також є частим ознакою пухлин легенів. Близько 25% всіх випадків легеневого кровохаркання пов’язані з доброякісними і злоякісними новоутвореннями в легенях. В даному випадку домішки крові надають мокроті вид малинового желе. Надсадний кашель і кровохаркання є ранніми і єдиними скаргами на початкових стадіях раку легені.
Крім легеневих захворювань, до кровохаркання можуть призводити захворювання серця, які супроводжуються застоєм крові судин малого кола кровообігу при мітральному стенозі. В цьому випадку кров, що виділяється при кашлі, має вигляд яскраво-червоних прожилок в мокроті; кровохаркання не надто рясне і призводить до зменшення задишки та покращення самопочуття пацієнта.
Кровохаркання може викликатися застоєм крові при гострій і підгострій недостатності лівого шлуночка у хворих атеросклеротичним кардіосклерозом, гіпертензією, інфарктом міокарда.
Як правило, появі кровохаркання у таких пацієнтів передує напад серцевої астми. При цих захворюваннях спочатку відкашлюється червона кров, яка потім темніє.
Новий напад задухи призводить до повторення кровохаркання.
Досить рідкісною причиною кровохаркання є прорив аневризми аорти в бронхи. Що виникає згодом легенева кровотеча призводить до миттєвої смерті хворого. Але кровохаркання, яке віщує розвиток кровотечі, може початися за кілька днів або тижнів до цього. Воно викликається здавленням слизової бронха і просочуванням крові в бронх через стінку аневризми.
При інфаркті легкого також виникає синдром кровохаркання, який поєднується з раптово виниклим болем в грудній клітці, задишкою, підвищенням температури.
Виникає кровохаркання і при травмах грудної клітки, які супроводжуються крововиливом в легеневу тканину.
Кровохаркання також може виникнути при попаданні в легені чужорідних тіл. Кровохаркання в цих випадках виникає як результат розпаду легеневої тканини при реактивному запаленні, освіті пролежня від чужорідного тіла, ателектазі.
При виявленні причин, що призвели до кровохаркання, важливо зібрати подібний анамнез, правильно інтерпретувати скарги пацієнта, оцінити характер откашливаемої мокротиння, щоб диференціювати легеневе кровохаркання від кровотеч шлунково-кишкового тракту.
З метою діагностики причин прояву описуваного синдрому проводиться фізикальне обстеження. Наявність локальних хрипів вказує на можливу карциному легені; вологі хрипи в зоні запалення і вкорочення перкуторного звуку свідчать про запалення легенів.
До складу первинного обстеження входить рентгенографія грудної клітки.
Також для уточнення діагнозу може призначатися комп’ютерна томографія та трахеобронхоскопія.
Лікування кровохаркання
Визначення тактики лікування кровохаркання залежить від того, які причини його викликають.
Але до встановлення обумовлюють даний синдром факторів, при необхідності хворому повинна бути надана перша допомога при кровохаркання.
Для цього потрібно постаратися скоротити розмови з пацієнтом і надати йому положення напівсидячи або укласти на бік, щоб запобігти потраплянню крові в здорове легке.
Щоб зменшити процес виділення крові, можна дати хворому шматочок льоду. Виникнення вперше кровохаркання лякає хворого, тому його потрібно заспокоїти.
Після надання першої допомоги при кровохаркання, пацієнта необхідно госпіталізувати для проведення комплексу заходів щодо зупинки легеневої кровотечі та ретельного обстеження.
Метою симптоматичного лікування кровохаркання є придушення кашлю, здатного погіршити стан. Для цього застосовується кодеїн (всередину); в якості невідкладної допомоги при кровохаркання, болісному кашлі і сильному легеневому кровотечі підшкірно або внутрішньовенно вводять промедол.
При загрозливому для життя сильному легеневому кровотечі застосовується гемостатична терапія. При появі ознак гіповолемії внутрішньовенно вводять колоїдні або сольові розчини для поповнення обсягу циркулюючої крові.
Якщо існує небезпека розвитку асфіксії, то виконується інтубація трахеї за допомогою введення катетера з роздмухуваним балончиком в уражений бронх.
Основну загрозу для життя представляє масивне кровохаркання з втратою 600-800 мл крові за добу. В цьому випадку має бути прийняте рішення про хірургічне або консервативне ведення. Хірургічне втручання частіше застосовується у пацієнтів з анаеробним абсцесом легкого, кавернозним туберкульозом, раком легені.
Таким чином, кровохаркання може бути ознакою багатьох серйозних захворювань. Тому при його появі слід негайно звертатися за медичною допомогою, щоб не допустити летального результату.
Кровохаркання при пневмонії: причини і діагностика
Поява крові в мокроті – це дуже серйозний симптом, який може вказувати на багато захворювань. Кровохаркання при пневмонії не є обов’язковим її симптомом, проте зустрічається досить часто. Дуже важливо в такому випадку пройти діагностику і визначити, що стало справжньою причиною появи крові.
Причини крові
Мокрота з кров’ю може потурбувати людину, яка не страждає на ніякі захворювання. Причиною такого неприємного симптому може стати розрив капіляра в легких.
У цьому випадку ніяких ускладнень або патологічних наслідків очікувати не варто. Після того як залишки крові вийдуть разом зі слизом з дихальних шляхів, це явище повністю зникне.
Зазвичай такі прояви можуть супроводжувати сильні напади алергічного кашлю або простудні захворювання.
Є висока ймовірність появи кровохаркання у людей, які мають до цього схильність. До такої групи належать люди, які мають серцево-судинні захворювання.
Якщо людина знає про те, що його судини схильні до розривів, і у нього часто бувають кровотечі з носа, побачивши прожилки крові при відкашлюванні, не слід лякатися.
Проконсультуватися з лікарем, звичайно, потрібно, але, швидше за все, він виявить лише пошкодження капіляра.
Головним показником, при якому необхідно відразу ж звертатися до фахівця, побачивши кров в мокроті, є наявність інших симптомів, таких як погіршення самопочуття, підвищення температури тощо.
У таких випадках мова може йти про різні захворювання, пов’язані з дихальною системою, або про патології шлунково-кишкового тракту. Важливо визначити, який саме орган кровоточить, де міститься ця причина запалення легенів та рак, чи це виразка.
Кровохаркання часто спостерігається при таких захворюваннях дихальної системи:
- пневмонія (запалення легенів);
- бронхіт;
- рак легені;
- туберкульоз;
- респіраторний муковісцидоз;
- абсцес легені.
Багато з цих патологій супроводжуються не тільки кровохарканням, а й появою крові в слині.
Якщо з’явилася слиз з кров’ю є наслідком порушень шлунково-кишкового тракту, то зазвичай діагностують такі захворювання, як виразка шлунка, виразка дванадцятипалої кишки, рак шлунка тощо.
При цьому симптом зазвичай позначають як кривава блювота.
Для того щоб визначити, що насправді є джерелом кривавих виділень, необхідно пройти діагностику і проконсультуватися з фахівцем.
Діагностика
Якщо людина почала відкашлювати кров, він може сам визначити, звідки вона надходить, прислухавшись до своїх відчуттів. Якщо перед кашлем відчуваються поколювання або печіння в області горла, то, швидше за все, кров надходить з легень або бронхів.
При цьому її колір буде яскраво-червоним, а консистенція – рідкою і пінистою. Свідченням того, що вона йде з шлунково-кишкового тракту, є сильні позиви до блювоти перед кашлем і пекучий біль в області шлунка.
Що виділяється при цьому кров зазвичай нагадує густу фарбу.
Незалежно від того, які відчуття супроводжують кровохаркання, воно обов’язково повинно привести до звернення до лікаря і проходження всіх необхідних діагностичних процедур.
В першу чергу при появі такого симптому хворому необхідно здати загальний аналіз крові і загальний аналіз сечі. Ці дослідження допомагають виявити наявність запальних процесів, анемії тощо.
Їх результати точного діагнозу не показують, проте дають зрозуміти, в якому напрямку рухатися далі.
Розгорнутий аналіз крові може показати високу ймовірність наявності пневмонії і новоутворення в легенях.
Якщо було встановлено, що кров в мокроті потрапляє з легких або бронхів, то хворому обов’язково призначається рентгенографія грудної клітки. З її допомогою виявляється наявність патологій даних органів.
Однак визначити, стали ці патології причиною кровохаркання чи ні, звичайно неможливо.
Навіть якщо під час рентгену лікар ставить діагноз пневмонія, краще пройти ще ряд досліджень і з’ясувати, чи не провокує появу крові ще яке-небудь захворювання.
Таким видом діагностики є комп’ютерна томографія. Вона допомагає найбільш якісно виявити джерело появи крові і наявність патологій. Зазвичай її використовують в якості допоміжного методу для уточнення чи перевірки діагнозу.
Також при кровохаркання може бути призначена бронхоскопія. Вона не є обов’язковим методом діагностики в цьому випадку, але до неї вдаються, якщо рентгенограма не вказує ніяких патологій. Цей спосіб допомагає визначити наявність новоутворень. Бронхоскопію рекомендується проводити людям старше 40 років навіть при найменшому кровохаркання.
Після проведення діагностики та виявлення причини появи крові в мокроті хворого призначається курс лікування. Оскільки хвороби, симптомом яких є кровохаркання, дуже серйозні і небезпечні, таке лікування обов’язково має бути призначене фахівцем, і при необхідності хворий повинен бути поміщений в стаціонар.
Особливості
Оскільки однією з найбільш поширених причин появи крові в мокроті є саме пневмонія, важливо знати, які її особливості.
Зазвичай кров при відкашлюванні з’являється внаслідок інфекційної пневмонії. Якщо причиною запалення стали бактерії пневмококи, то кров’яні виділення будуть рожевого відтінку.
Також свідченням бактеріальної пневмонії є відхаркування слизу з кров’ю, що нагадує смородинове желе.
У разі запалення легенів у хворого, крім кровохаркання, буде присутній й ряд інших симптомів, таких як задишка, субфебрильна або фебрильна температура, загальна слабкість організму. При появі таких ознак необхідно якомога швидше пройти діагностику і приступити до лікування. Пневмонія – це серйозне захворювання, нехтування яким небезпечно для життя.
Кровохаркання
Кровохаркання – це виділення крові з органів дихальної системи в момент кашлю. Такий патологічний стан не вважається захворюванням, а є ознакою травм органів дихання або симптомом різних захворювань.
Причини кровохаркання
Найпоширенішими причинами кровохаркання є: хронічний і гострий бронхіти, туберкульоз легенів, бронхоектази і рак легені. Приблизно в 20% хворих провокуючого фактора даної патології встановити не вдається.
Потенційні причини синдрому кровохаркання:
- Гострий і хронічний бронхіт. Це захворювання характеризується мінімальним легеневим кровохарканням (прожилки крові в гнійної або слизової мокроті).
- Туберкульоз. Він супроводжується постійним покахикуванням, слабкістю, прожилками крові в мокроті, лихоманкою, схудненням тощо. Кровохаркання, найчастіше, спостерігається при фіброзно-кавернозній формі захворювання.
- Бронхоектази. Дане захворювання проявляється хронічним кашлем з гнійною мокротою. Повторний синдром кровохаркання може бути єдиною ознакою «сухих бронхоектазів».
- Гостра пневмонія також може бути причиною кровохаркання. У 75% випадків відзначається мокрота «іржавої забарвлення». Кашель з кров’ю супроводжує стафілококові пневмонії.
- Міцетома (грибковий куля). Практично будь-який грибковий інфекційний процес легень супроводжується прожилками крові в кашлі (це основний симптом міцетоми).
- Хронічний і гострий абсцес легені. Дане захворювання, як правило, є ускладненням гнійної пневмонії. У 11% хворих спостерігається легеневе кровохаркання, у 5% хворих зустрічаються масивні виділення крові або легеневі кровотечі.
- Паразитарні захворювання легень: трихінельоз, стронгілоїдоз, парагонімоз, аскаридоз, ехінококоз.
- Аденома бронха володіє двома клінічними проявами: кашель і повторюється синдром кровохаркання.
- Рак легкого також є однією з основних причин кровохаркання. Цей симптом, найчастіше, супроводжує центральний рак.
- Легенева гіпертензія (синдром Ейзенменгера, первинна легенева гіпертензія, мітральний стеноз). Виділення крові під час кашлю говорить про розрив легеневих капілярів або вен через високий тиск у системі легеневої артерії.
- Емболія легеневої артерії. Через 24-48 годин після емболії виникають плевритні болі, гіпертермія та виділення крові в момент кашлю.
- Набряк легенів характеризується пінистою, забарвленою кров’ю мокрою, супутньою серцевою патологією і значною задишкою.
- Також причинами кровохаркання можуть бути травми (забій легкого, поранення легкого при проникаючих або вогнепальних ранах грудної клітини, при переломі ребра).
- Вдихання токсичних речовин або диму також може призвести до легеневого кровохаркання.
- До вроджених аномалій, які супроводжуються прожилками крові в мокроті, відносяться: муковісцидоз, спадкова геморагічна телеангіектазія, бронхіальні кісти і гіпоплазія судин легень.
- Захворювання невідомої етіології: системний червоний вовчак, гранулематоз Вегенера, вузликовий поліартеріїт, синдром Гудпасчера і саркоїдоз.
- Ятрогенна патологія: лікування антикоагулянтами, катетеризація легеневої артерії, бронхоскопія, черезшкірна пункція легкого, трансбронхиальна біопсія.
- Бронхолітіаз (наявність декількох каменів у просвіті бронхів).
- Ендометріоз з ураженням легень. Спонтанний пневмоторакс і синдром кровохаркання збігаються з менструальним циклом.
- Амілоїдоз легень є дуже рідкісним захворюванням, яке також може супроводжуватися легеневими виділеннями крові.
- Хвороби крові – тромбоцитопенія, лейкоз і гемофілія.
- Ідіопатичний гемосидероз легень проявляється типовим легеневим кровохарканням і гіпохромною анемією.
Діагностика
Сьогодні при появі синдрому кровохаркання вдаються до наступних лабораторно-інструментальних досліджень: розгорнутий ОАК (загальний аналіз крові), загальний аналіз сечі, коагулограма (при підозрі на кровотечу), дослідження мокротиння, біохімічний аналіз (калій, натрій, креатинін, сечовина), бронхоскопія, рентгенографія грудної клітки, бронхографія і комп’ютерна томографія грудей.
Лікування кровохаркання
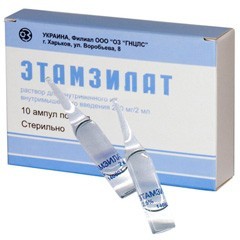
Основними елементами допомоги при кровохаркання є: абсолютний спокій хворого, напівсидяче положення, хворим забороняється говорити, медпрацівник повинен переконати пацієнта стримувати кашель і глибоко дихати. Крім цього, допомога при кровохаркання включає в себе введення 12.5% розчину етамзілата, 10% розчину кальцію хлориду або 5% розчину амінокапронової кислоти. Під час допомоги при масивному кровохаркання біля хворого повинен знаходитись лоток з шматочками льоду. Кожні 15 хвилин пацієнтові необхідно давати ковтати по одному шматочку.
Що стосується лікування кровохаркання нетрадиційними методами, то воно направлено на усунення основного захворювання, яке й спровокувало даний симптом. Лікування кровохаркання народними засобами в нинішній час є досить ефективним методом, який вимагає обов’язкової консультації з лікарем.
В якості симптоматичних препаратів можна використовувати всі кровоспинні трави.
Найпоширенішими травами для усунення кров’яних легеневих виділень є: цикорій, деревій, корінь герані, листя кропиви, горець перцевий, листя подорожника, глуха кропива біла, горець зміїний, вахта трилистий, репешок звичайний, коріння лікарської кровохлебки і польовий хвощ.
Мокрота з кров’ю – основні причини
Слиз з кров’ю при кашлі, в якій є червонуваті – іржаві прожилки, говорить про патологію бронхів або порушення легеневої тканини. Іноді кривава мокрота виникає через розрив невеликого кровоносного судини в легенях – це не небезпечне для людини явище. Також кровохаркання свідчить про інфекційні процеси в легенях.
Причини крові в мокроті
Точні причини прояви крові в кашлі може встановити тільки фахівець, але до найбільш відомих причин можна віднести:
- Запалення бронхів – при такій хворобі кровохаркання відбувається в 65% випадків. Хронічний або гострий бронхіт характеризується сильними і частими нападами кашлю. При откашлюванні в слизу можуть виникати прожилки крові, часто з ранку.
- Виникнення кров’яних згустків в слизу може говорити про абсцес легені або запаленні легенів. Також може виникати загальне нездужання, підвищується температура, а імунітет істотно знижується.
- Для трахеїту, ларингіту, тонзиліту властивий невеликий об’єм крові в слизу.
- Туберкульоз характеризується тривалим кашлем і наявністю мокротиння з червоними або рожевими прожилками.
- Рак легкого спочатку не характеризується клінічними проявами, але через певний час виявляється кашель, напади посилюються. Саме в цей момент виявляються згустки або прожилки крові, а здоров’я пацієнта значно погіршується.
- Декомпенсація при серцево-судинних хворобах провокує виникнення легеневої гіпертензії. В результаті цього кров у легенях застоюється, а далі присутня в мокроті при кашлі.
- Вельми небезпечним є легенева кровотеча, при якому також спостерігається біль у грудній клітці і задишка. У такій ситуації необхідна термінова госпіталізація хворого.
Мокрота з кров’ю без кашлю
Кривава слиз без кашлю може бути присутньою через прості причини, наприклад, стоматологічного типу. У разі нещасного випадку ясен або зубних патологій може бути кров, яку сприймають за патологічні включення в слизу. Подібна симптоматика характерна і для недавньої геморагії в носовій порожнині, що потрапляє в ротову порожнину і відхаркується протягом декількох днів.
Мокрота з кров’ю може бути при судинному надриві аорти, а також внаслідок внутрішніх патологій. Причиною цього можуть бути інфекційні процеси в органах дихання, проблеми з гемостазом, онкологічні захворювання та тромб у легенях.
Найбільш відомою причиною є кардіогенний легеневий набряк, який характеризується загальною слабкістю, больовими відчуттями в грудях, а також невеликим виділенням червоної пінистої мокроти.
При такій хворобі велика ймовірність летального результату, тому відразу необхідно проконсультуватися з фахівцем.
Кров в мокроті вранці
Якщо кровохаркання в ранковий час виникає систематично – це говорить про серйозні збої в роботі внутрішніх органів. Найчастіше подібні кровотечі виникають через проблеми в верхніх дихальних шляхах. Фахівці діагностують їх як туберкульозне або легеневе кровотеча.
З ранку кров може виходити у вигляді декількох плювків, при цьому не обов’язково наявність кашлю. Кров характеризується густою консистенцією і темним відтінком. На виході формується щільний грудку, в якому присутня слиз або гній.
Таке кровохаркання не пов’язане зі легеневою кровотечею, а може бути пов’язане з проблемами в носоглотці або мигдаликах.
При капілярній кровотечі з ясен, за ніч кров скупчується в верхніх дихальних шляхах, а в ранковий час вона виходить.
Мокрота з кров’ю при бронхіті
Якщо при кашлі проявляється слиз із кров’ю – це свідчить про серйозні патології в роботі дихальної системи. Це може бути хронічний бронхіт, що проходить в гострій формі. Щоб дізнатися точну причину кровохаркання, слід визначитися з симптомами бронхіту.
Так, при гострому бронхіті виникає мокрий кашель, підвищується температура, а в мокроті спостерігається кров. Для хронічного бронхіту характерний тривалий кашель, більше трьох місяців, а під час будь-якої активності проявляється задишка.
При загостренні хронічного бронхіту в мокроті може спостерігатися не тільки гній, а й кров.
Глистная інвазія
Якщо у дорослого або дитини в організмі присутні гельмінти, є ймовірність прояву крові в мокроті. Значна кількість гельмінтів може перебувати і розвиватися у всіх органах людини. Найчастіше кровохаркання відбувається при таких паразитних хворобах: анкілостомоз, парагонімоз, аскаридоз, ехінококоз, стронгілоїдоз.
Гельмінти можуть знаходитися в просвіті кишечника і при деяких умовах здатні проходити крізь легкі, травмуючи їх. Аскариди проникають в організм контактним і фекально-оральним шляхом. При паразитарній інфекції виникає сухий кашель, нудота, головний біль, хрипи в легенях, блювота і біль в животі. Найчастіше кашель спостерігається в ранковий час.
Запалення легенів
Кров в мокроті може бути присутньою при пневмонії, збудниками якої є легіонелли, стафілококи і псевдомонади. Захворювання характеризується інфекційною природою і є вельми небезпечним для людини, так як може призвести до загибелі.
Виникнення крові в мокроті свідчить про крупозну пневмонію, яка характеризується високою температурою, болем в горлі, задишкою, слабкістю, кашлем з мокротою рожевого або цегляного кольору.
Пневмонія може викликати такі ускладнення, як гангрена легкого, міокардит, ендокардит, розвиток дихальної недостатності.
Кровохаркання при раку
Мокрота з кров’ю може бути одним з основних ознак раку легень. Це найбільш небезпечна патологія, що протікає в кілька стадій. Рак легені може виникати через куріння, ендокринних порушень, спадковості, шкідливих умов праці, взаємодії з шкідливими хімічними елементами, патологій бронхів і легеневої тканини.
Для раку характерні слабкість, кашель, підвищена пітливість, задишка, зниження ваги. При раку найчастіше спостерігається кровохаркання, при якому кров змішується з мокротою. Іноді може проявлятися піниста червона кров. Якщо кров свіжа, вона характеризується яскраво-червоним відтінком, а якщо кров згорнулася, з’являються згустки.
При розвитку захворювання симптоми посилюються, при цьому кровохаркання супроводжується задишкою.
Кров’яна мокрота при туберкульозі
Найчастіше мокрота з кров’ю є симптомом активної стадії туберкульозу. Це одне з найважчих інфекційних хвороб легенів. Щорічно від цієї хвороби гине більше 4 мільйонів людей.
Для туберкульозу характерними є нежить, кашель з мокротою, незначне підвищення температури, слабкість, сонливість, хрипи в легенях, збільшення лімфатичних вузлів, апатія і нічна пітливість. При туберкульозі мокрота відходить з прожилками крові, в якій також може спостерігатися гній.
Відходження мокроти з кров’ю відбувається в ранковий час і говорить про пізню стадію хвороби. Через постійне відходження крові може виникнути анемія.
Коли варто звернутися до фахівця?
Присутність таких симптомів свідчить про серйозну хворобу і вимагає звернення за медичною допомогою:
- Кашель із значним об’ємом крові
- Зменшення ваги, слабкість, поганий апетит
- Тривалий кашель у курців
- Задишка навіть у спокійному стані
- Сильний біль у грудях.
В окремих випадках на тлі раку легень або туберкульозу може проявлятися легенева кровотеча. Якщо відбувається значне відходження крові, пацієнт повинен прийняти напівсидяче положення і відразу викликати швидку допомогу. Всю кров слід виплюнути, щоб нічого не залишалося в організмі.
Діагностика
Ефективна терапія можлива лише в разі діагностування причини прояву крові в мокроті. Діагностика кровохаркання має на увазі:
- Загальний аналіз сечі та крові
- Опитування хворого і збір анамнезу
- Огляд горла і рота
- Здійснення ФГДС
- Бронхоскопія
- Рентгенівське дослідження легенів
- МРТ або КТ
- Діагностика мокротиння на наявність бактерій
- Вимірювання тиску, температури, пульсу.
Цих процедур достатньо, щоб визначити ймовірність інфікування пацієнта. У деяких ситуаціях проводиться дослідження поту, якщо є підозри на муковісцидоз.
Якщо паралельно відбувається відходження крові з носа, слід виключити ймовірність хвороби крові.
Після початкового дослідження лікар направляє хворого до лікарів вузького профілю, де необхідно буде здати додаткові аналізи.
Способи усунення мокротиння з кров’ю
Залежно від хвороби, яка спровокувала формування крові в слизу, лікар прописує курс терапії.
Якщо кровохаркання спостерігається внаслідок бронхіту, пацієнту прописують постільний режим, часте пиття і підбирають курс відхаркувальних і муколітичних засобів.
Завдяки зігріваючим компресам можна позбутися від дискомфорту в грудній клітці. Якщо бронхіт є результатом вірусного ураження, прописуються противірусні препарати.
Якщо кровохаркання спостерігається в результаті наявності злоякісної пухлини, необхідно хірургічне втручання. Спеціаліст може рекомендувати медикаментозну або променеву терапію. Якщо немає можливості здійснити хірургічне втручання, пацієнт проходить курс хіміотерапії.
Профілактика прояви крові в мокроті
Найбільш поширеними заходами профілактики вважаються:
- Здоровий спосіб життя, чергування фізичного і розумового навантаження, систематичні прогулянки на свіжому повітрі.
- Правильне харчування, наповнене корисними мікроелементами і вітамінами.
- Відмова від куріння.
- Відвідування санаторно-курортних закладів для хворих, які страждають на хронічні хвороби.
- Своєчасна терапія хронічних хвороб, недопущення їх ускладнень.
- Обмеження перебування в громадських місцях під час вірусних епідемій.
При різних хворобах, особливо органів дихання, кашель може проходити з незначним обсягом крові в мокроті або навіть цілими згустками.
Якщо при простій застуді багаторазово проявляється кров у слизу, слід звернутися до лікаря, щоб попередити можливість ускладнень.
Терапія кровохаркання варіюється в залежності від причин, що спровокували її, а підвищення імунітету, профілактика застуд та їх своєчасна терапія виступають кращою профілактикою.
Кровохаркання і його причини
Головна> Пульмонологія
Кровохаркання зустрічається при багатьох захворюваннях. Список потенційних «винуватців» представлено в таблиці № 2. Найбільш поширені причини кровохаркання (у напрямку зниження частоти випадків) наступні:
- Гострий і хронічний бронхіт
- Бронхоектази
- Туберкульоз легень
- Рак легень
Приблизно в 20% випадків причину кровохаркання встановити не вдається.
У молодих хворих первинним завданням є виключення туберкульозу легень, у літніх – виключення раку легень. Як радили старі лікарі, до тих пір, поки при кровохаркання не буде виключений туберкульоз і пухлина легень, найправильніше вважати хворого носієм однієї з цих хвороб.
Далі слід черга бронхоектатичної хвороби. Кровохаркання настільки часто супроводжує бронхоектатичну хворобу, що бронхоектази повинні передбачатися в кожному випадку повторних кровохаркання у хворого без ознак туберкульозу легень.
Потенційні причини кровохаркань
| Інфекційні захворювання | |
| Гострий і хронічний бронхіт (особливо атрофічний) | Кровохаркання, викликане бронхітом, зазвичай мінімальне (прожилки крові в слизовій, гнійна мокрота). Сильний кашель може призвести до розриву судини слизової оболонки трахеї. |
| Бронхоектази | Хронічний кашель з гнійною мокротою. У 75% пацієнтів симптоми бронхоектазів з’являються у віці молодше 5 років. Повторне кровохаркання може виявитися єдиним симптомом «сухих бронхоектазів». Діагностика: бронхографія, комп’ютерна томографія. |
| Туберкульоз | Слабкість, постійне покашлювання, прожилки крові в гнійній мокроті, схуднення, лихоманка, нічні поти. Найчастіше кровохаркання зустрічається при фіброзно-кавернозній формі туберкульозу. Діагностика: проба Манту, виявлення мікобактерій в мазку мокроти та при посіві, рентгенографія грудної клітки. |
| Гостра пневмонія | Виражене кровохаркання рідко спостерігається при пневмоніях, але у 75% пацієнтів, інфікованих пневмококом, відзначається мокрота «іржавого кольору». Кровохаркання часто супроводжує стафілококові пневмонії, пневмонії, викликані Klebsiella (мокрота типу «смородинового желе»), або Legionella (хвороба легіонерів) або Pseudomonas. Діагностика: наявність вогнищево-інфільтративних змін в легенях при рентгенографії грудної клітини в поєднанні з клінічною картиною інфекції нижніх дихальних шляхів. |
| Абсцес легені (гострий і хронічний) | Найчастіше розвивається як результат гнійної пневмонії. Кровохаркання зустрічається у 11% хворих з абсцесом легені, при цьому масивне кровохаркання виникає приблизно у 5% хворих. Для зупинки кровотечі, спричиненої легеневим абсцесом, може знадобитися резекція частки легені. |
| Міцетома (аспергіллома) | Будь-яка з грибкових інфекцій легень може викликати кровохаркання, але найчастіше причиною його є міцетома (грибковий куля). В основі цього захворювання лежить зростання колоній Aspergillus fumigatus в старій туберкульозній каверні. Основний симптом аспергілломи – кровохаркання. Рентгенологічно виявляється порожнина з кулястим затемненням всередині і прошарком повітря у вигляді півмісяця. |
| Паразитарні захворювання легень | парагонімоз, стронгілоїдоз, анкілостоміаз, трихінельоз, ехінококоз, аскаридоз |
| Новоутворення | |
| Рак легенів (бронхогенний рак) | Знаходиться на 1-му місці в структурі злоякісних пухлин. 80% раку легенів пов’язано з курінням. Кровохаркання значно частіше спостерігається при центральному раку, ніж при периферичному. Діагностика: рентгенографія, багаторазове цитологічне дослідження мокротиння, бронхоскопія. |
| Аденома бронха | Аденома бронха частіше зустрічається у жінок зрілого віку (36-44). Симптоми початкового етапу – кашель і повторюване кровохаркання; в іншому здорова жінка. Оскільки аденома зазвичай розташовується в головних бронхах, її можна виявити при бронхоскопії. Рентгенологічні зміни з’являться тільки при обтурації бронха пухлиною (центральна форма) або при периферичній локалізації виявиться округла чітко окреслена тінь. |
| Серцево-судинні захворювання | |
| Легенева гіпертензія: мітральний стеноз, первинна легенева гіпертензія, синдром Ейзенменгера | Про мітральний стеноз доречно думати, якщо скарги на задишку, кашель і кровохаркання з’являються після фізичного навантаження. В даному випадку причиною кровохаркання є розрив легеневих вен або капілярів на фоні підвищеного тиску в системі легеневої артерії. |
| Набряк легенів | Піниста, пофарбована кров’ю мокротиння, значна задишка, супутня серцева патологія. |
| Емболія легеневої артерії | Кровохаркання при ТЕЛА спостерігається рідко і тільки при інфаркті легень, який розвивається приблизно у 10% випадків легеневої емболії. Через 24-48 годин після емболії з’являються плевритні болі, підвищення температури тіла та кровохаркання. |
| Травми | |
| Поранення легені при переломі ребра, вогнепальних або проникаючих ранах грудної клітини | Розвивається пневмоторакс. |
| Забій легкого після тупої травми грудної клітини | |
| Вдихання диму або токсичних речовин | |
| Вроджені аномалії | |
| Муковісцидоз | Кровохаркання з’являється при розвитку бронхоектазів. Діагноз муковісцидозу підтверджується при поєднанні різко підвищеної концентрації натрію та хлоридів у потовій рідині з одним з трьох критеріїв: сімейний анамнез муковісцидозу, обструктивна хвороба легень, зовнішньосекреторна недостатність підшлункової залози. |
| Гіпоплазія судин легенів, бронхіальні кісти | |
| Спадкова геморагічна телеангіектазія (хвороба Ранд-Ослера-Вебера) | Множинні дрібні телеангіектазії шкіри та слизових оболонок, характерні кровотечі (переважно шлунково-кишкові). Можливий розвиток вторинної залізодефіцитної анемії. |
| Захворювання невідомої етіології | |
| Гранулематоз Вегенера | Рідкісне захворювання. Прогресивне ураження слизової оболонки верхніх дихальних шляхів, інфільтративний процес та каверни в легенях, гломерулонефрит. Діагноз підтверджується біопсією ураженої тканини. При варіантній формі уражається дихальний тракт без залучення нирок. |
| Синдром Гудпасчера | Рідкісне захворювання, що виявляється внутрілегеневими крововиливами і гломерулонефритом. Захворюванню легенів зазвичай передує патологія нирок (від кількох днів до кількох тижнів). Діагноз підтверджується виявленням антитіл до клубочкової та альвеолярної базальної мембран у плазмі або біоптатах нирок і легень. |
| Системний червоний вовчак (СЧВ) | СЧВ страждають переважно жінки. Типові ураження шкіри, суглобів, ЦНС, нирок і крові. Гострий вовчаковий пневмоніт часто важко відрізнити від звичайної пневмонії, інфільтрати при СЧВ двосторонні, «летючі» і нерідко супроводжуються кровохарканням. Діагноз підтверджується позитивним LE-тестом, підвищеними титрами АХАТ та антитіл до ДНК. |
| Вузликовий поліартеріїт | Поліорганна симптоматика (легкі уражаються рідко, частіше проявляється ураженням нирок, серцево-судинної системи і органів шлунково-кишкового тракту) у поєднанні з лихоманкою і зниженням маси тіла. Для діагностики використовують вісцеральну ангіографію та гістологічне дослідження артерій дрібного і середнього калібру. |
| Саркоїдоз | Поліорганне ураження з переважанням внутрішньогрудних проявів. Саркоїдоз може бути запідозрений у пацієнта з лімфаденопатією середостіння або коренів легень в поєднанні з легеневою дисемінацією. Діагноз підтверджується біопсією легень. |
| Ятрогенна патологія | |
| Бронхоскопія | |
| Трансбронхіальна біопсія | |
| Черезшкірна пункція легкого | |
| Катетеризація легеневої артерії | |
| Неспроможність кукси бронха після пневмонектомії | |
| Лікування антикоагулянтами | |
| Інші причини | |
| Ідіопатичний гемосидероз легень | Характерно кровохаркання, гіпохромна анемія і, як правило, двосторонні зміни в легенях, які виявляються при рентгенологічному дослідженні. |
| Ендометріоз з ураженням легень | Хворіють жінки. Кровохаркання або спонтанний пневмоторакс збігаються за часом з менструальним циклом. |
| Бронхолітіаз | Наявність в просвіті бронхів одного або декількох вапняних каменів. У більшості випадків – це петрифікати з вапнованих лімфовузлів, уражених туберкульозним процесом. Діагностика здійснюється на основі рентгенографії і бронхоскопії. |
| Амілоїдоз легень | Рідкісне захворювання. Клініка залежить від форми амілоїдозу. Кровохаркання зустрічається при дифузному амілоїдозі легень. Дослідження біопсійного матеріалу дозволяє верифікувати діагноз. |
| Хвороби крові (гемофілія, лейкоз, тромбоцитопенія) | |
| Симуляція | У рідкісних випадках хворі можуть насмоктувати кров з ясен, симулюючи кровохаркання. У таких випадках замість мокротиння відкашлюється пофарбована кров’ю слина. |
| Ідіопатичне кровохаркання | Приблизно у 20% хворих з нормальною рентгенограмою діагностичний пошук не дає результату і пояснити кровохаркання не вдається. Передбачається, що причиною кровохаркання у таких хворих є або бронхіт (в зонах, недоступних для бронхоскопії), або бронхоектази, що не виявлені при бронхографії. |
Лабораторно-інструментальні дослідження
- Розгорнутий загальний аналіз крові. Кровохаркання, на відміну від легеневої кровотечі, не викликає гіповолемії або анемії. Лише в рідкісних випадках рецидивуюче кровохаркання може призвести до залізодефіцитної анемії. Наявність у хворого з кровохарканням анемії швидше за все вказує на злоякісний процес або захворювання імунної системи (гранулематоз Вегенера, системний червоний вовчак та ін.)
- Коагулограма (якщо є підозра на схильність до кровотеч).
- Біохімічний аналіз: сечовина, креатинін, натрій, калій.
- Дослідження мокротиння: забарвлення мокротиння за Грамом і Цілем-Нільсеном, посів і неодноразове цитологічне дослідження.
- Рентгенографія грудної клітки має провідне значення при кровохаркання. Слід пам’ятати, що виявлені на рентгенограмі патологічні зміни не обов’язково будуть служити справжнім джерелом кровохаркання. Тому, виявлену патологію доцільно уточнити за допомогою комп’ютерної томографії. У той же час, якщо стандартна рентгенограма грудної клітини не виявляє будь-яких відхилень, проводити томографію легень або комп’ютерну томографію нераціонально.
- Бронхоскопія не є діагностичним тестом першої черги при кровохаркання, але всім хворим з рецидивами кровохаркання слід обов’язково робити бронхоскопію. А при відсутності хоча б одного з нижче перерахованих факторів бронхоскопія показана навіть при мінімальному кровохаркання для виключення раку легенів:
- вік менше 40 років
- кровохаркання тривалістю менше 1 тижня
- нормальна рентгенограма грудної клітини
- Комп’ютерна томографія грудної клітини зазвичай рекомендується в якості уточнюючого методу дослідження, хоча в деяких дослідженнях частка пацієнтів з нормальними рентгенограмами легень і патологічними змінами при комп’ютерній томографії високої роздільної здатності досягала 42%.
- Бронхографія проводиться коли підозрюється бронхоектатична хвороба, а дані бронхоскопії нормальні.


