Атипова пневмонія у дітей: особливості, симптоми і лікування
Атиповими вважаються пневмонії, які викликаються нетиповими для запалення легенів збудниками – хламідіями, легіонеллами, мікоплазмами. Атиповими вони називаються тому, що протікають з нетиповими для пневмонії симптомами.
Небезпека таких запалень легенів полягає в тому, що вони можуть бути своєчасно не діагностовані. Згідно з даними медичної статистики, на частку атипових пневмоній припадає близько 20% позалікарняних пневмоній.
- Мікоплазмна атипова пневмонія
- Хламідійна атипова пневмонія
- Легионельозна атипова пневмонія
- Особливості клініки мікоплазмної пневмонії
- Клінічний перебіг хламідійної пневмонії у дітей
- Особливості клініки легіонельозної пневмонії
Причини і патогенез атипових пневмоній у дітей
Найчастіше збудниками таких пневмоній у дітей є мікоплазми (до 40% атипових пневмоній у дітей до 7 років і до 25%, у віці 7-15 років). Друге місце серед причин виникнення атипових запалень легенів займають хламідії, а третє – легіонели.
Мікоплазми, хламідії і легіонели є внутрішньоклітинними мікроорганізмами, розвиток і розмноження яких відбувається всередині клітин хазяїна. Саме цим і пояснюється відмінність симптоматики атипових пневмоній від типових.
При обсіменінні слизових оболонок дихальних шляхів внутрішньоклітинними мікроорганізмами відбувається їх проникнення в епітеліальні клітини і імунні клітини альвеол (альвеолярні макрофаги). Таким чином, мікроорганізми пригнічують місцевий бронхопульмональний імунітет.
Факторами ризику, які сприяють виникненню атипових пневмоній у дітей, є:
- часті гострі респіраторні інфекції,
- хронічні респіраторні захворювання,
 обструктивні хвороби дихальної системи,
обструктивні хвороби дихальної системи,- переохолодження чи перегрівання,
- родові травми,
- імунодефіцити,
- дефіцит вітамінів,
- недостатня або надмірна вага дитини,
- наявність хронічних патологій інших органів в організмі.
Патогенез атипових запалень легенів залежить від збудника, так як кожен з них має особливий цикл розвитку.
Мікоплазмна атипова пневмонія
Мікоплазми є мікроорганізмами, які не мають власної клітинної стінки. Їх стінка складається тільки з цитоплазматичної мембрани, яка не може синтезувати пептиди. Саме ця особливість мікоплазм пояснює їх стійкість до антибіотиків пеніцилінового ряду, які вибірково здатні блокувати синтез пептідогліканів у клітинних стінках мікроорганізмів.
Мікоплазмна інфекція має повітряно-крапельний механізм передачі, а потрапляє вона в організм дитини бронхогенним шляхом від хворого або носія.
В організованих колективах, за даними деяких авторів, носіями мікоплазм є до 10% дітей.
Хламідійна атипова пневмонія
Цикл розвитку хламідійної пневмонії має три послідовних стадії:
 Елементарні тільця, які є патогенною формою хламідій і здатні проникати безпосередньо всередину клітини господаря,
Елементарні тільця, які є патогенною формою хламідій і здатні проникати безпосередньо всередину клітини господаря,- Ретикулярні тільця, які є неінфекційною формою, однак здатні до розмноження всередині клітини господаря,
- Проміжні форми, які грають тільки транспортну роль для елементарних тілець хламідій.
При попаданні на слизову оболонку хламідії провокують ендоцитоз і захоплюються клітиною-мішенню господаря (найчастіше епітеліальною) у вигляді елементарних тілець.
Усередині клітин вони в кілька разів збільшуються в розмірах і перетворюються на ретикулярні тільця.
Там вони розмножуються поділом, в кінці якого відбувається руйнування клітини господаря і вихід мікроколоній хламідій з клітин у вигляді проміжних форм, які осідають на наступних клітинах організму господаря.
Цикл повторюється кожні 24-48 годин. Таким чином, відбувається розмноження хламідій в організмі.
Передаються хламідії пневмонії повітряно-краплинним або контактним шляхом від хворої людини. У науковій літературі є відомості про те, що хламідія пневмонії може викликати також хронічні захворювання органів дихання (хронічні бронхіти, фарингіти, синусити).
Легионельозна атипова пневмонія
Легіонели потрапляють в легені дитини з вологою навколишнього середовища (водних об’єктів, систем кондиціонування, ванних кімнат). При попаданні легіонел в легені вони швидко викликають у відповідь реакцію макрофагів альвеол, які поглинають їх.
Після фагоцитозу макрофаги виділяють спеціальні речовини – цитокіни, які сприяють розвитку місцевої та загальної запальної реакції організму. Перебуваючи всередині клітин, легіонели блокують їх фагосомальні ферменти. Усередині макрофагів відбувається розмноження легіонел, після чого макрофаг гине, а мікроби виходять назовні, залучаючи в інфекційний процес все нові макрофаги.
Симптоми і особливості перебігу атипових пневмоній
Вид збудника впливає на клініку, з якою буде протікати атипова пневмонія у дітей. Симптоми при цьому залежать від віку дитини і обсягом патологічного процесу в легенях.
Особливістю лабораторної діагностики цих запалень легенів є те, що внутрішньоклітинні мікроорганізми погано культивуються на живильних середовищах, тому метод бактеріологічного посіву в якості діагностичного при атипових пневмоніях виявляється неінформативним.
Особливості клініки мікоплазмної пневмонії
Для цього виду запалення легенів характерна сезонність. Більше ним хворіють діти 4-5 років. Мікоплазмна пневмонія зазвичай протікає важко, але довго. Якщо антибактеріальне лікування розпочато не на самому початку захворювання, відбувається приєднання вторинної мікрофлори (найчастіше пневмокока).
Прояви мікоплазмної пневмонії можна розділити на респіраторні та позалегеневі:
- запалення сегмента або частки легені,
- утворення гнійних порожнин в легенях,
- плеврит,
 зміни крові (анемія, тромбоцитопенія),
зміни крові (анемія, тромбоцитопенія),- травної системи (гастроентероколіт, гепатит, панкреатит),
- серцево-судинної системи (міокардит, перикардит),
- шкірні (еритема, висипи),
- неврологічні (неврити черепних нервів, менінгіт, енцефаліт),
- опорно-рухового апарату (артралгії, міалгії),
- генералізація інфекції (септикопіємія, сепсис).
Інкубаційний період мікоплазмного запалення легенів становить до 3 тижнів. Розвивається ця інфекція зазвичай на тлі запалення верхніх дихальних шляхів. Основними симптомами мікоплазмної пневмонії є:
- ознаки гострої респіраторної інфекції: дискомфорт і відчуття грудки в горлі, сльозотеча, риніти, фарингіти, трахеїти, головні болі і запаморочення, м’язові болі, загальна слабкість, субфебрильна температура (до 38 °C),
- почервоніння слизової оболонки рота і носоглотки,
- кашель (сухий, пізніше, вологий з відходженням мокротиння),
- до кінця першого тижня хвороби спостерігаються: лихоманка до 39-40 °C, посилення кашлю, біль в грудній клітці, який посилюється при диханні, поява позалегеневих симптомів.


Ці таблетки спалюють 14 кг жиру за місяць! Продаються в кожній аптеці м.Берлін, називаються …
- перкуторно – притуплення перкуторного звуку (рідкісний симптом),
- аускультативно – ослаблення дихання, хрипи і крепітація.
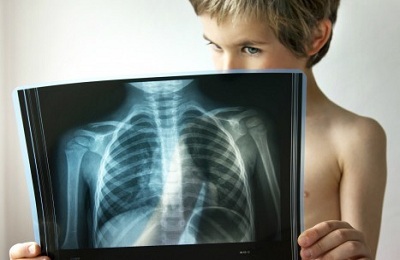
Підтвердження діагнозу проводять за допомогою лабораторних і рентгенологічних методів діагностики. В загальному аналізі крові виявляються ознаки гострого запалення, які не є специфічними при мікоплазмній інфекції: лейкоцитоз, зсув лейкоформули вліво, підвищення ШОЕ.
Рентгенологічні ознаки мікоплазмної пневмонії проявляються у вигляді посилення легеневого малюнка (за рахунок інтерстиція).
При постановці діагнозу мікоплазмної пневмонії важливими діагностичними показниками є:
- Поступове початок.
 Мало об’єктивних ознак.
Мало об’єктивних ознак.- Виразність позалегеневих проявів.
- Додаткові методи дослідження: серологічні методи (наростання титру антитіл до мікоплазми протягом 15 діб), виявлення антигенів мікроорганізмів в мокроті методами РІФ та ІФА (реакції імунофлуоресценції та імуноферментного аналізу) або за допомогою ПЛР (полімеразної ланцюгової реакції).
Клінічний перебіг хламідійної пневмонії у дітей
Хламідійна атипова пневмонія у дітей виникає частіше у віці до шести місяців життя або у підлітків. Як правило, цей вид пневмонії протікає неважко. Тільки у 10-15% дітей спостерігається важкий перебіг з деструктивними змінами в легенях, вираженим інтоксикаційним синдромом, збільшенням розмірів печінки та селезінки.
Клінічна картина, як правило, починається з сухого наполегливого кашлю, пізніше виділяється мокрота.
- підвищення температури тіла до 38 °С (рідко, вище),
- інтоксикаційний синдром (головний біль, болі в м’язах, загальна слабкість),
- часто розвивається фарингіт,
- при аускультації вислуховуються розсіяні хрипи над легкими.
Для постановки діагнозу призначаються додаткові методи обстеження:
- Загальний аналіз крові (зменшення кількості лейкоцитів при прискореному ШОЕ).
- Серологічні аналізи (наростання титру антитіл до хламідій через 10-12 днів).
- Бактеріологічний посів мокротиння.
- Виявлення антигенів хламідії у мокроті.
- Рентгенографія (інтерстиціальні зміни в інтерстиції, інфільтрація легеневої тканини, посилення малюнка в легенях, вогнищеві зміни, збільшення лімфовузлів середостіння).
Особливості клініки легіонельозної пневмонії
Інкубаційний період в середньому становить 7 днів. Початок захворювання неспецифічне: хвороба починається з головних, м’язових і суглобових болів, загальної слабкості, що часто трактується як вірусна інфекція.

Ураження легень при легіонельозній пневмонії часто пайове, що обумовлює виражену задишку, часто спостерігається залучення плеври. При перкусії визначається притуплення звуку, а при аускультації – хрипи, крепітації і шум тертя плеври.
При легіонельозній пневмонії часто страждають і інші органи дітей:
- травна система (нудота, блювота),
- печінка (збільшення розмірів, підвищення білірубіну крові, руйнування паренхіми печінки з надходженням ферментів в кров),
- нирки (виділення еритроцитів і білків з кров’ю),
- центральна нервова система (головний біль, порушення свідомості і чутливості, галюцинації).
Щоб виявити легіонельозну етіологію пневмонії, призначаються додаткові методи дослідження:
- Загальний аналіз крові (виражений лейкоцитоз із зсувом лейкоформули вліво, лімфопенія, тромбоцитопенія, збільшення ШОЕ).
 Рентгенографія легенів (визначення тіней, інфільтрації в легенях, рідше – плевральні випоти).
Рентгенографія легенів (визначення тіней, інфільтрації в легенях, рідше – плевральні випоти).- Біохімічний аналіз крові (зниження рівня натрію, фосфору і альбумінів, збільшення вмісту ферментів і пігментів печінки – амінотрансферази, лужної фосфатази, білірубіну).
- Серологічні тести: визначення легіонельозних антигенів у мокроті, визначення антигенів легіонел в сечі, наростання титру антитіл до легіонелли в парних сироватках.
- Бактеріологічний посів мокротиння (виділення легіонел). Інформативність методу відзначається тільки в 30-50% випадків.
Таким чином, щоб встановити наявність у дитини атипової пневмонії, в більшості випадків потрібно провести додаткові методи дослідження (рентгенографію легень, серологічні дослідження).
Крім перерахованих, для призначення адекватної терапії необхідно дослідити газовий і кислотно-основний склад крові, провести ультразвукове дослідження внутрішніх органів, комп’ютерну томографію або інші методи дослідження (на розсуд лікаря).
Ускладнення, лікування і профілактика атипових пневмоній
Рання діагностика і призначення адекватного лікування атипових пневмоній запобігають розвитку ускладнень. До ускладнень атипових пневмоній відносяться:
- плеврити,
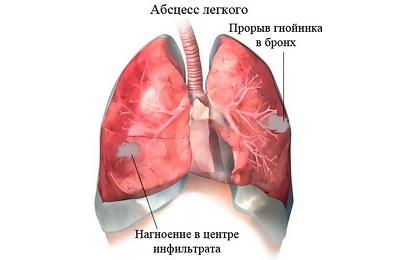 абсцеси легенів,
абсцеси легенів,- емпієма плеври,
- набряк легенів,
- інфекційно-токсичний шок,
- генералізація інфекційного процесу,
- септикопіємія,
- сепсис.
Виникнення ускладнень значно ускладнює перебіг захворювання та прогноз для одужання і життя дитини.
Діти з ознаками атипової пневмонії повинні бути госпіталізовані в стаціонар. Лікування атипових пневмоній у дітей, викликаних мікоплазмами, хламідіями або легіонеллами, має бути своєчасним і комплексним. Основним напрямком терапії таких пневмоній є раціональна антибіотикотерапія.

Антибактеріальна терапія атипових пневмоній передбачає призначення препаратів групи макролідів (азитроміцин, кларитроміцин, рокситроміцин, спіраміцин, мідекаміцин).
При неефективності цих антибіотиків їх замінюють котрімоксазолом, доксицикліном, Вібраміцином.
Неефективною антибактеріальну терапію визнають через 2-3 доби, якщо у дитини не спостерігається зменшення симптоматики.
Паралельно з антибіотикотерапією дитині призначаються:
- киснева (при наявності ознак дихальної недостатності),
- препарати для відновлення дренажної функції бронхів (бронхолітики, муколітики, відхаркувальні),
- нормалізація об’єму циркулюючої крові (дезінтоксикаційна і інфузійна терапія),
- симптоматичне лікування (жарознижуючі, болезаспокійливі, протикашльові),
- препарати для лікування легеневих і позалегеневих ускладнень,
- вітамінні й імуномодулюючі засоби,
- немедикаментозні методи лікування (фізіотерапія, масаж, дихальна і лікувальна гімнастика).
Цей комплекс лікування може бути зменшений або розширений залежно від поширеності патологічного процесу, віку дитини, наявності ускладнень.
Щоб не допустити розвитку атипових пневмоній у дітей, необхідно своєчасно проводити комплекс профілактичних заходів:
- створення комфортних соціально-гігієнічних умов для дитини, починаючи з моменту його народження,
- попередження дефіциту ваги у дітей,
- лікування генітальних і екстрагенітальних інфекційних патологій у вагітних жінок,
- правильне ведення пологів у жінок з високим ризиком інфікування дитини під час пологів,
- своєчасне лікування гострих респіраторних захворювань у дітей,
- проведення немедикаментозної профілактики сезонних респіраторних захворювань,
- вакцинопрофілактика,
- раціональна антибіотикотерапія інфекційних захворювань у дітей,
- ізоляція дітей раннього віку від дорослих при інфекційних захворюваннях.
Прогноз при атипових пневмоніях у дітей залежить від багатьох факторів (віку і зрілості дитини, виду збудника, обсягу інфекційного ураження, тяжкості патології, вихідного стану, наявності ускладнень).
Згідно з даними медичної статистики, летальність від атипових пневмоній у дітей становить близько 10%.
Уважність батьків до стану здоров’я дитини, своєчасне звернення до лікаря, відмова від самолікування і суворе виконання профілактичних і лікувальних рекомендацій лікарів зменшують ймовірність виникнення у дитини атипових пневмоній та ризик розвитку ускладнень.
Завантаження …
Що таке атипова пневмонія у дітей: симптоми і лікування. Як не сплутати з іншою хворобою?
Термін “атипова пневмонія” з’явився в кінці 30-х років минулого століття і отримав суспільний розголос на початку нульових. Мікроби, які беруть участь у процесі такого захворювання, мають певні особливості. Для боротьби з ними потрібен дещо інший підхід, ніж при типовому збуднику.
У статті ми розповімо про те, що таке атипова пневмонія, відмінності від інших видів, а також, як з нею успішно борються медики.
Атипова пневмонія – це важкий гострий респіраторний синдром, викликаний нехарактерними збудниками «атиповими бактеріями». Симптоми захворювання схожі з ознаками звичайного запалення легенів.
Залежно від типу збудника захворювання і від індивідуальних особливостей організму хворого залежить характер запалення легенів (типовий або атиповий). Мікроорганізми, які сприяють розвитку атипової пневмонії, можуть провокувати і звичайне запалення легенів.
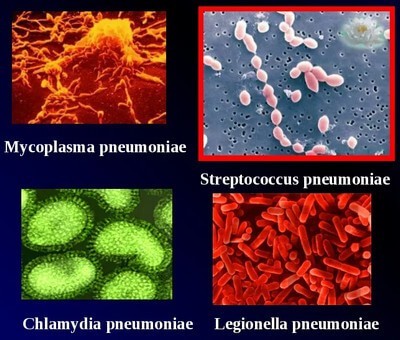 «Атиповими» бактеріальними агентами називають мікоплазми, коронавіруси, хламідії і легіонелли. Рідше можуть зустрічатися деякі інші види бактерій.
«Атиповими» бактеріальними агентами називають мікоплазми, коронавіруси, хламідії і легіонелли. Рідше можуть зустрічатися деякі інші види бактерій.
Дані мікроби легко розмножуються всередині клітин організму і не можуть розмножуватися в іншому середовищі, що і характеризує ознаки атипової пневмонії.
Атипова форма пневмонії може розвинутися на тлі перенесеного грипу, парагрипу або інфекції синцитіального вірусу.
Зверніть увагу! Небезпека розвитку цієї хвороби полягає в тому, що її складно діагностувати на ранніх стадіях. А при запізнілому діагнозі можливий навіть летальний результат.
Причини і збудники
Найпоширенішими збудниками атипової пневмонії у дітей вважаються мікоплазми. Вони стають винуватцями хвороби в 40% випадків у дітей до 7 років, 25% – у дітей 7 – 15 років. У меншій мірі виною пневмонії у дітей виступають хламідії та легіонели.
Захворювання відносять до інфекційного, тому основною причиною хвороби дітей на атипову пневмонію вважається потрапляння в їх організм вірусного, грибкового або бактеріального збудника.
Новонароджені дітки хворіють через проникнення в їх організм різних вірусів герпесу, віспи, цитомегаловірусу і хламідій.
На тлі їх впровадження імунна система слабшає і розвивається вторинне захворювання.
Зараження може бути внутрішньоутробним, від матері до плоду або при занесенні вірусу синьогнійної палички, стрептокока, стафілокока в ході лікування у дитини іншої хвороби.
Вікова група 1 – 5 років найчастіше заражається поза стінами лікарні (за статистикою до 80%), і причинами є пневмокок, рідше мораксела і синьогнійна паличка.
У дітей від 3-х років часто виявляється крупозна різновид пневмонії, що викликається пневмококами. Вона вражає тільки нижню частину лівої частки легкого і дуже рідко зачіпає праву.
- Дошкільнята 5 – 7 років хворіють внаслідок кишкової палички, клебсієли, стафілококу та ентеробактерій.
- У школярів і підлітків лікарі діагностують атипову пневмонію на тлі запалення легенів, і захворювання викликане такими вірусами, як легіонела і мікоплазма.
- В цілому, діти будь-якого віку уразливі перед будь-якими стресами.
- До психосоматичних причин пневмонії часто відносять:
- негативні емоції підлітка;
- горе або стрес;
- пригніченість;
Симптоми: як не сплутати з чимось іншим?
Атипова пневмонія в дитячому віці протікає інакше, ніж у більш зрілих людей. Найчастіше хвороба проявляє себе високою температурою вище 38 °С протягом трьох перших днів. При зараженні у дитини спостерігаються такі симптоми:
- Загальна слабкість;
- підвищена пітливість;
- різке зниження апетиту;
- прискорене поверхневе дихання.
Зверніть увагу! Візуальний огляд тіла показує, що шкіра при диханні в області хворого легкого втягується в поглиблення між ребрами. При цьому права сторона відстає в прояві подібних рухів.
- йому зручно лежати тільки на одному боці;
- дихання може як частішати, так і проходити з зупинками, змінюючи свою глибину і частоту;
- він багато плаче і вередує;
- спостерігається блювота, діарея, а іноді і кров з носа.
Новонароджені дітки в перші місяці життя схильні до такої недуги, як емфізема легенів.
Найчастіше симптом кашлю відразу не проявляється, замість нього в горлі відбувається першіння, яке поступово переростає в сильний і частий кашель.
Атипову пневмонію можуть супроводжувати ангіна і фарингіт. Респіраторні вірусні захворювання та грип також можуть сприяти переходу в це захворювання.
За вищеперелічених симптомів можна виявити атипову пневмонію у малюка і підлітка. Але потрібно враховувати, що 100% діагноз може поставити тільки лікар.
Лікування
Найчастіше при атиповій пневмонії лікар призначає дитині будь-якого віку антибіотики, так як народне лікування і лікування простими препаратами не допомагають перемогти хворобу.
Важливо! Новонароджених дітей і дітей до року рекомендується лікувати в стаціонарних умовах, де всі необхідні процедури будуть відбуватися під наглядом лікаря.
У стаціонарі, крім антибіотиків, дитині в залежності від розпоряджень лікаря призначаються:
Старші діти і підлітки повинні лікуватися за суворим приписом лікаря. Батьки повинні чітко дотримуватися наступних інструкцій:
- Антибіотики приймаються строго за графіком. Якщо антибіотики потрібно приймати два рази на добу, то їх прийом має відбуватися з інтервалом 12 годин. Триразовий прийом означає інтервал між прийомами препарату о 8 годині. Важливо! Цефалоспорини і пеніциліни приймаються не більше тижня, а макроліди – не більше 5 днів.
- Жарознижуючі препарати ефективні в тому випадку, якщо температура у малюка перевищує 39 °, а у немовлят до року – 38 °.
- Щадне харчування. У зв’язку з тим, що при захворюванні у дітей пропадає апетит, гвалтувати їх важкою їжею не слід. Найкраще для незміцнілого організму підійдуть рідкі каші, парова їжа, супи, картопляне пюре.
- У період хвороби дитина повинна пити багато рідини: компоти, чисту негазовану воду, соки з натуральних фруктів, обов’язково зелений чай з малиною. При відмові малюка пити в належній кількості воду, йому дають невеликі порції розчину Регідрону. Цей препарат відновлює водно-сольовий баланс.
- У дитячій кімнаті повинна дотримуватися волога атмосфера. Генеральне прибирання необхідно проводити вранці і ввечері.
- Для лікування не варто застосовувати антигістамінні та імуномодулятори, які при атиповій пневмонії здатні викликати побічні дії в поєднанні з іншими препаратами.
- А ось пробіотики, навпаки, надають позитивний ефект на кишечник при прийомі антибіотиків.
- Для виведення токсинів спільно з пробіотиками потрібно пропити сорбенти.
Важливо! На початку хвороби не можна виводити дитину на прогулянку, особливо взимку. З 6-го дня терапії дитині вже можна гуляти. Немовлята можуть перебувати на свіжому повітрі з 10-го дня прийому лікуючих препаратів.
При неускладненій формі перебігу захворювання школярам дається звільнення від фізкультури до 2 місяців. Важка форма пневмонії має на увазі звільнення від спорту до 14 тижнів.
Можливі ускладнення
- абсцес в легкому;
- набряк легенів;
- легенева деструкція;
- інфекційно-токсичний шок;
- сепсис;
- септикопіємія.
Найчастішим ускладненням після перенесеної атипової пневмонії вважається дихальна недостатність. У дітей будь-якого віку можуть розвинутися такі ознаки ускладнень:
- поверхневе та важке дихання;
- задишка;
- почастішання ритмів дихання;
- губи і носогубний трикутник набувають синюватий відтінок кольору.
- При цьому фахівці виділяють 3 стадії такого дихального ускладнення.
- Патологія на першій стадії проявляється у вигляді характерної задишки при тривалих фізичних навантаженнях.
- Друга стадія проявляється, коли малюк починає задихатися при незначних фізичних навантаженнях.
На третій стадії спостерігається запущена форма пневмонії. Задишка з’являється періодично, навіть, здавалося б, при відсутності будь-яких фізичних напружень. Ця перманентна затяжна проблема може проявлятися навіть у вигляді періодичної блювоти у малюка в стані спокою.
Щоб не допустити таких наслідків для організму дитини, батькам потрібно дотримуватися таких речей:
- з самого народження дитини необхідно створювати комфортні соціально-гігієнічні умови проживання в його дитячій кімнаті;
- потрібно стежити за вагою малюка і уникати зайвої худорлявості;
- будь-який нежить необхідно своєчасно лікувати, не допускаючи можливих набряків легенів;
- проводити своєчасну вакцинопрофілактику;
- ізолювати дітей (особливо немовлят) від можливого спілкування з хворими людьми.
Дбайливе і уважне ставлення батьків до своєї дитини, дотримання всіх профілактичних заходів, своєчасне лікування атипової пневмонії дозволяє не тільки уникнути будь-яких ускладнень після одужання, але і не допустити прояву цієї неприємної хвороби.
Атипова пневмонія
Атипова пневмонія – це інфекційно-запальні ураження легень, викликані нехарактерними (атиповими) збудниками – хламідіями, мікоплазмами, легіонеллами, вірусами. Атипові пневмонії протікають з явищами загального нездужання, високою лихоманкою, пітливістю, м’язовим і головним болем, кашлем, задишкою. У важких випадках може розвинутися легенево-серцева недостатність і наступити загибель пацієнта. Діагностика атипової пневмонії вимагає обліку даних епіданамнезу, ідентифікації збудника (методами ІФА, РІФ, ПЛР, культурального посіву та ін.), проведення рентгенографії легень. З урахуванням етіології лікування атипової пневмонії проводиться протимікробними (макролідами, фторхінолонами, тертрацикліном) і противірусними хіміопрепаратами. Основні труднощі терапії полягають у тому, що проти деяких вірусних збудників атипової пневмонії до теперішнього часу не знайдено дієвих препаратів.
Термін «атипові пневмонії» з кінця 30-х років XX століття в клінічній медицині стали називати інтерстиціальні пневмонії, викликані нехарактерними збудниками, що мають особливості клінічного перебігу, діагностики та лікування.
На відміну від «типових» пневмоній, що викликаються бактеріальною коковою флорою, випадки атипового запалення можуть бути обумовлені мікоплазмами, хламідіями, коксіелами, клебсієлами, сальмонелами, а також вірусами. Пандемія атипової пневмонії, що спалахнула в світі в 2002-2003 роках, була викликана коронавірусом і охопила 30 країн світу. Тоді жертвами епідемії стали 8,5 тис. хворих і понад 900 померлих людей.
Для позначення даного виду атипової пневмонії в пульмонології був введений термін «синдром гострого респіраторного захворювання (SARS)» і «важкий гострий респіраторний синдром» (ВГРС). Складність пошуку етіотропної терапії та профілактики атипової пневмонії полягає в постійній мутації коронавірусу, що не знімає проблему актуальності SARS і в наші дні.
Атипова пневмонія
На сьогоднішній день до так званих атипових мікроорганізмів – збудників атипової пневмонії відноситься численна група інфекційних агентів.
Атипові пневмонії можуть викликатися мікоплазмовою (Mycoplasma pneumoniae) і хламідійною (Chlamydophila pneumoniae) інфекцією, легіонелою (Legionella spp.), Коксіеллом (Coxiella burnetti), вірусами (респіраторними вірусами парагрипу 1, 2 і 3; грипу А і В; вірусом Epstein-Barr, респіраторним синцитіальним вірусом), збудниками лептоспірозу (Leptospira spp.), тулеремії (Francisella tularensis), хантавірусом, коронавірусами ТОРС (SARS-CoV) та ін.
Незважаючи на значні відмінності епідеміологічної та мікробіологічної характеристики збудників, а також патоморфологічної картини інфекційного процесу, ці мікроорганізми об’єднані стійкістю до антибіотиків пеніцилінового ряду та інших β-лактамів, а також загальними підходами до лабораторної верифікації.
Зараження на атипову пневмонію відбувається зазвичай при тісному контакті в колективах; шлях передачі – повітряно-крапельний. Сприйнятливість до SARS висока незалежно від віку: серед хворих на туберкульоз на атипову пневмонію переважають люди молодше 40 років, які володіють міцним здоров’ям.
Інкубаційний період при атиповій пневмонії триває від 3-х до 10 днів.
Залежно від збудника виділяють такі основні форми атипової пневмонії: мікоплазмову пневмонію, лихоманку Q, легіонельозну пневмонію, хламідійну пневмонію, важкий гострий респіраторний синдром та ін.
Атипова мікоплазмозна пневмонія становить близько 10-20% випадків від усіх запалень легенів у дітей і підлітків і 2-3% випадків – у дорослих. У дитячих колективах можливі вогнищеві епідемічні спалахи мікоплазмової пневмонії. Клінічно респіраторний мікоплазмоз може протікати у вигляді назофарингіту, трахеїту, бронхіту, атипової пневмонії.
Перебіг мікоплазмової пневмонії, як правило, легке або середньотяжке.
Після інкубаційного періоду (3-11 днів) настає нетривалий продромальний період (1-2 доби), протягом якого турбує сухість слизових верхніх дихальних шляхів, першіння в горлі, сухий кашель, головний біль і незначне нездужання.
Клініка власне атипової мікоплазмозної пневмонії характеризується субфебрильною температурою, що не піднімається вище 38 ° C; приступоподібним непродуктивним кашлем, який турбує близько 2-3 тижнів. У 20-30% випадків мікоплазмові запалення легень є двосторонніми.
У важких випадках атипова мікоплазмозна пневмонія протікає з високою лихоманкою, вираженою інтоксикацією, артралгією, міалгією, носовими кровотечами, поліморфним висипом на шкірі, шийним лімфаденітом, альбумінурією та мікрогематурією, гепатоспленомегалією, дистрофічними змінами міокарда. Однак зазвичай, у порівнянні з бактеріальним запаленням, мікоплазмозна пневмонія має більш мляве і стерте перебіг. Ускладненнями мікоплазмової пневмонії можуть бути деформуючий бронхіт, бронхіоліт, бронхоектази, пневмосклероз.
Діагностика
Особливістю атипової пневмонії мікоплазмової етіології є невідповідність фізикальних даних рентгенологічним ознакам, відсутність ефекту від антибактеріальної терапії пеніцилінами або цефалоспоринами.
Аускультативні зміни з’являються на 3-5 добу і характеризуються ослабленням дихання, мінімальною кількістю вологих хрипів. Перкуторно зміни над легенями виражені слабо.
Встановити діагноз атипової пневмонії вдається тільки за даними рентгенографії легень у 2-х проекціях: при цьому визначається слабо або середньоінтенсивна неоднорідна інфільтрація легеневої тканини («розмиті» тіні), різка зміна бронхіального і судинного малюнка з появою дифузних петлевидних і сітчастих елементів. Для точної верифікації збудника вдаються до лабораторних методів діагностики атипової пневмонії: бактеріологічному посіву мокротиння, змивів з носоглотки на поживні середовища; ІФА, РСК, радіоімунного аналізу, РІФ, ПЛР.
Лікування
Своєчасна і адекватна етіотропна терапія сприяє швидкому регресу клінічних проявів атипової мікоплазмової пневмонії. Тим часом, рентгенологічні зміни можуть зберігатися тривалий час, до 4-6 тижнів.
У терапії атипової пневмонії, спричиненої мікоплазмою, використовуються макроліди (азитроміцин, еритроміцин), лінкозаміни (кліндаміцин) основним курсом не менше 7 днів і додатковим – 2 дні після стихання симптомів.
Одночасно проводиться симптоматична (жаропонижаюча, муколітична, бронхолітична) терапія, при бронхіоліті призначаються глюкокортикоїди.
Мікроорганізми з роду Chlamydophila (С.trachomatis, С.pneumoniae) мають тропність до епітеліальних клітин сечостатевої системи, кон’юнктиви, бронхів, легень, викликаючи у людини урогенітальний хламідіоз, хламідійний кон’юнктивіт, гострий бронхіт, пневмохламідіоз.
На частку хламідійних пневмоній припадає не менше 10% випадків всіх запалень легенів. Захворюваності атиповою хламідійною пневмонією найбільш часто схильні діти і підлітки, а також люди похилого та старечого віку.
Chlamydophila pneumoniae іноді тривало існує в організмі, не викликаючи інфекційних проявів.
Пневмонія, обумовлена хламідійною інфекцією, може починатися за типом ГРВІ з явищ риніту і фарингіту. Після цього відбувається підвищення температури тіла до 38-39 ° C, поява м’язових і суглобових болів, задишки, сухого кашлю іноді з відділенням мізерної кількості слизового мокротиння.
У третини хворих з атиповою хламідійною пневмонією відзначається шийна лімфаденопатія. У 80% випадків запальний процес буває двостороннім. Атипова пневмонія, асоційована з хламідійною інфекцією, має нетяжкий, але часто затяжний перебіг.
Тривале персистування хламідій може призводити до алергізації організму антигенами збудника з розвитком хронічного обструктивного бронхіту і бронхіальної астми.
Діагностика
Фізикальні зміни при атиповій хламідійній пневмонії зберігаються 7-10 днів, а рентгенологічні – до 12-30 діб. Стетоакустичне обстеження виявляє в легких сухі та вологі хрипи.
Рентгенологічні зміни характеризуються мілкоочаговою і/або інтерстиціальною інфільтрацією частіше з двох сторін. Присутність в організмі хламідії визначається за допомогою культурального, мікроскопічного, ІФА, ПЛР дослідження біологічних середовищ.
Найбільше діагностичне значення при атиповій хламідійній пневмонії має визначення IgA, IgG, IgM до антигенів білків зовнішньої мембрани.
Лікування
Препаратами етіотропної дії при атиповій хламідійній пневмонії є тетрациклін і макроліди. Курс терапії повинен тривати не менше 10-14 днів, оскільки короткі цикли можуть сприяти хронізації та рецидиву пневмохламідіозу.
Атипова легіонельозна пневмонія становить 8-10% усіх випадків легеневого запалення. Легіонельозна пневмонія або «хвороба легіонерів» належить до групи захворювань – легіонельоз, що протікають із ураженням різних відділів респіраторного тракту.
Збудник атипової пневмонії – грам негативна аеробна палочкоподібна бактерія Legionella pneumophila, часто мешкає в системах кондиціонування повітря та водопостачання (кондиціонерах, ультразвукових розпилювачах води, зволожувачах, системах ШВЛ, водопроводах тощо).
Проникнення збудника в легені відбувається аерозольним шляхом.
Атипова легіонельозна пневмонія зустрічається переважно серед осіб середнього та похилого віку. До її виникнення сприяють куріння, імуносупресія, хронічна ниркова недостатність.
Інфекція частіше розвивається в літні місяці і реєструється у вигляді спорадичних випадків або масових спалахів.
Ця форма атипової пневмонії протікає за типом часткової пневмонії, з залученням до патологічного процесу термінальних бронхіол і альвеол, масивною ексудацією та вираженим набряком інтерстиціальної тканини в зоні ураження.
Атипова легіонельозна пневмонія має важкий клінічний перебіг. Симптоматика характеризується підвищенням температури протягом 24-48 годин до 40 °C і вище, найсильнішими ознобами та головним болем. Одночасно приєднується кашель: спочатку сухий, потім – із виділенням слизової чи слизово-гнійної мокроти.
У 20% випадків спостерігається кровохаркання. Загальна картина ускладнюється задишкою, м’язовими і плевральними болями, нудотою, блювотою, діареєю, тахікардією, абдомінальними болями.
Найбільш серйозними ускладненнями атипової легіонельозної пневмонії є дихальна недостатність та вторинна ниркова недостатність, що призводять до летального результату.
Діагностика
При діагностиці атипової легіонельозної пневмонії враховуються епідеміологічні дані, важкий клінічний перебіг пневмонії, результати інструментальних і лабораторних досліджень.
При аускультації в легенях вислуховуються вологі хрипи. За допомогою рентгенографії (КТ, МРТ легень) визначаються округлі інфільтрати, які займають не менше однієї частки легені та мають тенденцію до злиття.
У третини пацієнтів виявляється плеврит з невеликою кількістю плеврального випоту.
Як правило, посів крові та мокроти на наявність легіонел дає негативний результат.
Діагноз атипової легіонельозної пневмонії підтверджують шляхом посіву на спеціальні середовища трахеального аспірату, лаважної рідини, плеврального випоту.
З метою отримання необхідного біологічного матеріалу проводиться трахеальна аспірація, бронхоскопія із забором мокроти, бронхоальвеолярний лаваж, плевральна пункція. Також використовується РИФ, ІФА діагностика.
Лікування
Прогресуюче погіршення стану при атиповій пневмонії, викликаній легіонелами, часто диктує необхідність переведення пацієнта на ШВЛ. Клінічне поліпшення, як правило, з’являється на 4-5 добу після початку інтенсивного застосування антибіотиків (еритроміцину, рифампіцину, доксицикліну, ципрофлоксацину).
Лихоманка при атиповій легіонельозній пневмонії в середньому триває близько 2-х тижнів; розсмоктування інфільтратів у легеневій тканині займає до 1 місяця. У деяких випадках після атипової пневмонії залишаються ділянки обмеженого пневмосклерозу в легких.
Реконвалесценція протікає повільно, довго зберігається слабкість і стомлюваність.
Атипова пневмонія – маловідома форма гострої респіраторної інфекції, що вражає нижні дихальні шляхи. Відомо, що збудниками атипової пневмонії є ТОРС (SARS) -коронавірус, що входить до сімейства Coronaviridae.
Зараз триває епідеміологічне, лабораторне та клінічне вивчення ТОРС-коронавірусу. Значна кількість хворих на атипову пневмонію у 2002-2003 роках склали особи віком 25-70 років; відзначено поодинокі випадки захворюваності дітей до 15 років.
Основний механізм передачі коронавірусу – повітряно-крапельний, проте виявлення збудника в сечі та фекаліях не виключає можливості фекально-орального зараження.
Інкубаційний період при атиповій пневмонії становить 2-7, у окремих випадках – 10 днів. Спочатку симптоми атипової пневмонії малоспрецифічні: захворювання маніфестує з високої лихоманки (вище 38 °C), яка супроводжується ознобами, пітливістю, головним болем і болем у м’язах. У ряді випадків на висоті гарячкового стану відзначається блювота та діарея.
На 3-7 добу атипової пневмонії розвивається сухий кашель, задишка, прогресуюча гіпоксемія. Наростаюча гіпоксія супроводжується ціанозом носогубного трикутника, тахікардією, глухістю серцевих тонів, гіпотонією.
У наступні 6-7 днів у частини пацієнтів спостерігається поліпшення самопочуття та зникнення симптомів; в інших випадках – розвивається респіраторний дистрес-синдром, що вимагає переходу на ШВЛ.
В останній групі пацієнтів відзначається висока летальність від токсико-інфекційного шоку, гострої дихальної та серцевої недостатності, супутніх ускладнень.
Діагностика
Відсутність достовірних діагностичних тестів для важкого гострого респіраторного синдрому та складність диференціальної діагностики захворювання на початковому етапі диктує необхідність припускати атипову пневмонію у пацієнтів, які відвідували протягом 10 днів епідемічно неблагополучні райони, а також осіб, які мають гарячковий стан зі симптомами респіраторного ураження.
Аускультативно при атиповій пневмонії визначається ослаблення дихання, крепітація, вологі хрипи. При перкусії виявляється притуплення легеневого звуку.
Рентгенологічно в розпал атипової пневмонії виявляються двосторонні внутрішньотканинні інфільтрати на периферії легеневих полів.
У лабораторних тестах крові виявляється лімфопенія, тромбоцитопенія, підвищення рівня печінкових ферментів, зміна газового складу крові (зниження насичення крові О2). Для ідентифікації збудника атипової пневмонії використовуються ІФА, РИФ, молекулярні тести.
Лікування
Оскільки атипова пневмонія є новим і маловивченим захворюванням, ефективної етіологічної терапії поки не розроблено. Згідно з рекомендаціями ВООЗ, при атиповій пневмонії необхідно включити в схему лікування декілька протимікробних препаратів (фторхінолонів, бета-лактамів, цефалоспоринів, тетрациклінів). Ці заходи дозволяють попередити нашарування бактеріальної інфекції.
Основу противірусної терапії атипової пневмонії становить використання рибавірину, який має активність щодо коронавірусів. Надалі до терапії додаються кортикостероїди.
Є повідомлення гонконгських пульмонологів про успішний досвід лікування атипової пневмонії за допомогою переливання плазми крові пацієнтів, які перенесли SARS.
При атиповій пневмонії обов’язкове проведення кисневої терапії, інфузійної терапії для зняття інтоксикації, призначення діуретиків для профілактики набряку легень, симптоматичної терапії протикашльовими та відхаркувальними засобами.
Прогноз атипової пневмонії залежить від форми захворювання: при мікоплазменній та хламідійній пневмонії він, як правило, сприятливий для життя; при легіонельозній і особливо ТОРС-інфекції – дуже серйозний.
З метою профілактики зараження та поширення атипової пневмонії ВООЗ рекомендує утримуватися від відвідування епідемічно несприятливих регіонів; встановити суворий епідконтроль осіб, що прибувають з цих районів; проводити дезінфекцію транспортних засобів; використовувати індивідуальні маски одноразового застосування при необхідності контакту з пацієнтами, підозрюваними на інфекцію. Зараз триває робота зі створення ефективної вакцини та специфічних тестів для ранньої діагностики атипових пневмоній.
Атипова пневмонія у дітей: ознаки, симптоми і лікування
Термін «атипова пневмонія» медики почали використовувати в кінці 30-х років минулого століття.
Вся складність полягає в тому, що збудники цього захворювання мають особливості і тому патологія вимагає іншого підходу в лікуванні, ніж при типовій формі.
Які ж причини атипової пневмонії і в чому її відмінні риси? Які методи лікування існують і що робити в разі підтвердження діагнозу? Чим небезпечна така форма пневмонії і які профілактичні рекомендації допоможуть уникнути хвороби?
Атипова пневмонія у дітей
Атипова пневмонія – це гостре респіраторне захворювання, викликане нехарактерними ( «атиповими») збудниками, серед яких мікоплазми, хламідії, легіонели, коронавіруси, сальмонели тощо.
Симптоми патології при цьому схожі зі звичайним запаленням легенів. Проникаючи в організм, мікроби легко розмножуються всередині клітин. Дана форма пневмонії іноді розвивається на тлі нещодавно перенесеного грипу.
Патологія небезпечна тим, що її складно діагностувати на ранніх стадіях. А запущені форми вимагають тривалої терапії і не завжди успішно виліковуються.
Причини захворювання у дітей
Приблизно в 40% випадків винуватцями атипової пневмонії є мікоплазми. Захворювання вважається інфекційним, тому основною причиною його появи служать вірусні, бактеріальні та грибкові збудники.
Так, у новонароджених дітей патологія виникає через проникнення в їх організм:
- Вірусу герпесу або віспи.
- Хламідій.
- Цитомегаловірусу.
Імунна система при цьому слабшає і розвивається вторинне захворювання. Інфікування може бути як внутрішньоутробним, так і при попаданні в організм синьогнійної палички, стафілококу або стрептокока (в процесі лікування іншої хвороби).
Залежно від віку діти заражаються через наступні випадки:
- У віці 1-5 років – в більшості випадків збудниками є пневмококи і синьогнійна паличка. Інфікування відбувається поза стінами лікарні.
- Діти у віці 5-7 років – збудниками можуть бути ентеробактерії, кишкова паличка, стафілокок та ін.
- Школярі і підлітки – найчастіше причиною служить запалення легенів, на фоні якого атипову пневмонію викликають мікоплазми і легіонелли.
Не варто виключати і психосоматичні причини (стрес, негативні емоції, пригніченість та ін.).
Симптоми
На початковому етапі розвитку симптоматика така ж, як при звичайній вірусній інфекції:
- Часто пересихає горло, а також спостерігається легке першіння.
- Виникає сухий кашель з мокротою, яка пофарбована в світлий відтінок.
- Відчувається головний біль і слабкість в тілі.
- Знижується апетит.
- Спостерігається підвищена пітливість.
- Немовлята починають плакати і вередувати, іноді страждають блювотою і діареєю.
- Дихання стає прискореним.
Деякий час по тому у дитини з’являється задишка, сухий кашель (без відходження мокроти), нежить, біль у горлі і слуховому проході. На тілі може бути дрібна висипка. Температура тіла зазвичай досягає 38 градусів.
Лікування
В якості терапії дітям, як правило, призначають такі антибіотики (дозування розраховує лікар виходячи з вікової категорії та ваги пацієнта):
- Еритроміцин.
- Доксіциклін.
- Азитроміцин.
- Левофлоксацин.
- Ципрофлоксацин та ін.
Для зняття хворобливих симптомів призначають жарознижуючі засоби, бронхолітики, льодяники від кашлю, вітамінні комплекси тощо. Крім цього маленьким пацієнтам рекомендують фізіотерапію і лікувальний масаж.
При цьому варто враховувати, що антибіотик підбирається в залежності від збудника хвороби. В іншому випадку, препарат буде неефективний.
Дітей у віці до року лікують строго в умовах стаціонару. Самолікування може призвести до летального результату.
Можливі ускладнення
При відсутності своєчасної терапії патологія може привести до наступних ускладнень:
- Абсцесу або набряку легенів.
- Сепсису.
- Інфекційно-токсичного шоку (внаслідок бактеріальної інтоксикації).
- Дихальної недостатності і задишки тощо.
Тому при перших ознаках хвороби необхідно якомога швидше звернутися до медичної установи.
Рідкісні форми атипової пневмонії у дітей
На сьогоднішній день відомо кілька рідкісних форм атипової пневмонії:
- Микоплазменна – патологія супроводжується уповільненим початком перебігу хвороби і відсутністю яскраво виражених симптомів. Пізніше у дитини спостерігаються часті напади сухого кашлю, біль в горлі і слабкість в м’язах.
- Коронавірусна – інфікування відбувається повітряно-крапельним і фекально-оральним способом, при цьому у дитини виникає лихоманка, розлад травлення (нудота, діарея), головний біль, підвищене потовиділення, слабкість і біль в м’язах, а також сухий і болючий кашель.
- Легіонельозна – в лічені години у дитини з’являється сильна лихоманка, підвищується температура тіла до 40 градусів, виникає сильний кашель з мокротою (іноді зі слідами крові).
І кожна з перерахованих вище форм вимагає індивідуального способу лікування.
Профілактика
Щоб уникнути розвитку атипової пневмонії рекомендується дотримуватися таких профілактичних правил:
- Не допускати фізичних контактів малюка з інфікованими людьми.
- Уникати місць масового скупчення людей.
- Зміцнювати імунітет дитини (загартовування, легкі фізичні вправи, прийом вітамінів тощо).
- Пояснювати малюкові правила особистої гігієни.
Вакцини проти атипової пневмонії на сьогоднішній день не існує. Тому необхідно керуватися загальними профілактичними правилами.
Атипова пневмонія у дітей в даний час успішно лікується. Але чим раніше розпочато терапія, тим легше і швидше настане одужання.
При відсутності своєчасної допомоги хвороба може надовго затягнутися, викликаючи ослаблення імунітету і порушуючи роботу нервової та дихальної систем.


