Перитонеальний діаліз і порядок його проведення: види, показання та протипоказання
- У багатьох країнах світу перитонеальний діаліз є визнаним методом, з якого починають лікування термінальної стадії хронічної хвороби нирок.
- NHS-NICE; The National Institute for Health and Clinical Excellence (NICE) guideline for PD states that PD should be considered the first choice of treatment modality for patients with residual renal function and for adults without significant associated comorbidities; Клінічні рекомендації «Лікування пацієнтів з хронічною хворобою нирок 5 стадії методом перитонеального діалізу».
Основною відмінною рисою перитонеального діалізу є те, що він проводиться в домашніх умовах. Домашнє лікування можливо, тому що Ви без зусиль зможете самостійно або за допомогою родичів провести всі необхідні Вам процедури.
А як же лікарський нагляд, подумаєте Ви, хіба можна отримувати діаліз без нагляду лікаря або медичної сестри? Не хвилюйтеся! Регулярно, приблизно 1 раз на місяць, Вам буде необхідно відвідувати діалізний центр для періодичних медичних оглядів.
Крім того, перед тим, як випустити Вас у «вільне плавання», досвідчений медичний персонал проведе все необхідне навчання для того, щоб Ви відчували себе впевнено і правильно провели діаліз вдома.
Що таке перитонеальний діаліз?
А тепер поговоримо про те, як працює перитонеальний діаліз. Щоб очистити кров від токсинів за допомогою перитонеального діалізу використовують спеціальні розчини. Однак головним “інструментом”, який необхідний для діалізу, є очеревина або, як її називають лікарі, перитонеальна мембрана.
Це тонка внутрішня оболонка, яка зсередини вистилає черевну порожнину. Очеревина і є фільтром, який очищає кров від токсинів і видаляє надлишок рідини. Тепер зрозуміло, що перитонеальний діаліз дуже схожий на щоденну роботу нирок.
При діалізі очищення крові і видалення зайвої рідини відбувається щодня всередині вашого тіла – так само, як це роблять нирки.
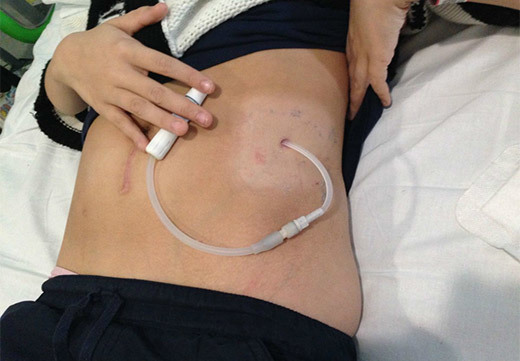
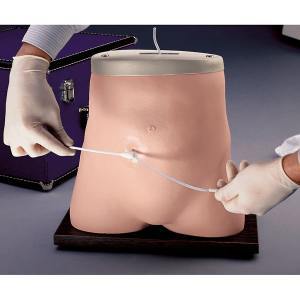
Щоб діалізний розчин надходив в черевну порожнину і контактував з перитонеальною мембраною для очищення крові, в черевну порожнину поміщають м’яку і гнучку трубочку – спеціальний перитонеальний катетер. Катетер встановлюють в лікарні, для цього хірург проводить нескладну хірургічну операцію.

Установка катетера для перитонеального діалізу займає близько 15-30 хвилин і проводиться в операційній під загальним знеболенням або місцевою анестезією. Перитонеальний катетер встановлюють, як правило, трохи нижче пупка і трохи збоку від нього.
Місце, де катетер виходить з черевної порожнини, називається місцем виходу катетера. Катетер необхідно утримувати в чистоті і сухості, щоб уникнути інфікування, і завжди звертатися з ним дуже дбайливо і акуратно, щоб не пошкодити.
Точне місце установки катетера визначає лікар з урахуванням того, щоб катетер було зручно прикривати одягом і щоб він не заважав в повсякденному житті.
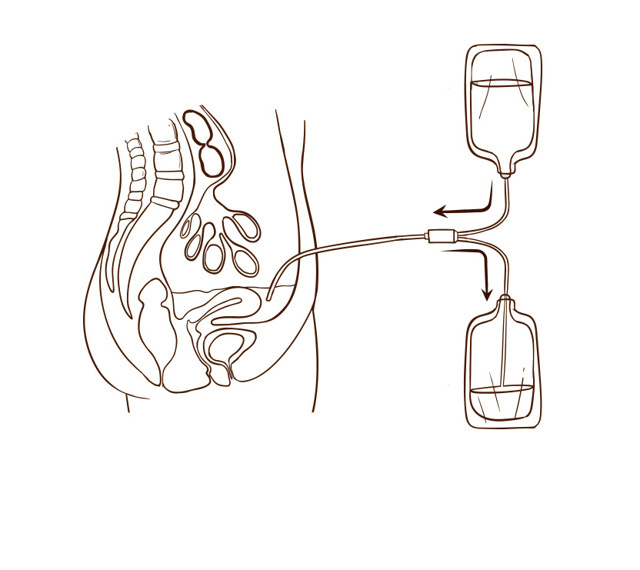
- Після того, як діалізний розчин через катетер потрапляє в черевну порожнину, що знаходяться в крові токсини і надлишок рідини переміщаються в діалізний розчин через перитонеальну мембрану, як через фільтр.
- Процес очищення схожий на заварювання чаю з пакетика в гуртку з гарячою водою.
- Через стінку чайного пакета, як через очеревину, в воду потрапляють дрібні частинки заварки – також, як токсини з крові в діалізний розчин.
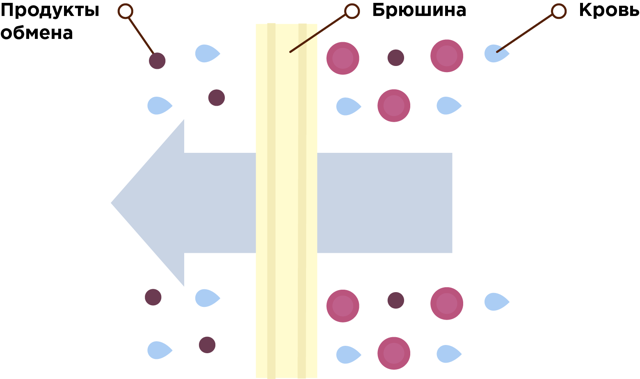
Токсини (продукти обміну речовин) мають маленькі розміри, тому вони переходять з крові крізь крихітні отвори – пори в очеревині і потрапляють в діалізний розчин. Частинки токсичних речовин переміщаються з крові, де їх концентрація вище, в діалізний розчин, де їх концентрація набагато нижче, за допомогою дифузії і осмосу.
Розчини для перитонеального діалізу допомагають організму видаляти надлишок рідини, підтримувати баланс поживних речовин і нормалізувати кислотно-лужний баланс крові. Відпрацьований діалізний розчин зливається через перитонеальний катетер з черевної порожнини назовні в окремий дренажний пакет.
Ми вже говорили про те, що перитонеальний діаліз проводиться щодня в домашніх умовах – самостійно або за допомогою когось із членів сім’ї. І тут дуже важливим є ваше навчання.
До самостійних процедур обміну Ви зможете приступити, коли і Ви, і медичний фахівець, який проводив навчання, будете твердо впевнені, що всі етапи перитонеального діалізу освоєні в повній мірі і Ви можете їх виконати правильно.
Крім того, Ви будете продовжувати відвідувати свого нефролога і перебувати під його наглядом.
Перитонеальний діаліз може проводитися двома способами:
Вручну – цей вид перитонеального діалізу називається Постійний амбулаторний перитонеальний діаліз
Під час процедури постійного амбулаторного перитонеального діалізу пацієнти знаходяться вдома. Їм не потрібно приїжджати в діалізний центр для лікування. Між процедурами можна займатися звичайними справами і вільно пересуватися поза домом.
Надходження діалізного розчину в черевну порожнину відбувається за рахунок сили тяжіння.
Необхідно проводити обмін діалізного розчину (введення і виведення (дренування)) розчину з черевної порожнини 4 рази на день, приблизно по 30 хвилин кожен раз.
Діалізний розчин знаходиться в запечатаних пластикових пакетах, які приєднуються до перитонеального катетера за допомогою трубок і затискачів.
Час для обміну діалізного розчину пацієнт вибирає сам. Можна дотримуватися, наприклад, такого розкладу:
- 1-й обмін – перед сніданком;
- 2-й обмін – перед обідом;
- 3-й обмін – перед вечерею;
- 4-й обмін – перед сном.
В ході процедури заміни діалізного розчину можна дивитися телевізор, читати книгу, спілкуватися по телефону. У період між процедурами активність нічим не обмежена: можна займатися звичними справами, в тому числі робити дозволені фізичні вправи.
За допомогою апарату – такий вид перитонеального діалізу має назву Автоматизований перитонеальний діаліз
Для обміну діалізного розчину при проведенні автоматизованого перитонеального діалізу використовується спеціальний апарат для перитонеального діалізу, який називається Циклер.

Лікування проводиться вдома в нічний час, протягом 8-10 годин, поки ви спите. Протягом дня ви можете займатися звичайними повсякденними справами і жити нормальним життям.
При цьому весь день вільний від проведення процедур обміну діалізного розчину.

В якому випадку цей вид перитонеального діалізу може бути найбільш оптимальним для Вас? В першу чергу, якщо Ви вчитеся або працюєте і змушені або не хочете залишати трудову діяльність.
Автоматизований перитонеальний діаліз потрібно особливо розглянути молодим людям, оскільки саме цей вид діалізу дозволить залишатися активними і максимально зберегти звичний спосіб життя.
У житті всяке буває, і хтось із пацієнтів не хоче, щоб оточуючі знали про його захворювання, автоматизований перитонеальний діаліз дозволить не привертати увагу до вашої хвороби і зберегти конфіденційність лікування.
А як же відрядження, відпустка, та й просто дача у вихідні дні? І тут Ви можете бути впевненими, що така можливість у Вас повністю зберігається: Циклер – це апарат розміром з невелику валізку, він легко вміщається як в спальні, так і в багажнику автомобіля, а при далеких подорожах його можна взяти з собою в поїзд або літак.
Етапи постійного амбулаторного перитонеального діалізу
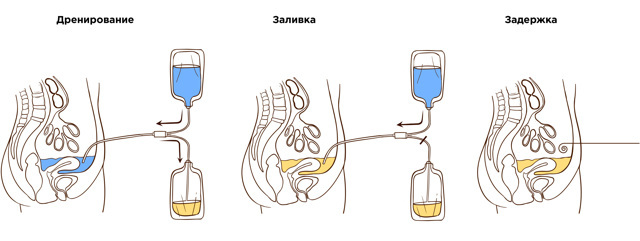
Дренування (злив):
Використаний “старий” діалізний розчин зливається з черевної порожнини через катетер в окремий дренажний пакет. Використаний розчин містить продукти обміну і зайву рідину.
Заливка:
Коли черевна порожнина повністю звільняється від старого діалізного розчину, в неї заливається свіжий діалізний розчин.
Затримка:
Після заповнення черевної порожнини розчином, система для перитонеального діалізу – пакети і магістралі, від’єднується від катетера і перехідної трубки, після чого перехідна трубка герметично закривається спеціальним ковпачком.
Зовнішня частина катетера і перехідна трубка надійно кріпляться до шкіри живота, тому в проміжках між процедурами ви можете вільно пересуватися. Діаліз відбувається в той час, поки розчин знаходиться в черевній порожнині.
У цей час шляхом осмосу і дифузії в діалізний розчин переходять продукти обміну і надлишок рідини, а ви можете займатися звичайними повсякденними справами або продовжувати трудову діяльність.
Що таке перитонеальний діаліз: види, особливості та показання до застосування
Перитонеальний діаліз – це очищення організму шляхом циркуляції рідини в черевній порожнині пацієнта. Альтернативний метод для пацієнтів, які бажають проходити лікування в амбулаторних умовах.
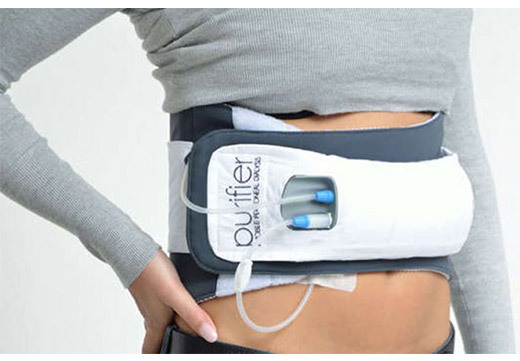
Що таке і особливості процедури
Діаліз – специфічна процедура, завданням якої є очищення крові пацієнта, що страждає від ниркової недостатності або сильного отруєння організму кінцевими продуктами метаболізму.
На відміну від гемодіалізу, який проводиться через апарат «штучна нирка», при перитонеальному – роль «фільтра» виконує людська очеревина. Найтонша оболонка, яка огортає органи і внутрішні стінки черевної порожнини, здатна пропускати воду, різноманітні речовини з високою проникністю.
Процедура – альтернатива для хворих, яким гемодіаліз протипоказаний. Захід використовується для лікування маленьких дітей.
Види перитонеального діалізу
Розрізняють 2 різновиди діалізу – гостра і хронічна. Проведення першої полягає в короткочасному використанні.
Призначається пацієнтам з відсутністю патологічних захворювань нирок, а доцільність очищення виникла в результаті інтоксикації організму. Процедуру проводять кілька разів, після призначається курс медикаментозної терапії.
Друга показана пацієнтам з хронічною нирковою недостатністю. Орган не справляється з прямим завданням, змушуючи звертатися до штучного очищення організму.
Діаліз класифікують за методом впливу. Розрізняють ручні і автоматичні методи очищення:
- Автоматичний (АПД) проводиться за допомогою апарату очищення «Циклер». Машина прораховує кількість введеного і виведеного розчину, необхідного для повноцінного функціонування організму. Метод примітний тим, що процес очищення відбувається вночі, поки пацієнт спить. Днем людина може займатися звичними справами, не відчуваючи прихильності до сеансів діалізу.
- Постійний амбулаторний (ПАПД) – полягає в частому введенні діалізного розчину. У день проводиться 3 – 5 процедур ефективного очищення. У очеревину вводять 2 літри рідини, де вона знаходиться від 4 до 12 годин. Кожне введення і виведення займає у людини в середньому 30 хвилин. Решту часу пацієнт може займатися звичними справами.
- Нічний ціклерний (НЦПД) заснований на використанні апарату автономної очистки. На відміну від АПД, процес діалізу триває всю ніч.
- Переривчастий або інтермітуючий діаліз (ППД або ВПС) передбачає ручне введення нагрітого до 37 °С розчину. Введення займає 15 хвилин. Рідина залишається в черевній порожнині протягом 40 хвилин, після зливається. Процедура триває 24-48 годин. Метод застосовується для пацієнтів з гострою нирковою недостатністю.
Показання та протипоказання
Маніпуляція призначається лікарем після оцінки стану пацієнта. Показанням до проведення процедури:
- відсутність адекватного доступу до судинній системі (гіпотонія, ангіопатія, викликана діабетом, у маленьких дітей);
- серцево-судинні патології (проведення гемодіалізу може спровокувати небезпечні ускладнення);
- порушення згортання крові;
- алергічна реакція на синтетичні матеріали (службовці для виготовлення фільтра апарату);
- неможливість проведення гемодіалізу через відмову пацієнта.
Перитонеальна методика очищення організму від скупчилися токсинів – альтернатива процедурі на апараті «штучна нирка». Даний метод, як і гемодіаліз має значну кількість протипоказань.
Протипоказана подібна методика при:
- Ожирінні. Методом досліджень визначається нутрітивний статус і реакцію на перитонеальний діаліз, коли очисні здатності очеревини ставляться під сумнів. Нутрітивний статус показує співвідношення між жировою і м’язовою масою тіла. Обмеження поширюються на випадки, коли встановлена низька проникність очеревини.
- Спайках в черевному просторі, збільшеннях розміру внутрішніх органів, що обмежують площу очеревини.
- Дренажах в тканинах порожнини або інтраперитонеально органів, діаліз не проводиться.
- Запальних процесах і гнійних виділеннях в області живота пацієнта.
- Психічних захворюваннях.
Як проходить процедура
Процедура не представляє складності в проведенні, але вимагає певних навичок і дотримання правил.
Перед початком лікування в черевну порожнину пацієнта впроваджують катетер. Маніпуляція проводиться лікарем в медичній установі з дотриманням санітарних норм під загальним або місцевим наркозом. Після установки катетера до початку лікування повинно пройти мінімум 14 днів.
У маніпуляції використовують магістральні силіконові або поліуретанові трубки, стерильні пакети – контейнери для рідин, стерильні рукавички, маска, антисептичний засіб, штатив для діалізного розчину. Якщо мова йде про автоматичне методі очищення, необхідний апарат для циклічного введення-виведення рідини.
Руки і магістральні трубки обробляються антисептиком. Важливо дотримуватися правил гігієни, якщо процедура проводиться в домашніх умовах.
Трубки з’єднуються з пакетами. Пакет з діалізним розчином поміщається на штатив, на висоту 1,5 метра. Для діалізу використовується глюкоза, іноді додають додаткові складові – кальцій або амінокислоти. Після приєднання трубки до катетера починається вливання розчину – близько 2 літрів (для дитини кількість менше).
Процес займає 15-20 хвилин. Після розчин залишається в черевній порожнині на певний проміжок часу. Точні дані залежать від виду очищення і в який період доби відбувається захід. Після закінчення очищення через очеревину краник катетера перекривається, під’єднується трубка з порожнім пакетом для виведення рідини.
Автоматичний метод відрізняється тим, що магістралі проходять через апарат, який регулює цикли введення – виведення рідин. Використовують таку машину для нічного діалізу. Пристрій портативний, що дозволяє використовувати під час переїздів.
Перший курс перитонеального діалізу відбувається в лікарні. Навчання пацієнта / людини, яка обслуговує хворого, триває 2 тижні. Після закінчення курсів лікування допускається проводити в домашніх умовах. Пацієнт регулярно здає аналізи крові і виведеної рідини.
Перитонеальний діаліз: свідчення, методика проведення (розчини, апарат), протипоказання
Перитонеальний діаліз – це один з методів очищення крові (поряд з гемодіалізом), який застосовується при порушеній функції нирок. Фахівці розглядають цю процедуру двояко.
З одного боку, перитонеальний діаліз – це лише перший етап замісної терапії при хворобах нирок, далі застосовується гемодіаліз і навіть трансплантація.
З іншого – таке очищення крові незамінне, коли гемодіаліз пацієнту строго протипоказаний.
Що таке перитонеальний діаліз?
Перитонеальним діалізом називають такий метод очищення крові, коли в ролі діалізаторів (мембранного фільтру) виступає очеревина. Тобто діалізуючий розчин, або діалізат, знаходиться в черевній порожнині, там же відбуваються процедури інфузії (його вливання) і самої очищення. На відміну від гемодіалізу, ця процедура рекомендується і для маленьких дітей.
Ефект від процедури заснований на природних фільтраційних властивостях очеревини. Це тонка оболонка, що покриває кишечник, печінку і інші органи черевної порожнини.
Оболонка має дуже інтенсивний кровообіг, через неї можуть проходити три типи речовин:
- вода;
- водорозчинні сполуки і речовини з малою молекулярною масою;
- речовини з великою молекулярною масою.
Особливість і перевага перитонеального діалізу перед іншими схожими процедурами – це зручність для пацієнта. Існує 2 різновиди такого очищення крові, і при будь-якій людина отримує шанс вести практично повноцінний спосіб життя: працювати, вчитися, подорожувати.
Важливо лише дотримуватися суворої дієти і регулярно відвідувати діалізний центр для здачі аналізів і проведення процедури. А при необхідності перитонеальне очищення крові можна робити навіть вдома.
На відео суть гемодіалізу та перитонеального діалізу:
Показання
Перитонеальний діаліз призначають пацієнтам з хронічною нирковою недостатністю. Коли хвороба переходить у важку термінальну стадію і функцію нирок вже не можна відновити, діаліз залишається єдиною можливістю продовжити людині життя. У деяких випадках ситуація ще оборотна, і буває досить декількох сеансів діалізу.
Існують спеціальні покази, при яких лікар відправляє пацієнта саме на перитонеальний діаліз:
- неможливо забезпечити повноцінний судинний доступ (у осіб з гіпотонією, маленьких діток тощо);
- наявність важких серцево-судинних захворювань, при яких гемодіаліз здатний викликати небезпечні ускладнення;
- порушення згортання, при яких не можна вводити антикоагулянти – речовини, що перешкоджають утворенню тромбів;
- індивідуальна непереносимість синтетичних мембранних фільтрів для гемодіалізу;
- приватне незгода пацієнта на гемодіаліз (людина не хоче все життя залежати від апарату «штучної нирки»).
Для малюків перитонеальне очищення крові необхідне також при гострій нирковій недостатності і при різних порушеннях обміну сечовини.
Сьогодні в медичній практиці однаково часто застосовують два типи перитонеального діалізу: мануальний і автоматизований. Вибір методики залежить від декількох моментів: способу життя самого пацієнта, медичних показань і особистого прохання хворого.
Мануальний (по-іншому – безперервний амбулаторний перитонеальний діаліз, або НАПД).
У цьому випадку «обмін» – слив брудного, наповненого токсинами розчину і вливання нової порції – відбувається протягом дня, в лікарні (в окремих випадках – вдома). Зазвичай це 4-5 процедур, точну кількість визначає лікар. Час діалізу можна коригувати в залежності від індивідуального графіка пацієнта: роботи, занять тощо.
На фото процедура мануального перитонеального діалізу
Автоматизований (автоматичний перитонеальний діаліз, або АПД).
Очищення крові відбувається в нічний час, вся процедура займає 8-12 годин. При АПД використовується спеціальний апарат «Циклер», який повністю регулює процес. Вранці потрібно просто відключити апарат і починати свій звичайний день.
Проведення процедури
Технологія проведення НАПД і АПД багато в чому відрізняється, але підготовчий етап у них один – це установка катетера.
Катетер для обох різновидів діалізу використовується абсолютно однаковий: силіконовий або пористий поліуретановий, довжиною 30 см, діаметром як звичайний олівець. Його закріплюють в підшкірно-жировій клітковині, фіксатором служить дакроновий манжета (кращий варіант – катетер з двома манжетами). Встановлюють трубку під місцевою або загальною анестезією.
Від моменту вшивання катетера до першої процедури діалізу має пройти 2-3 тижні. За цей час манжета проросте сполучною тканиною – це додаткова страховка для надійного кріплення трубки.
Мануальний
Для мануального діалізу спеціального обладнання не потрібно. Потрібні лише два контейнери (один з фізіологічним розчином, інший – порожній, туди зливається відпрацьована рідина) і провідні магістралі.
Як розчин для діалізу приміряється глюкоза, до діалізної рідини можуть входити і додаткові компоненти: амінокислоти, кальцій тощо. Основні виробники: німецький ( «Фрезеніус Медикал Кеа»), ірландський ( «Бакстер Хелскеа») і ін.
Весь процес очищення крові відбувається безпосередньо в черевній порожнині. Спочатку через катетер пацієнтові вливають близько 2 літрів діалізату протягом 10-15 хвилин, потім закривають кінець катетера ковпачком. Рідина залишається в животі пацієнта 4-6 годин.

Потім людина знову приходить на процедуру, і відбувається «обмін» – брудний фізрозчин зливають і вводять свіжу порцію. Триває все це 30-40 хвилин. Зазвичай за день пацієнту потрібно 3-5 процедур, весь інший час він вільний займатися власними справами.
Автоматизований
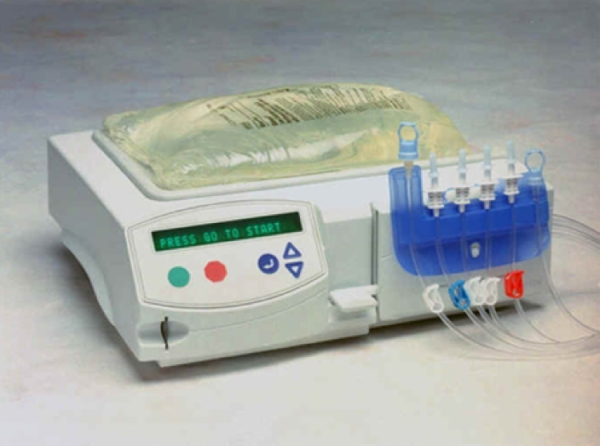
Для проведення АПД необхідний апарат «Циклер», який забезпечує очищення крові вночі. Сам апарат за розміром приблизно як стандартний чемоданчик на коліщатках, він не займає багато місця і його навіть можна брати з собою в поїздку.
Управлятися з ним нескладно: навчання в лікарні займає близько 10 днів. Пацієнт просто підключає ввечері катетер до апарату, «Циклер» сам розраховує необхідну порцію розчину, проводить обмін рідин і відключається вранці.
Перед відключенням потрібно залити в черевну порожнину денну порцію діалізату. У деяких випадках потрібно підключити «Циклер» вдень, щоб зробити злив «відпрацьованого» фізрозчину.
Фото апарату «Циклер» для перитонеального діалізу
Перитонеальний діаліз у маленьких дітей
У дітей раннього віку – свої розрахунки обсягу діалізату і тривалість самого циклу очищення крові.
Стандартний обсяг діалізної рідини для малюків – від 10-40 мл / кг. Час заливки і зливу (обміну) розчину – тільки 5 хвилин, в крайньому випадку 10 хвилин. Сам цикл повинен тривати 1-3 години (на відміну від дорослих 4-6).
Кращий обмін фіксується, коли процедура триває 1-2 години. Також необхідно вести 1-2 рази на добу контроль маси тіла, вимірювати баланс рідини при кожному циклі і щогодини вимірювати параметри дихання, пульсу, тиску.
Протипоказання
Хоча перитонеальний діаліз вважається більш безпечною і делікатною процедурою, ніж гемодіаліз, для нього теж існують серйозні протипоказання.
Більшість з них пов’язано із захворюваннями органів черевної порожнини, хоча є і загальні заборони на проведення діалізу:
- спайки в черевній порожнині;
- травми і збільшення внутрішніх органів в зоні проведення процедури (поверхня очеревини зменшується, фільтраційні властивості падають);
- якщо у даного пацієнта знижена фільтраційна здатність очеревини;
- в черевній порожнині вже встановлені дренажі;
- є гнійні захворювання шкіри в області живота;
- ожиріння (знижується ефективність процедури);
- психічні захворювання пацієнта (при яких неможливо повноцінно організувати діаліз);
- виражена серцева недостатність.
Ускладнення
Ускладнення при проведенні перитонеального діалізу можна розділити на 2 групи: інфекційні і неінфекційні.
Основні ускладнення інфекційного характеру – це перитоніт (запалення очеревини) і інфекція місця введення катетера. Причина обох захворювань – недотримання правил антисептики під час обміну рідин. Лікування стандартне: антибіотики, промивання черевної порожнини, припинення сеансів діалізу на деякий період. Іноді потрібне видалення катетера.
Перитоніт – захворювання дуже небезпечне, тому пацієнти повинні знати всі його основні ознаки. Якщо затягнути з лікуванням, запалення очеревини може перерости в сепсис і закінчитися летальним результатом.
Неінфекційні ускладнення можуть бути наступними:
- Порушення роботи катетера, коли неможливо нормально злити або залити розчин. Причини різні: катетер змінює місце розташування, згинається, його закриває петля кишечника тощо. Лікування: промивання трубки, заміна, іноді – операція.
- Грижі (білої лінії живота, пахова і пупкова). Виникають через збільшення внутрішньочеревного тиску.
- Витікання розчину назовні або всередину, в підшкірно-жирову клітковину. Вимагає заміни силіконової трубки.
- Правобічний плеврит. Виникає, коли розчин затікає в плевральну порожнину через діафрагму. Щоб усунути проблему, потрібно скоротити обсяг діалізату.
Дієта і гігієна
Загальна рекомендація по харчуванню – це знизити кількість жирів, на початку лікування – дотримуватися низькобілкової дієти. Згодом обсяг білків можна збільшити. Важливо скоротити цукор в раціоні.
Обсяг щоденної рідини доведеться зменшити: наскільки – залежить від того, який обсяг рідини потрібно фільтрувати щодня. Найпростіший крок до скорочення випивається рідини – дієта з низьким вмістом солі.
В цілому дієта на перитонеальному очищенні крові трохи менше сувора, ніж при гемодіалізі: дозволено більше солі і рідини, не так суворий контроль за білками.
Ще один важливий пункт – догляд за катетером. Тут існує кілька простих правил:
- Щодня промивати місце введення катетера антибактеріальним милом.
- Після душа не терти область навколо катетера, а лише акуратно промокати.
- Якщо з’явилося роздратування або почервоніння – користуватися антисептиками за порадою лікаря.
- Завжди фіксувати катетер на шкірі поясом – еластичним або бавовняним.
- Відмовитися від тугих штанів, спідниць, поясних ременів на місці виходу катетера.
У перитонеальному діалізі багато переваг. Процедуру можна проводити дітям, легко організувати на дому, вона дозволяє зберігати звичний ритм життя. Але лікарі попереджають: з часом фільтраційна здатність очеревини знижується, тому в багатьох випадках перехід на гемодіаліз неминучий.
Що таке перитонеальний діаліз?
Перитонеальний діаліз – спеціалізована методика очищення крові. Використовується при порушенні функціонування нирок. Цей спосіб застосовується в якості тимчасової очищення кровоносної системи. Як правило, це перехідний етап замісної терапії. Найчастіше, при некупіруєм ій нирковій патології замінюється гемодіалізом і трансплантацією ураженого органу. Служить незамінним способом очищення крові в разі протипоказань до гемодіалізу.
Очеревина є напівпроникною оболонкою, яка пропускає утворюються токсини. Для проведення процедури перитонеальної детоксикації застосовується спеціальний діалізат (сольовий або глюкозний розчин). Він вводиться в черевну порожнину. В цей розчин проникають патогенні продукти життєдіяльності. Потім, через кілька годин, розчин замінюють.
Таким чином, при проведенні перитонеального діалізу очеревина грає роль фільтруючої мембранної поверхні. Процедура зручна і ефективна в застосуванні. Вона дозволяє підтримувати практично повноцінний спосіб життя і рекомендується для застосування в дитячому віці. При необхідності процедуру можливо проводити самостійно в домашніх умовах.
Показання до перитонеального діалізу
Перитонеальний діаліз проводять серед пацієнтів з хронічною недостатністю ниркового генезу. При переході захворювання в термінальну фазу і неможливості відновлення функції нирок, процедура є методом вибору для продовження життя пацієнта.
Існує ряд показань до застосування перитонеального діалізу:
- Відсутність можливості встановлення якісного судинного доступу (виражена гіпотонія, діти до 5 років).
- Ускладнені захворювання серцево-судинного генезу, проведення гемодіалізу при яких здатне спровокувати появу життєвих загроз.
- Порушення коагуляційного ланки гемостазу, при яких заборонено введення антикоагулянтів – засобів, що перешкоджають тромбоутворенню.
- При виявленні непереносимості встановлених мембранних фільтрів, призначених для проведення гемодіалізу.
- Небажання людини перебувати в залежності від апарату штучної нирки.
Протипоказання до перитонеального діалізу
У ряді випадків проведення неприпустимо.
Протипоказання до проведення процедури:
- Наявність хвороб, що передаються статевим шляхом, в черевній порожнині.
- Гіпертрофія і травматизація органів черевної порожнини.
- Виражена ступінь кахексії.
- Високий функціональний клас серцевої недостатності.
- Інфекційні ураження епітеліальних покривів передньої черевної стінки.
- Психічні захворювання, особливо в стадії загострення.
- Наявність дренажів у черевній порожнині.
- Крайня ступінь ожиріння, оскільки значно знижується терапевтичний ефект.
Методи проведення
Поділяються залежно від необхідної тривалості перитонеального діалізу із загальною методикою. Суть процедури полягає в установці катетера в черевну порожнину з подальшим введенням діалізуючого розчину.
За іонним складом він відповідає плазмі крові з можливим корегуванням залежно від клінічної картини:
- Гострий діаліз триває 2-3 дні. Починають з 500 мл, доводячи об’єм промивної рідини до 3 літрів на добу на протязі всього циклу. При цьому вводиться гепарин, щоб уникнути закупорки катетера згустками крові. Рідина виводиться протягом години.
- Амбулаторний діаліз постійного режиму має на увазі постійне наявність діалізату в черевній порожнині, який обмінюється не менше 5 разів на добу.
- Інтермітуючий діаліз безперервного режиму включає кілька процедур на тиждень.
Перші два види можуть проводитися в домашніх умовах. При використанні автоматизованого приладу процедура набуває необтяжливий характер.
Які можливі ускладнення?
Перитонеальний діаліз має ряд ускладнень, інфекційних та неінфекційних.
Перерахуємо деякі з них:
- Неправильна установка катетера, що порушує введення і виведення діалізату.
- Поява гриж білої лінії живота і пупкової. Причина – підвищений внутрішньочеревний тиск.
- Ексудативний плеврит. Розвивається, коли розчин починає затікати в плевральну порожнину через діафрагмальні отвори. Для усунення проблеми потрібно скоротити обсяг діалізату.
Ускладнення інфекційного генезу – еперитоніт (запалення очеревини) і інфекція на місці введення катетера. Причина обох захворювань – недотримання основ антисептики при обміні рідин.
Скільки живуть на діалізі?
Раніше термін життя пацієнтів на гемодіалізі становив 3-7 років. Це було викликано не ускладненнями основного захворювання, а загальним системним ураженням організму, що знижувало толерантність і виживання. В даний момент виживаність пацієнтів становить 22 роки, а при відсутності додаткових ускладнень – від 30 до 50 років.
Дієта при діалізі

Харчування при діалізі має ряд особливостей. Дієта підтримує стабільний стан пацієнтів:
- Потрібно обмежити споживання рідини та кухонної солі.
- Оскільки в діалізаті присутня глюкоза, то потрібно знизити її кількість у споживаній їжі.
При гемодіалізі втрачаються мікроелементи: залізо, кальцій і фосфор. Варто їх відновити з продуктів:
- Залізо міститься в печінці, яйцях, червоних овочах і фруктах.
- Кальцій – у молочних продуктах.
- Фосфор міститься у сирі та морепродуктах.
Таким чином, дотримуючись усіх вимог, можна прожити довге життя з даним захворюванням.
Гемодіаліз, перитонеальний діаліз і трансплантація нирки
Зміст статті:
- Гемодіаліз
- Перитонеальний діаліз
- Трансплантація нирки
Гемодіаліз
Діаліз – метод ниркової замісної терапії, що сприяє відновленню балансу води і мінеральних речовин при хронічній нирковій недостатності й виведенню з крові утворених у процесі метаболізму іонів водню і продуктів азотистого обміну (сечовини, креатиніну, сечової кислоти тощо).
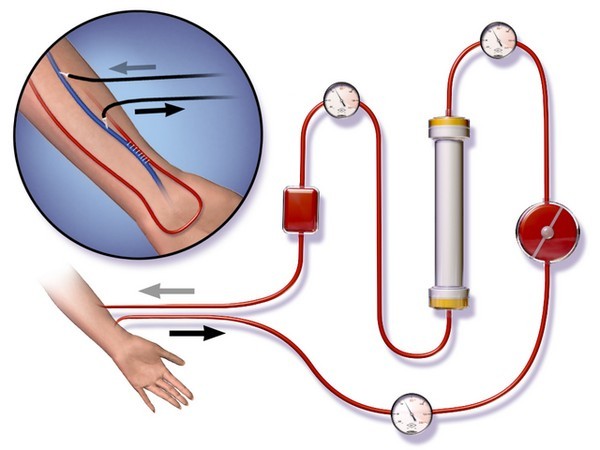
 Гемодіаліз – метод, заснований на дифузії розчинених у сироватці низькомолекулярних речовин через напівпроникну мембрану, яка є синтетичною мембраною апарату “штучна нирка”.
Гемодіаліз – метод, заснований на дифузії розчинених у сироватці низькомолекулярних речовин через напівпроникну мембрану, яка є синтетичною мембраною апарату “штучна нирка”.
Переваги
Гемодіаліз має ряд істотних переваг. Він не займає багато часу і дозволяє хворим зберігати звичайний спосіб життя між сеансами. При гемодіалізі в порівнянні з перитонеальним діалізом швидко нормалізуються рівні різних речовин у сироватці.
Процедура
Підключення хворого до апарату «штучна нирка» можливе за допомогою артеріовенозного шунта з полімерного матеріалу, який з’єднує артерію (a.radialis) з веною (v.cefalica) «кінець-в-кінець», або утворення штучного соустя (фістули) між судинами «пліч-в-кінець».
При гострій нирковій недостатності для проведення гемодіалізу проводять тимчасову катетеризацію стегнової або підключичної вени. Кров і діалізат розділені напівпроникною мембраною, що пропускає воду та розчинені речовини у діалізат по градієнту концентрації та осмотичного тиску.
Частота і тривалість процедур гемодіалізу залежать від рівня метаболізму, харчування, ОЦК і типу апарату «штучна нирка». Хворим на гемодіалізі збільшують вміст у дієті білка до 1-1,2 г / кг / добу. На будь-якому етапі гемодіалізу можуть розвинутися ускладнення (кровотеча, інфекційне зараження, артеріальна гіпотензія, алергічні реакції тощо).
Більшість хворих потребують 9-12 год гемодіалізу на тиждень, порівну розподілених на кілька сеансів. Тривалість діалізу підбирають індивідуально в залежності від маси, функції нирок, супутніх захворювань і інтенсивності катаболізму.

Про адекватність діалізу судять за коефіцієнтом виведення сечовини (КВМ). КВМ повинен бути не менше 65%. Розраховується за формулою:
КВМ = (1 – АМК після діалізу) × 100% / АМК до діалізу, де АМК – азот сечовини крові.
Ускладнення діалізу
| Ускладнення | Етіологія і симптоми |
| Ускладнення, викликані антикоагулянтами | Гостра кровотеча з місця доступу, шлунково-кишкова кровотеча |
| Пошкодження судинного доступу | Кровотеча в місцях анастамозів і пункцій, ендоваскулярна інфекція, аневризматичне розширення, тромбоз артеріовенозного шунта |
| Трансфузійні ускладнення | Гепатит, гемосидероз |
| Артеріальна гіпотензія | Обумовлена зменшенням об’єму циркулюючої крові; низьким вмістом натрію в діалізуючому розчині (діалізаті); алергічними реакціями, викликаними матеріалом трубок або діалізаторів; непереносимістю ацетатного діалізата, що викликає вазодилатацію |
| Синдром порушеної осмомолярності | Розвивається в результаті швидкого зниження осмомолярності плазми, що приводить до набряку мозку, і проявляється нудотою, блювотою, головним болем, іноді судомами і сплутаністю свідомості |
| Дефект обладнання | Відключення джерела живлення, втрата крові при розриві системи, потрапляння повітря, гіпо- або гіпертермія внаслідок неправильно підігрітого діалізата |
Причини смерті хворих на гемодіалізі
Хворі з термінальною стадією хронічної ниркової недостатності на хронічному гемодіалізі або перитонеальному діалізі найчастіше гинуть від неправильно лікувальної артеріальної гіпертонії або гіперліпопротеїнемії. Другою причиною смерті хворих може бути виснаження, що є ускладненням ХНН, а не діалізу, особливо при недостатньому споживанні білка.
Перитонеальний діаліз
Перитонеальний діаліз – метод, при якому в якості діалізної мембрани використовують очеревину хворого, проникну для розчинених речовин з молекулярною вагою до 30000 дальтон.
Переваги
Перитонеальний гемодіаліз менш ефективний, ніж гемодіаліз, і не може застосовуватися при виражених порушеннях функції нирок. Але перитонеальний діаліз має ряд переваг: він не вимагає постійної антикоагулянтної терапії, не викликає різкого порушення функції серцево-судинної системи і є більш зручним для хворого.
Процедура
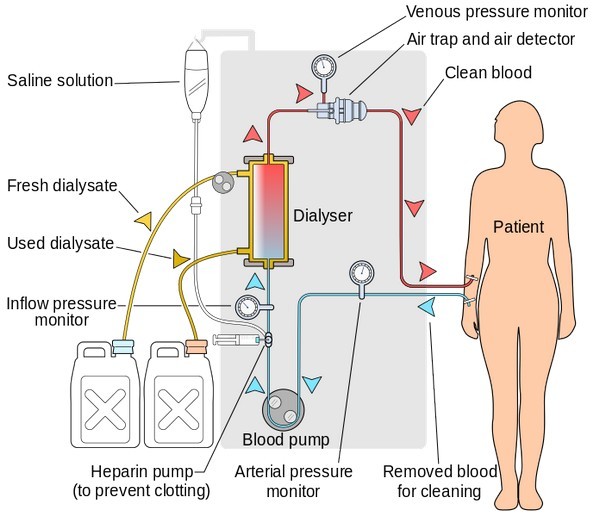
 Для перитонеального діалізу використовують катетери з пористого поліуретану, які вводять в операційній під прямим візуальним контролем. Для лікування гострої ниркової недостатності використовують тимчасові, а для хронічної ниркової недостатності – постійні катетери. При проведенні перитонеального діалізу використовують різні пристрої і режими.
Для перитонеального діалізу використовують катетери з пористого поліуретану, які вводять в операційній під прямим візуальним контролем. Для лікування гострої ниркової недостатності використовують тимчасові, а для хронічної ниркової недостатності – постійні катетери. При проведенні перитонеального діалізу використовують різні пристрої і режими.
Фракційний перитонеальний діаліз проводиться за допомогою Y-подібної системи. Діалізат у пляшках або мішках об’ємом 1,5-3 л зігрівають до 37°C за допомогою сухого тепла, швидко (за 10 хв) вводять у черевну порожнину, залишають там на 20 хв – 1 год для вирівнювання осмотичного тиску розчину і плазми. Потім приблизно за 10 хв діалізат відсмоктують, після чого цикл повторюють.
Тривалість діалізу може бути 12-48 годин. Циклічний процес здійснюється з постійною участю середнього медичного персоналу або за допомогою автоматизованого апарату.
При безперервному амбулаторному діалізі хворий сам змінює діалізат 4-5 разів на добу. Можливе використання автоматичного насоса для проведення діалізу під час сну – постійний циклічний перитонеальний діаліз.
Протипоказання
Абсолютних протипоказань для перитонеального гемодіалізу немає. Відносними протипоказаннями є недавно перенесені операції на черевній порожнині, патологічні сполучення між черевною і грудною порожнинами, целюліт черевної стінки.
Ускладнення
Перитонеальний діаліз може викликати різні ускладнення. Інфекційні ускладнення включають перитоніт, що розвивається внаслідок порушення стерильності під час зміни діалізата, інфікування шкіри і підшкірної клітковини по ходу катетера.
Метаболічні ускладнення включають гіперглікемію, що виникає в результаті всмоктування глюкози з діалізата, і гіпоальбумінемію. Можливі механічні ускладнення.
До них відносяться підтікання діалізата навколо катетера, проникнення рідини всередину черевної стінки з її розшаруванням, обструкція катетера фібрином, сальником або кров’яним згустком, перфорація органів черевної порожнини.
Гемофільтрація
Гемофільтрацію проводять за допомогою високопроніцаемої мембрани, через яку фільтрується кров з стегнової артерії. Відфільтрована кров повертається в стегнову вену. При гемофільтрації кров рухається під дією артеріального тиску. Ультрафільтрат частково замінюється розчином Рінгера.
Гемофільтрація не дає можливості адекватно знижувати вміст креатиніну, сечової кислоти і сечовини. Рідина при гемофільтрації виводиться повільно, що дозволяє контролювати водний баланс.
Але при гемофільтрації необхідно тривало вводити гепарин, і її проведення можливе лише в палатах інтенсивної терапії.
Ультрафільтрація
Ультрафільтрація проводиться для виведення великої кількості рідини, але не метаболітів при гіпергідратації (анасарка при хронічній нирковій недостатності і хронічній серцевій недостатності) і неконтрольованій гіпертонії.
Ультрафільтрацію здійснюють тією ж технікою, що й гемодіаліз, але діалізат не використовують. Ультрафільтрат плазми отримують і видаляють, змінюючи градієнт трансмембранного тиску.
Видалення великої кількості рідини за короткий проміжок часу може призвести до артеріальної гіпотонії.
Трансплантація нирки
Трансплантація – метод лікування, який повертає хворого з термінальною хронічною нирковою недостатністю до нормального життя. Число хворих, які прожили рік після трансплантації нирки від родичів, досягає 95%, а при пересадці трупної нирки – 87%.
Підготовка
Підготовка до трансплантації включає гемодіаліз для нормалізації метаболічних порушень у хворих, виявлення і усунення порушень сечовивідних шляхів, санацію вогнищ інфекції, дослідження функції серцево-судинної системи.
Обов’язковою є визначення гістосумісності донора і реципієнта. Гістосумісність визначають за системою антигенів людини НLА, реакції змішаної культури лімфоцитів і типування групи крові.
З числа донорів виключають осіб, які страждають на гіпертонію, діабет, злоякісні захворювання, гепатит, СНІД, цитомегаловірус.
Імуносупресія
Імуносупресивна терапія проводиться після трансплантації нирки для попередження реакції відторгнення. Існують різні схеми лікування, що залежать від типу трансплантанта (трупна або донорська нирка). Зазвичай призначають преднізолон з циклоспорином або азатіоприном.

Циклоспорин призначають всередину, добова доза 3,5-6 мг / кг. Препарат має токсичну дію, головним чином на сечовидільну систему – викликає порушення функції нирок з клінічними проявами гострої ниркової недостатності та хронічної ниркової недостатності, що супроводжуються підвищенням концентрації сечовини і креатиніну. Але збільшення їх рівня може свідчити про реакцію відторгнення.
Інші побічні дії циклоспорину – головний біль, судоми, відчуття тяжкості в епігастральній ділянці, втрата апетиту, нудота, м’язова слабкість, міопатія, підвищення концентрації калію і ліпідів.
Метаболізується циклоспорин в печінці і може викликати її пошкодження, що призводять до підвищення білірубіну і печінкових ферментів у крові. При розвитку побічних ефектів дозу циклоспорину знижують. Застосування циклоспорину призвело до збільшення виживаності після трансплантації трупної нирки на 10-20% і зменшення частоти кризів відторгнення.
Інфекція
Інфекція – найбільш часта причина ускладнень. Може розвинутися в будь-який час після трансплантації.
Найбільш часто зустрічаються інфекції сечовивідних шляхів (у 60% хворих), пневмонія (у 20%), цитомегаловірусна інфекція, інфікування рани або канюлі, гепатит і сепсис.
Діагноз інфекційних ускладнень ставлять при виникненні у хворих лихоманки. Інфекційні ускладнення є головною причиною смерті хворих після трансплантації.
Артеріальна гіпертензія
Вторинна артеріальна гіпертензія може бути обумовлена високою секрецією реніну власними нирками, відторгненням, рецидивуючим гломерулярним захворюванням, стенозом судин трансплантата, що розвивається найчастіше при зовнішньому здавленні лімфангіомою або кістою, що містить сечу, обструкцією сечоводу і гіперкальціємією.
Відторгнення трансплантата
Відторгнення трансплантата може бути:
- сверхостре (негайне), що виникає під час операції,
- гостре, розвивається протягом 40-60 днів після трансплантації,
- хронічне, що виникає через 60 і більше днів після пересадки.
Гостре відторгнення супроводжується лихоманкою, підвищенням рівня креатиніну крові, олігурією, хворобливістю трансплантанта, артеріальною гіпертензією і протеїнурією.
Необхідно виключити інші причини ураження нирок (зменшення ОЦК, порушення кровотоку в трансплантатах, обструкцію сечовивідних шляхів, нефротоксичну дію циклоспорину).
Діагноз відторгнення повинен бути підтверджений морфологічним дослідженням біоптату.
Лікування гострого відторгнення проводять в спеціалізованих відділеннях. Лікування полягає в призначенні високих доз кортикостероїдів в / в, антилімфоцитарного глобуліну, моноклональних антитіл до Т-лімфоцитів, алкіліруючих засобів. Гостре відторгнення у більшості хворих можна вилікувати. Лише в окремих випадках проводиться видалення трансплантанта.
Хронічне відторгнення протікає повільно протягом декількох місяців або років. У трансплантантів розвиваються фіброз інтерстиціальної тканини, атрофія канальців і проліферація інтими артерій.
Клініка відторгнення не має виражених симптомів. У хворих виявляють субфебрильну температуру, артеріальну гіпертензію, олігурію, набряки, збільшення маси тіла.
У сечі наростає протеїнурія, в крові – гіперхолестерінемічний метаболічний ацидоз.
Специфічного лікування хронічного відторгнення не існує. Хворим зазвичай проводять консервативну терапію хронічної ниркової недостатності.
Перитонеальний діаліз: що це, показання, протипоказання, методика проведення
Перитонеальний діаліз – метод замісної ниркової терапії, який не вимагає складного обладнання та дорогих витратних матеріалів. Він досить простий у застосуванні і доступний для більшості лікувальних установ.
Фізичні основи
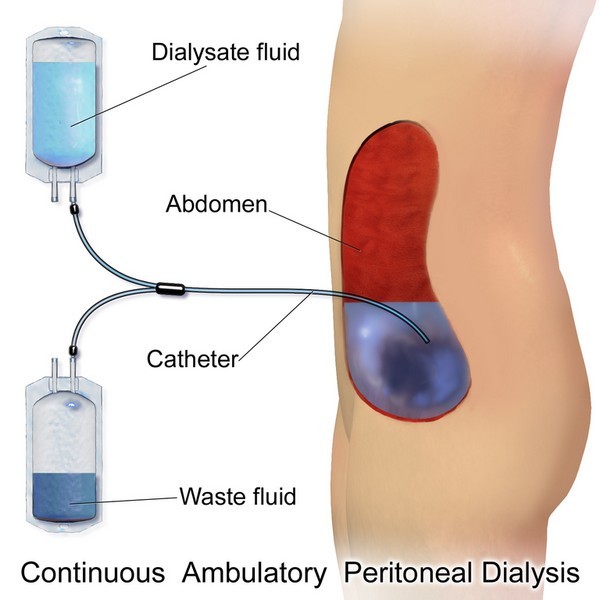
 Перитонеальний діаліз має на увазі введення в порожнину очеревини спеціального розчину і подальше виведення його з організму разом з продуктами розпаду і надлишками води.
Перитонеальний діаліз має на увазі введення в порожнину очеревини спеціального розчину і подальше виведення його з організму разом з продуктами розпаду і надлишками води.
Перитонеальний діаліз здійснюють шляхом введення в порожнину очеревини діалізуючого розчину через спеціальний катетер. В результаті дифузії та ультрафільтрації відбувається транспорт води та розчинених у ній речовин з капілярів в порожнину очеревини. При цьому мезотелій очеревини виконує роль півнепроникної мембрани. Для речовин з низькою молекулярною масою і води вона є повністю проникною, для великих молекул – малопроникною.
Виведення з організму продуктів розпаду і надлишкової кількості води здійснюється під впливом осмотичного градієнта за рахунок діалізуючих розчинів з високою концентрацією глюкози після їх видалення з порожнини очеревини.
Показання
В даний час показання до застосування даного методу замісної ниркової терапії дещо звужені, що обумовлено впровадженням в клінічну практику екстракорпоральних методів лікування.
Перитонеальний діаліз поступається цим методам за кліренсом очищення, тому при патологічних станах, які супроводжуються високим катаболізмом, його дія може бути недостатньо ефективним.
Основні показання до застосування даного методу:
Перитонеальний діаліз є методом вибору:
- у дітей раннього віку;
- при неспроможності постійного судинного доступу (важке атеросклеротичне ураження судин, великі опіки);
- при неможливості використання методів екстракорпоральної терапії (пов’язано з відсутністю спеціального обладнання і навченого персоналу).
Слід зазначити, що правильний вибір методу замісної ниркової терапії можливий тільки після об’єктивної оцінки загального стану хворого з урахуванням:
- віку;
- рівня свідомості;
- гемодинамічних розладів;
- функції дихальної системи;
- вираженості азотемії і електролітних порушень.
Протипоказання
Незважаючи на те, що перитонеальний діаліз вважається відносно безпечним методом, до його застосування існують протипоказання:
- перитоніт (особливо гнійний);
- негерметичність черевної порожнини в результаті нещодавно виконаної постановки дренажу або перенесеної порожнинної операції;
- інфекція передньої черевної стінки;
- дефекти діафрагми і наявність сполучення між черевною і плевральною порожниною;
- пахові грижі;
- дихальна недостатність;
- спайкова хвороба очеревини;
- аневризма черевної аорти;
- важкі захворювання шлунково-кишкового тракту.
Методика проведення
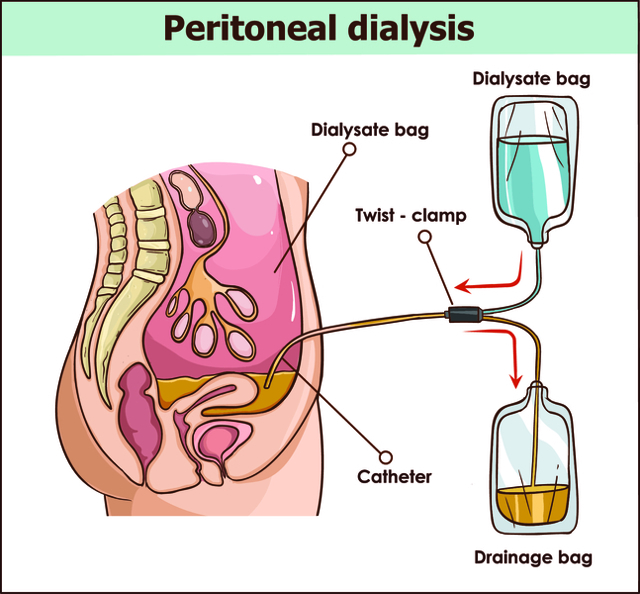
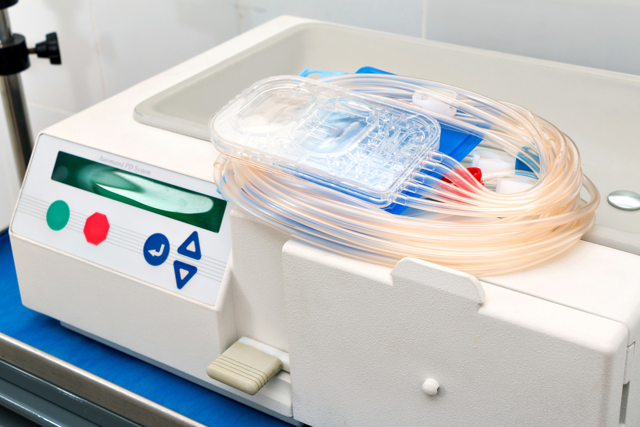 При необхідності проводити перитонеальний діаліз хворий може самостійно в домашніх умовах.
При необхідності проводити перитонеальний діаліз хворий може самостійно в домашніх умовах.
Гострий перитонеальний діаліз проводять через тимчасовий перитонеальний катетер, який встановлюється пункційним або операційним шляхом. Також в набір входить система трубок, два пакети з діалізного розчину, циліндри для вимірювання і мішок для збору використаного діалізату. Потрібну кількість розчину відміряють в верхньому циліндрі і заливають через катетер в черевну порожнину. Через деякий час його зливають і вимірюють кількість розчину в нижньому циліндрі.
Для проведення хронічного діалізу пацієнту імплантують спеціальний м’який катетер Тенкхоффа в черевну порожнину. Процедура проводиться під внутрішньовенною анестезією (рідше місцевою). Катетер встановлюють таким чином, щоб один його кінець розташовувався в малому тазу.
Його проводять в порожнину очеревини за допомогою металевого провідника, потім виводять назовні через підшкірний тунель. Після цього рану вшивають, і діаліз починають проводити вже в операційній. У першу добу вводять порівняно малі обсяги розчину з короткою експозицією.
І тільки через кілька днів їх збільшують.
Зазвичай для лікування хронічної ниркової недостатності використовують різні варіанти автоматичного перитонеального діалізу. Сучасні апарати можуть вводити і виводити необхідний обсяг діалізату в автоматичному режимі. Це не тільки полегшує проведення процедури, але і знижує ризик інфікування розчинів, так як система для діалізу є закритою.
Для визначення дози діалізу вимірюють концентрацію креатиніну і сечовини в плазмі крові і в добовому обсязі діалізату, а також визначають швидкість клубочкової фільтрації. В результаті отримують сумарний кліренс сечовини, який повинен бути не менше 8 л на добу.
Ускладнення
При проведенні перитонеального діалізу ускладнення розвиваються рідко. До них відносять:
- перитоніт (висока температура тіла, блювота, різкий біль в животі, помутніння використаного діалізату);
- перфорація кишечника;
- недостатність дренажу (неправильне положення, блокада згустком крові або фібрину, низький сифонний ефект);
- підтікання діалізного розчину (частіше при інтенсивному режимі діалізу з великими обсягами розчину);
- фарбування діалізату кров’ю (проходить самостійно через кілька днів).
Слід зазначити, що небажані реакції частіше зустрічаються при пункційній шляху введення катетера, тому перевага віддається імплантації спеціального м’якого катетера.
До якого лікаря звернутися
Перитонеальний діаліз показаний хворим з нирковою недостатністю на тлі гострих або хронічних уражень нирок. Для визначення показань до його проведення необхідно звернутися до нефролога.
Висновок
Перитонеальний діаліз є досить ефективним методом замісної ниркової терапії. Його можна використовувати для лікування пацієнтів будь-якого віку і маси тіла. В Україні він застосовується з кінця ХХ століття і дозволяє швидко надавати допомогу хворим з нирковою недостатністю.


