Дерматоміозит (поліміозит): симптоми і лікування
Поліміозит – системне аутоімунне захворювання м’язової тканини (в основному м’язів поперечно-смугастої мускулатури). Характеризується болем, слабкістю і атрофією уражених м’язів. При цій патології запалюються м’язи рук, ніг, уражається система травлення, серце, легені, суглоби.
Поліміозит може з’явитися в будь-якому віці, в тому числі в дитячому віці (до 15 років) і у літніх після 60 років. Поліміозит вважається переважно жіночою хворобою, з 10 випадків 7 випадає на представниць прекрасної статі.
При поліміозиті важливо вчасно отримати кваліфіковану допомогу лікаря-ревматолога.
Ускладнення поліміозіта у вигляді кишкового васкуліту, аспіраційної пневмонії і дихальної недостатності можуть привести до летального результату.
Причини поліміозіта
В даний час причини цього захворювання посилено вивчаються медиками і вченими. Є припущення, що одна з причин виникнення поліміозіта – це віруси (цитомегаловірус, вірус Коксакі). З’ясувалося, що у клітин м’язової тканини і окремих груп вірусів є антигенну схожість.
Нещодавно в крові у хворих поліміозитом були знайдені маркери, що вказують на наявність спадкової схильності до цього виду захворювання. Можливо, що діти можуть отримати поліміозит «у спадок» від хворих батьків.
Зовнішні фактори, що провокують захворювання:
- переохолодження організму;
- надлишкове перебування на сонці;
- вплив хронічних інфекцій;
- травми;
- лікарська алергія (медикаментозний дерматит, токсикодермія, кропив’янка, синдром Стівена-Джонсона).
Види і форми поліміозіта
Клінічна ревматологія виділяє 5 видів поліміозіта:
Первинний ( ідіопатичний ) поліміозит проявляється запаленням м’язів проксимальних відділів кінцівок (частин кінцівок, менш віддалених від тулуба), а також ураженням стравоходу. Іноді сюди можуть додатися і суглобові болі.
Первинний дерматоміозит – це поліміозит в поєднанні з шкірною патологією. Наприклад, на обличчі і в області суглобів можуть з’явитися еритематозні плями. Можлива поява стоматиту, кон’юнктивіту і фарингіту.
Поліміозит при онкологічних захворюваннях. Найчастіше зустрічається у пацієнтів старше 40 років. Захворювання може виникнути на тлі онкологічних процесів в легенях, шлунку, молочній залозі, передміхуровій залозі, кишечнику, яєчниках.
Дитячий поліміозит, зазвичай поєднується з шкірними проявами. Характеризується атрофією м’язів, запаленням легенів і судин шлунково-кишкового тракту.
Поліміозит в поєднанні з аутоімунними захворюваннями, наприклад, ревматоїдний поліміозит, а також поліміозит, комбінований з системним червоним вовчаком, хворобою Шегрена, склеродермією.
За характером перебігу можна виділити наступні форми поліміозіта:
Гостра форма. У людини відразу настає розлад ковтання, порушення вимови, атрофуються м’язи, уражаються легені і серце. При несвоєчасному лікуванні може наступити летальний результат.
Подострая форма. Запалення органів не настільки великі, і не так швидко наступає атрофія м’язів.
Хронічна форма. При хронічному поліміозиті відбувається запалення одиничних м’язів, захворювання розвивається досить повільно. Тому, якщо лікування починається вчасно, пацієнт не втрачає працездатності.
Симптоми поліміозиту
Поліміозит може початися з болю м’язів плечей, стегон, потім з’являються запалення легенів, серця, ураження шлунково-кишкового тракту. У деяких випадках приєднуються болі в суглобах.
У людини з’являються болі в м’язах, м’язова слабкість, набряклість. Через деякий час може виникнути атрофія м’язів.
Якщо починають запалюватися м’язи гортані і стравоходу, то людині стає важко ковтати, говорити.
При поліміозиті знижується рухова активність. Хворому важко повернути голову, встати з ліжка, тримати ложку в руці.
З’являються набряк і біль в суглобах. Найбільше уражуються суглоби кисті і зап’ястя, менше і рідше – гомілковостопні і колінні суглоби.
Починають запалюватися внутрішні органи, розвиваються пневмонія, серцева недостатність, кишкова непрохідність.
Діагностика поліміозіта
При перших ознаках захворювання необхідно терміново звернутися до лікаря-ревматолога. Так як поліміозит – захворювання системне, то лікуючий лікар може вас відправити на консультацію до кардіолога, пульмонолога, гастроентеролога і до інших фахівців.
Необхідно буде здати наступні аналізи:
- клінічний аналіз крові (у хворих поліміозитом може спостерігатися лейкоцитоз і збільшення ШОЕ);
- біохімічний аналіз крові (можливе підвищення рівня м’язових ферментів: АЛТ, АСТ, КФК, альдолази, можуть виявитися антинуклеарні антитіла);
- електроміографія може показати підвищення м’язової збудливості;
- біопсія м’язів найчастіше проводиться з двоголового м’яза плеча (при поліміозиті спостерігається наявність в м’язах порожнин, некроз м’язових волокон, інфільтрація м’язової тканини і стінок судин).
Для того, щоб перевірити стан внутрішніх органів потрібно буде провести ЕКГ, гастроскопію, УЗД серця і внутрішніх органів, рентген легенів.
Лікування поліміозіта
Лікування поліміозіта полягає в купіруванні запальної реакції і підтримці ремісії захворювання.
Основне лікування доводиться на прийом глюкокортикоїдів (починають з 40-60 мг на добу преднізолону, потім дозу знижують до 10-20 мг).
Якщо не спостерігається поліпшення стану пацієнта, то йому призначають імунодепресанти. Це внутрішньом’язове або пероральне введення метротрексата. Однак препарат може бути протипоказаний при порушенні функції печінки і нирок, і порушення згортання крові.
- Можливий прийом і інших антидепресантів: азатиоприна, циклоспорину, циклофосфаміду.
- При поліміозиті в поєднанні з васкулітом призначають екстракорпоральне лікування за допомогою плазмаферезу і лімфоцітоферезу.
- Пам’ятайте, що при правильному і своєчасному лікуванні поліміозіта можливо досягти тривалої ремісії захворювання.
Системні ураження при дерматоміозиті і поліміозиті
Серед захворювань сполучних тканин є грізна патологія – системний дерматоміозит, яку називають також хворобою Вагнера або ліловою хворобою (остання назва обумовлена характерним ліловим кольором шкірних плям і еритем).
Небезпека її в ураженні не тільки шкіри, але і м’язів (як скелетних, так і гладких), внутрішніх органів (серця, легенів, шлунково-кишкового тракту, ендокринних залоз), судин і нервів.
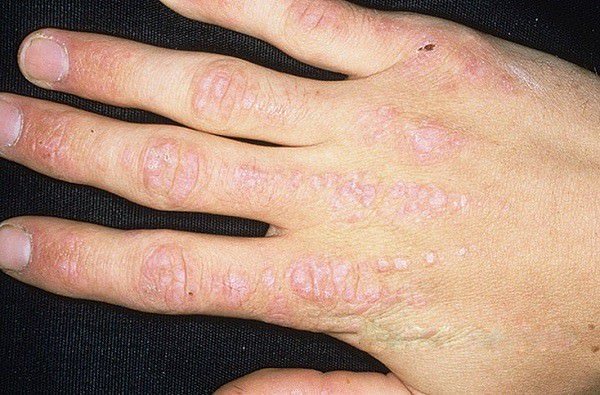
Розглянемо дерматоміозит, його симптоми і лікування, але спочатку фото: Кисть руки хворого дерматоміозитом.
Що таке дерматоміозит (ДМ)
Дерматоміозит – рідкісне запальне захворювання м’яких тканин з шкірними проявами.
ДМ хворіють кілька людей з 100 000, причому дорослі хворіють в два рази частіше, ніж діти, а схильність жінок до цієї хвороби дещо вища. Більш точні цифри: діти – близько трьох осіб з 100 тис.; чоловіки – близько 6 з 100 тис.
Причини дерматоміозиту
Помічено більшого поширення дерматомиозиту в південних і південноєвропейських країнах навесні та влітку, через що зроблено припущення про можливий вплив сонячних променів на розвиток патології.
Емпіричні спостереження допомогли встановити зв’язок між інфекційними захворюваннями, щепленнями та деякими ліками в країнах, що розвиваються, через якийсь час (прихований період може досягати трьох місяців) дерматомиозитом.
Було встановлено, що розвитку дерматомиозиту сприяють:
- з вірусних захворювань – грип, парвовірус, гепатит В і А, ящур, поліомієліт, риніт;
- бактеріальних – бореліоз, гемолітичний стрептокок;
- вакцинації – щеплення від кору, свинки, тифу, холери;
- лікарські препарати – пеніциламін, СТГ (соматотропний гормон).
Види дерматомиозиту
Дерматомиозит класифікують за типом і характером перебігу.
За типом:
- ідіопатичний (причина первинної патології невідома);
- паранеопластичний (викликаний онкологічним процесом);
- ювенільний або дитячий (спостерігається переважно в юності і дитинстві);
- поліміозит (без шкірних проявів, але з симптомами дифузного ураження багатьох тканин);
- дерматополіміозит (присутні як шкірні ураження, так і інших системних тканин).
За характером перебігу:
- гострий (з швидким наростанням симптомів);
- підгострий (помірна симптоматика);
- асимптоматичний (без явних клінічних ознак, діагноз встановлюється на підставі рентгенологічного та функціонального діагностування);
- хронічний (повільний розвиток хвороби).
Симптоми дерматомиозиту
Дерматомиозит зазвичай починається з шкірного ураження. Симптоми м’язових патологій можуть приєднатися через кілька місяців, а то й років. Одночасний розвиток міозита в шкірі і м’язах – нонсенс, тобто виключно рідкісне явище.
Головні ознаки дерматомиозиту – це висип різних типів.
- Симптом Готтрона – вузлики або бляшки, часом з симптомами лущення, або великі плями червоного або рожевого кольору, локалізовані на згинальних суглобових поверхнях, переважно кистей рук (міжфалангові або пястнофалангові), а також ліктьових і колінних суглобів.
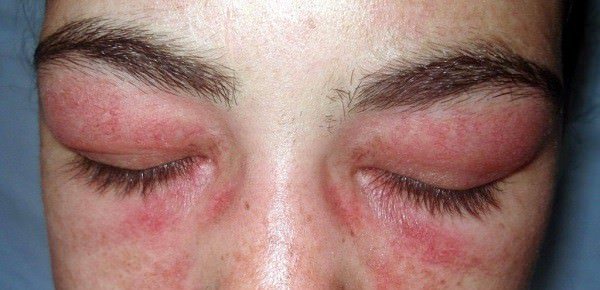
- Геліотропний висип лілового кольору по типу очок біля очей, під бровами, або мантії на верхній області кінцівок, спини та ключиці. Шкірні висипання можливі також на животі, сідницях, стегнах і гомілках. Також бувають темні бордово-сині розгалужені еритеми.
- Початковий симптом дерматомиозиту – це почервоніння і припухлість шкіри біля кордонів нігтів.
- При дерматомиозиті, обтяженому кальцинозом, з’являються гнійні рани, наповнені крошкоподібною масою – ознака відкладення кальцієвих депозитів під шкірою. Кальциноз спостерігається в п’ять разів частіше при ювенільному дерматомиозиті.
Симптоми поліміозиту (ПМ)
Поліміозит здатен найчастіше вражати м’язи скелета, суглоби, легені, серце, ендокринну систему.
У сполучних тканинах починаються структурні перетворення: вони ущільнюються, розростаються, а потім до цього процесу може приєднатися кальциноз. Освіта відкладень солей кальцію може відбуватися досить глибоко і не проявлятися зовні, але кальциноз завжди дає типову картину одиночних або множинних вузлів на рентгені.
Поразка скелетних м’язів
- При ураженні скелетних м’язів, яке відбувається в основному симетрично, у хворого розвивається м’язова атрофія, можлива фібротизація м’язів і утворення контрактур.
- Страждають частіше плечові, тазостегнові і черевні м’язи (в основному преса), а також шийні згиначі. Це проявляється в труднощах при певних рухах, що вимагають зусиль, таких як підйом сходами або спроба підвестися з сидіння, особливо з низького.
- Найбільш несприятлива форма м’язового поліміозиту з ураженням дихальних м’язів. При цьому, крім загрози дихальної недостатності, у хворого змінюється голос (з’являється хрипота або гугнявість).
Легенева форма поліміозиту
Легенева форма може бути ускладненням поліміозиту і вважається найбільш небезпечною.
Привести до неї можуть:
- ураження поліміозитом дихальних м’язів і діафрагми, що призвело до недостатньої вентиляції легенів;
- вірусні та бактеріальні інфекції;
- попадання води або їжі в легені з стравоходу;
- інтерстиціальна пневмонія;
- злоякісні пухлини і метастази в легенях.
Симптоми легеневого поліміозиту:
- поверховість і прискорене дихання;
- прогресуюча задишка;
- гіпоксемія (зниження О2 в крові);
- шуми в легенях;
- фіброз легеневої тканини та альвеол.
Гострий легеневий міозит має несприятливий прогноз: при ньому дуже швидко наростає дихальна недостатність, а до 10% випадків закінчуються фіброзом легень, що для легких означає обмежену можливість здійснення дихальної функції.
Асимптомна форма властива для ранніх стадій паранеопластичного поліміозиту. При розвитку злоякісного процесу з’являються подальші симптоми:
- інспіраторна задишка;
- надсадний сухий кашель;
- в нижніх відділах прослуховуються шуми і хрипи (крепітація).
Суглобовий поліміозит
Суглобовий поліміозит найчастіше розвивається через інфекції та вражає периартикулярні сполучні тканини (суглобові м’язи, зв’язки, сухожилля, капсули). Він характеризується болями, тугоподвижністю суглобів, особливо в ранковий час. Часом відбувається випіт у суглоб, через що він може опухати.
Ця форма поліміозиту оборотна і має сприятливий прогноз: після проведеної антибактеріальної / антивірусної терапії, прийому цитостатиків суглобові прояви регресують.
Серцевий поліміозит
Зазвичай це захворювання проявляється в ураженні міокарда, але можуть постраждати всі три серцеві оболонки, а також коронарні артерії.
Симптоми при серцевому поліміозиті:
- почастішання серцевого ритму;
- аритмія;
- приглушеність тонів серця;
- при несприятливому результаті – інфаркт.
Поразка ЖКТ
Шлунково-кишковий поліміозит викликаний ураженням кровоносних і нервових судин, а також гладкою мускулатурою шлунково-кишкового тракту.
В результаті цього порушується живлення слизової оболонки та перистальтика кишечника:
- починають проявлятися симптоми гастриту та коліту;
- на внутрішніх стінках шлунка і кишок утворюються ерозії та виразки;
- збільшується небезпека шлунково-кишкових кровотеч і перфорацій, що може призвести до перитоніту та летального результату.
Збої ендокринної системи
Ендокринні порушення можливі при запаленні судин (васкуліт), які викликані безпосередньо самим системним міозитом, а також у вигляді наслідків терапії ГКС – основного методу лікування при симптомах поліміозиту та дерматомиозиту.
В першу чергу вражаються гіпофіз, наднирники, статеві залози.
Діагностика при дерматомиозиті
Основні методи обстеження при діагностуванні дерматомиозиту:
- ОАК і БХАК (загальний та біохімічний аналізи крові);
- імунологічні аналізи;
- біопсія патологічних сполучних тканин (є верифікаційним методом).
Діагностична картина при дерматомиозиті наступна:
- ШОЕ та лейкоцити незначно підвищені;
- ферменти м’язових пошкоджень КФК (креатинфосфокінази) та ЛДГ (лактатдегідрогеназа) можуть перевищувати норму в десять разів;
- також підвищені альдолаза, АЛТ, АСТ.
Лікування дерматомиозиту
Медикаментозні засоби
Лікувати запалення сполучних тканин при дерматомиозиті необхідно за допомогою:
- глюкокортикостероїдів;
- імуносупресантів (метотрексат, сульфасалазин, азатіоприн, циклофосфамід тощо);
- антибіотиків, противірусних препаратів;
- антигістамінних засобів.
Комплексна підтримуюча терапія
При поліміозиті, що вражає органи, проводять також комплексну підтримуючу терапію і профілактику можливих ускладнень:
- Призначаються препарати для нормалізації кровообігу і обміну в м’яких тканинах, антигіпоксантів, вітамінні комплекси.
- При лікуванні гострих форм легеневого поліміозиту може знадобитися термінова ШВЛ, при ураженні шлунково-кишкового тракту – екстрена операція, а при серцевій патології – заходи щодо запобігання інфаркту або постінфарктна терапія.
Хірургічне лікування
Хірургічне втручання необхідне при розростаннях сполучних тканин, їх фіброзі або кальцинозі, якщо вони зачіпають нерви, завдаючи біль і обмежуючи рухливість, або перекривають судини.
Прогноз
В цілому прогноз дерматоміозиту сприятливий, за винятком паранеопластичного і гострого типу, в поєднанні з ураженням легень або серця, або що призвело до перитоніту.
Завантаження …
Дерматоміозит
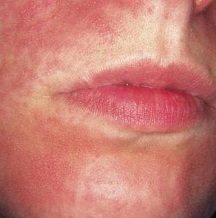 Захворювання сполучної тканини – це досить часте явище. Одна з таких хвороб – дерматоміозит.
Захворювання сполучної тканини – це досить часте явище. Одна з таких хвороб – дерматоміозит.
Недуга може виникнути в будь-якому віці. Не залежить від статевої приналежності – проявляється як у жінок, так і у чоловіків. Симптоми дерматоміозиту різноманітні. Залежать від того, які органи і системи порушені патологічним процесом.
Сучасна медицина дозволяє діагностувати це захворювання на ранніх етапах, коли призначене лікування буде найбільш ефективним.
Що це таке?
Дерматоміозит – важке прогресуюче системне захворювання сполучної тканини, скелетної і гладкої мускулатури з порушенням її рухової функції, шкірних покривів у вигляді еритеми і набряку судин мікроциркуляторного русла з ураженням внутрішніх органів, нерідко ускладнюється кальцинозом і гнійною інфекцією.
У 25-30% хворих шкірний синдром відсутній. У цьому випадку говорять про поліміозиті (ПМ).
Причини розвитку
На сьогоднішній день точних причин, які можуть спровокувати виникнення дерматоміозиту, не існує. Вчені-медики віднесли даний тип патології до мультифакторіальної групи захворювань (зі спадковою схильністю). Величезну роль у розвитку захворювання відіграють:
- Інфекційні чинники. Це підтверджують результати проведених досліджень, які довели, що у пацієнтів, які протягом 3 місяців кілька разів перехворіли яким-небудь інфекційним захворюванням (наприклад: хламідіоз, висипний тиф), збільшуються шанси появи дерматоміозиту.
- Вірусні хвороби. Вірус грипу, пікорнавіруси (викликають запалення в кишечнику), парвовіруси (вражають суглоби без дегенеративних змін, шкіру), привертають до появи ДМ.
- Бактеріальні збудники. Причина: вакцинація проти тифу і кору, прийом БАДів на основі гормону росту («Неотропін», «Проблема з”).
- Патогенетичний фактор. Аутоімунні реакції (стан, при якому імунітет людини атакує здорові клітини власного організму) працює проти вмісту клітин м’язової тканини (білки, РНК). Подібні реакції призводять до порушення балансу між лімфоцитами і не дають пригальмувати занадто агресивний імунну відповідь.
Іншими сприятливими факторами є:
- переохолодження організму.
- сонячний / тепловий удар.
- травми фізичного і психічного типу.
- спадкова схильність.
- загострення осередкової інфекції.
- алергія на лікарські препарати.
З урахуванням того, що факторів, які можуть спровокувати розвиток синдрому Вагнера (дерматоміозит), занадто багато і вони різні, вчені вирішили розподілити захворювання за класами.
Класифікація та стадії
Залежно від етіологічного чинника, який спровокував розвиток дерматоміозиту, виділяють наступні його форми:
- Ідіопатична форма, тобто це такий дерматоміозит, причини якого не встановлено. Його діагностують в 30-40% випадків. Він часто розвивається після постановки планової вакцини. Якщо ідіопатична форма хвороби маніфестує у дитини, то її називають ювенальною. У хворих з такою формою патології знижується функціонування статевих залоз, наднирників і гіпоталамуса. Скелетні м’язи стають слабкими, страждає шкіра і слизові оболонки.
- Вторинний пухлинний (паранеопластичний) дерматоміозит. Він маніфестує через формування злоякісних пухлин в організмі. Діагностується така форма хвороби переважно у літніх пацієнтів. На шкірі з’являються елементи висипу, що мають фіолетове забарвлення. Проксимальні м’язи слабшають, навколо очей помітні набряки лілового кольору. Симптоми вторинного дерматоміозиту можуть нагадувати симптоми первинного дерматоміозиту, але при пухлинній формі хвороби терапія буде неефективною.
- Дитячий (ювенальний) дерматоміозит. Він діагностується в 20-30% випадків. У хворих виявляється кальциноз м’язових тканин. Сама хвороба має гострий початок, яке супроводжується болями в м’язах, підвищенням температури тіла і висипаннями.
- Змішаний дерматоміозит, який поєднується з іншими захворюваннями сполучної тканини.
Залежно від характеру перебігу хвороби розрізняють гострий, підгострий і хронічний дерматоміозит.
Стадії розвитку дерматоміозиту:
- Продромальна стадія. Симптоми хвороби яскраві, вони можуть зберігатися протягом декількох днів або декількох місяців.
- Маніфестна стадія. У хворого розвиваються шкірні, м’язові і інші симптоми патології.
- Дистрофічна стадія. Вона є найважчою, так як при ній страждає організм в цілому.
Симптоми і перші ознаки
Один з найбільш ранніх неспецифічних ознак дерматоміозиту – слабкість м’язів нижніх кінцівок, яка з плином часу поступово посилюється. Також маніфестному періоду захворювання можуть передувати синдром Рейно, поліартралгії, шкірні висипання.
Основний симптом дерматоміозиту (див. Фото) – поразка скелетної (поперечно-смугастої) мускулатури. Клінічно це проявляється наростаючою слабкістю м’язів шиї, верхніх кінцівок, що з часом ускладнює виконання найпростіших, рутинних дій.
При тяжкому перебігу захворювання через виражену слабкість м’язів хворі втрачають здатність до пересування і самообслуговування.
У міру прогресування дерматоміозиту в патологічний процес втягуються м’язи глотки, верхнього відділу травного тракту, діафрагми, міжреберні м’язи. В результаті виникають:
- розлади мовної функції;
- дисфагія;
- порушення вентиляції легень;
- рецидивна застійна пневмонія.
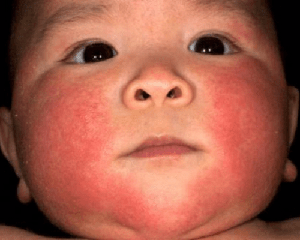
Для дерматоміозиту характерні шкірні прояви:
- еритематозно-плямистий висип;
- періорбітальний набряк;
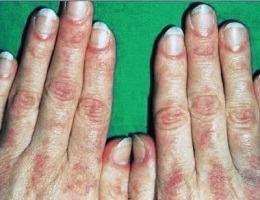
- синдром Готтрона (околоногтеве еритема, смугастість нігтьової пластинки, почервоніння долонь, еритематозні плями, що лущаться на шкірі пальців);
- чергування ділянок атрофії шкіри і гіпертрофії, пігментації і депігментації.
Ураження слизових оболонок на фоні дерматоміозиту призводить до розвитку:
- гіперемії і набряклості стінок глотки;
- стоматиту;
- кон’юнктивіту.
До системних проявів дерматоміозиту відносяться поразки:
- суглобів (фалангових, променезап’ясткових, ліктьових, плечових, гомілковостопних, колінних);
- серця – перикардит, міокардит, міокардіофіброз;
- легких – пневмосклероз, фіброзуючий альвеоліт, інтерстиціальна пневмонія;
- органів шлунково-кишкового тракту – гепатомегалія, дисфагія;
- нервової системи – поліневрит;
- нирок – гломерулонефрит з порушенням видільної функції нирок;
- ендокринних залоз – зниження функції статевих залоз і наднирників.
У порівнянні з дорослими пацієнтами у дітей дерматоміозит починається більш гостро. Для продромального періоду характерні:
- загальне нездужання;
- підвищення температури тіла;
- міалгії;
- зниження м’язової сили;
- артралгії;
- загальна слабкість.
Клінічна картина ювенільного дерматоміозиту поєднує ознаки ураження різних органів і систем, але найбільш яскраво виражені запальні зміни з боку шкірних покривів і м’язів.
У дітей і підлітків на тлі дерматоміозиту можуть утворюватися внутрішньом’язові, внутріфасціальні і внутрішньошкірні кальцифікати, зазвичай локалізуються в проекції великих суглобів, сідниць, плечового пояса і області тазу.
Ускладнення
Якщо людина не отримує лікування, то підвищується ймовірність розвитку таких ускладнень, як:
- формування пролежнів і трофічних виразок.
- контрактури, деформації кісткової тканини.
- анорексія.
- кальциноз.
Якщо хвороба має тривалий перебіг, то вона починає загрожувати життю пацієнта.
Підвищується ймовірність розвитку таких небезпечних патологій, як:
- Пневмонія, яка буде спровокована труднощами в ковтанні їжі. У дихальні шляхи хворого потраплятимуть частинки їжі, що можуть призводити до їх запалення. Кашель не допомагає виштовхнути сторонні предмети. Навколо них формується запалення, яке здатне захоплювати великі ділянки легкого.
- Порушення серцевого ритму, обумовлене застійною серцевою недостатністю. Кровообіг сповільнюється, в судинах починають формуватися тромби. Вони закупорюють їх і можуть стати причиною відмирання тканин, які живлять уражені судини.
- Виразкові дефекти органів шлунково-кишкового тракту з кровотечею. Може постраждати шлункова стінка, кишечник. Це призведе до розвитку перитоніту і загибелі хворого.
Якщо хворий отримуватиме лікування, то грізних наслідків патології вдасться уникнути, на відміну від міопатії Дюшена.
Діагностика
Діагностика дерматоміозита включає в себе збір даних за симптомами, а також проведення опитування, лабораторних та інструментальних досліджень. До таких досліджень відносяться:
- Рентген. За допомогою рентгена визначають наявність кальцинатів, збільшення розмірів серцевого м’яза і ознаки остеопорозу.
- Аналіз крові. За допомогою аналізу виявляється склад креатинфосфокиназа, альдолази і ШОЕ. За підвищеним кількістю цих складових лікар визначає наявність захворювання.
- Електрокардіографія. Це дослідження дозволяє визначити наявність порушень провідності і аритмій.
- Спірографія. Дозволяє виявити наявність дихальної недостатності.
- Імунологічне дослідження. Виявляється високий титр ревматоїдного фактора.
- Біопсія м’язів. Якщо всі перераховані вище дослідження не дозволяють побудувати картину захворювання, тоді вирішальним методом є проведення біопсії. Вона проводиться під місцевим наркозом, у хворого за допомогою спеціального пристосування стягується зразок ділянки м’язової тканини для дослідження. Після взяття зразка проводиться мікроскопічне вивчення для визначення наявності запалення.
Після того як діагноз буде поставлений, лікар прийме відповідне рішення щодо вибору методики лікування недуги.
Як лікувати дерматоміозит
Препаратами вибору в лікуванні хворих з дерматоміозитом є глюкокортикостероїди. Це речовини з високою протизапальною активністю. Особливо ефективні вони при призначенні в адекватній для стадії захворювання дозі, бажано на ранніх термінах.
Основним глюкокортикостероїдом в лікуванні дерматоміозиту є преднізолон. Його призначають в таблетках, в дозі до 100 мг на добу, в 4-6 прийомів. Зазвичай за 1-2 тижні терапії гормонами стан хворого значно поліпшується: відновлюється тембр голосу, хворий перестає поперхуватися при їжі, зменшуються набряки, болі і слабкість в м’язах.
Після досягнення максимального ефекту дозу преднізолону починають поступово знижувати. Це робиться для того, щоб знайти ту кількість таблеток в день, яке допоможе пацієнтові зберігати задовільний стан і уникати періодів загострення.
На жаль, преднізолон, як і інші глюкокортикоїди, має ряд побічних ефектів:
- Освіта ерозій і виразок в шлунку і дванадцятипалій кишці.
- Приєднання інфекцій.
- Підвищення рівня цукру в крові.
- Кардіоміопатія.
- Панкреатит і панкреонекроз.
- Артеріальна гіпертензія.
- Психози (особливо у жінок клімактеричного віку).
Імунодепресанти призначаються для боротьби з імунною системою, яка вражає власні тканини. Ліками вибору є азатіоприн. Призначають його по 2-3 мг на кг маси тіла пацієнта. Азатіоприн зазвичай вводять в схему лікування, якщо терапія одним преднізолоном не дає бажаного ефекту.
Профілактика
Специфічна профілактика не розроблена. До первинної профілактики відноситься уникнення факторів ризику розвитку захворювання, загальне загартовування організму. При виявленні симптомів профілактика зводиться до запобігання рецидивів і ускладнень.
Прогноз для життя
При запущеному перебігу дерматоміозиту летальність в перші 2 роки розвитку захворювання досягає 40%, головним чином, внаслідок ураження дихальної мускулатури і шлунково-кишкових кровотеч. При важкому затяжному характері дерматоміозиту розвиваються контрактури і деформації кінцівок, що призводять до інвалідності.
Своєчасна інтенсивна терапія пригнічує активність захворювання і суттєво покращує довгостроковий прогноз.
Дерматоміозит і поліміозит
Дерматоміозит і поліміозит – це захворювання, що характеризуються системним негнійним запаленням сполучної тканини, поперечно-смугастої і гладкої мускулатури з порушенням її рухової функції.
- При дерматоміозиті (хвороба Вагнера, хвороба Вагнера-Унферріхта-Хеппа) ураження м’язів поєднується з ураженням шкіри у вигляді еритеми і набряку на відкритих ділянках тіла.
- При поліміозиті розвивається тільки ураження м’язів, а шкірний синдром відсутній.
Захворюваність становить приблизно 1:200000 на рік. Дівчата і жінки хворіють в 2 рази частіше.
Етіологія і патогенез
Причина захворювання невідома. Існує думка, що в його розвитку мають значення вірусна інфекція і аутоімунні реакції. У крові хворих дерматоміозитом дітей виявлені антитіла до вірусів, а у хворих поліміозитом дорослих до Toxoplazma gondii. У хворих на грип і інфекцією, викликаною вірусом Коксакі, може розвинутися легкий міозит.
Але до теперішнього часу вірусологічні та серологічні дослідження та відсутність ефекту від антибактеріальної терапії токсоплазмозу не підтверджують вірусну природу цих захворювань.
Але, можливо, змінені віруси містять антигени, що нагадують власні антигени організму і викликають утворення аутоантитіл до цитоплазматичних білків (антигену J0-1).
Аутоімунна природа захворювань підтверджується виявленням аутоантитіл до ядерних або цитоплазматичних антигенів, культурам епітеліальних клітин людини (Нер-2), синтетази транспортної РНК (наприклад, до гістидил-тРНК-синтетази) і внутрішньосудинних відкладень імунних комплексів, що ушкоджують ендотеліальні клітини. Імуногістохімічні дослідження м’язової тканини при поліміозиті виявляють запальні інфільтрати, які містять активовані цитотоксичні лімфоцити СD8 поряд з лімфоцитами СD4 і макрофагами. При дерматоміозиті в біоптатах м’язів виявляють відкладення імуноглобулінів і компонентів комплементу С5b-С9, а навколо дрібних судин накопичуються СD4+-клітини і β-лімфоцити. Розвивається ураження судин, опосередковане антитілами, що призводить до утворення вогнищ некрозу в м’язових волокнах, їх дегенерації і втрати поперечної смугастості.

Регенерація скелетних м’язів проявляється збільшенням числа м’язових ядер і базофілією м’язових елементів. В подальшому розвивається інтерстиціальний фіброз.
Класифікація
В даний час використовується класифікація (по RL Woltman, 1994), до якої увійшли ідіопатичні запальні міопатії і міопатії, викликані інфекціями, ліками і токсинами.
- Ідіопатичні запальні міопатії:
- Первинний поліміозит.
- Первинний дерматоміозит.
- Ювенільний дерматоміозит.
- Міозит, що асоціюється з пухлинами.
- Міозит з «включеннями».
- Міозит, що асоціюється з еозинофілією.
- Локалізований або вогнищевий міозит.
- Осифікуючий міозит.
- Гігантоклітинний міозит.
- Міопатії, викликані інфекціями.
- Міопатії, викликані лікарськими засобами.
Симптоми
Первинний поліміозит. Може починатися раптово або поступово. Спочатку розвивається симетрична м’язова слабкість проксимальних м’язів кінцівок, особливо стегон. Хворим важко підніматися і спускатися по сходах, вставати з положення навпочіпки.
При ураженні м’язів плечового пояса хворі відчувають утруднення при підйомі рук вгору і причісуванні. Нерідко уражаються м’язи шиї, що супроводжується порушенням її згинання. У багатьох хворих розвивається слабкість поперечносмугастих м’язів глотки і верхньої третини стравоходу, що призводить до дисфагії.
У деяких хворих уражаються дихальні м’язи, що призводить до тяжких дихальних порушень. Дистальні м’язи кінцівок уражаються порівняно рідко. Атрофія м’язів і контрактури можуть розвинутися на пізніх стадіях захворювання.
Приблизно у 35% хворих є ураження серцевого м’яза, які проявляються інфарктоподібними змінами на ЕКГ, аритміями і серцево-судинною недостатністю. У деяких хворих розвиваються артралгії і синдром Рейно.
Первинний дерматоміозит. Становить третину випадків дерматоміозиту-поліміозиту. Поразка м’язів розвивається у більшості хворих одночасно зі змінами шкіри. На шкірі з’являються локальні або дифузні еритематозні ділянки з характерним фіолетовим відтінком, лущенням і атрофією.
Висипання найчастіше локалізуються на століттях, переніссі, щоках, лобі, над ліктьовими, колінними та пястнофаланговими суглобами і поширюються на шию та верхню частину тулуба.
Нерідко виявляється синдром Готтрона (лущення і атрофія шкіри, найбільш виражена на кистях і стопах), геліотропні повіки (припухлі і мають фіолетове забарвлення) і «руки майстра» (еритематозні гіпертрофічні зміни шкіри долонь і пальців).
Ураження суглобів. Іноді у хворих розвиваються симетричні запальні ураження дрібних суглобів кистей і променезап’ясткових суглобів. Але деструктивні зміни суглобів зазвичай відсутні. Запалення носить тимчасовий характер і швидко купірується при лікуванні глюкокортикоїдами.
Поразки легень. Найчастіше виявляються інтерстиціальні пневмонії, альвеолит і м’який фіброз, зумовлені антитілами до синтетази транспортних РНК. Виявляються ці поразки непродуктивним кашлем і прогресуючою дихальною недостатністю. Поразка діафрагмальних м’язів і розвивається серцева недостатність посилюють змішану задишку.
Ураження нирок. Розвивається рідко і проявляється протеїнурією та нефротичним синдромом. Іноді внаслідок вираженої міоглобінурії розвивається гостра ниркова недостатність.
Дерматоміозит і поліміозит при злоякісних новоутвореннях. Приблизно у 10-25% хворих виявляють онкологічні захворювання, головним чином, у дорослих старше 40 років. Особливо високий ризик у онкологічних хворих старше 60 років.
Міопатії найчастіше розвиваються при раку легень, шлунково-кишкового тракту, молочної залози, матки, яєчників та лімфопроліферативних захворюваннях. Дані форми дерматоміозиту-поліміозиту розглядають як самостійні і відносять до паранеопластичних синдромів.
Для виключення злоякісних новоутворень проводять ретельне клінічне, гінекологічне, ректальне та за показаннями рентгенологічне дослідження, загальний і біохімічний аналіз крові, цитологічне дослідження мокротиння та сечі.
Додатково рекомендують визначення простатспецифічного антигену у чоловіків та СА-125 у жінок (антиген пухлини яєчника). Прогноз несприятливий, хворі помирають від основного захворювання, ускладнень або не піддається лікуванню ураження м’язів.
Ювенільний дерматоміозит. Серед хворих дерматоміозитом приблизно 25% складають діти, у яких спостерігається клінічна та гістологічна картина васкуліту з ураженням шкіри, м’язів, шлунково-кишкового тракту, нирок і інших органів. Нерідко розвиваються вогнища некрозу шкіри, ішемічні інфаркти м’язів, нирок і шлунково-кишкового тракту.
При прогресуванні захворювання розвиваються контрактури внаслідок кальцифікації м’язів і навколосуглобових підшкірної клітковини. Прогноз захворювання такий же, як у дорослих. Але існує думка, що у дітей прогноз кращий, ніж у дорослих.
Можливо, ця суперечливість обумовлена відмінністю діагностичних критеріїв ювенільного дерматоміозиту.
Міозит з «включеннями». Ця форма відноситься до запальних міопатій, носить спорадичний характер і за клінікою нагадує поліміозит. Хвороба розвивається зазвичай у літніх чоловіків, виявляється вогнищевим ураженням як проксимальних, так і дистальних м’язів кінцівок і має повільне прогресування.
Характерно для міозиту з «включеннями» рання поява вираженої слабкості чотириголового м’яза, згиначів пальців і зап’ястя. Типовий гістологічний ознака, що виявляється в біоптаті м’язів, – вакуолі, оточені обідком з базофільних гранул, що містять амілоїд.
За допомогою електронної мікроскопії виявляють у саркоплазмі та ядрах включення, що нагадують за формою нуклеокапсиди параміксовірусів. У сироватці крові відсутні аутоантитіла. Характерна резистентність до глюкокортикоїдів і іншим імуносупресивним препаратам.
Через 5-10 років при хронічному прогресуванні хворі втрачають здатність до самостійного пересування.
Дерматоміозит і поліміозит, асоційовані з ревматичними хворобами. Поразка проксимальних м’язів, ідентичне поліміозиту, може бути при системній склеродермії, ревматоїдному артриті, системному червоному вовчаку та рідше при вузликовому периартеріїті і ревматизмі.
Але найчастіше міозит є компонентом змішаного захворювання сполучної тканини.
На частку цієї форми дерматоміозиту-поліміозиту доводиться 20% усіх перехресних синдромів, для яких характерні поліартрит і феномен Рейно, високий титр антинуклеарних аутоантитіл і підвищення активності КФК.
Біопсія м’язів не завжди дозволяє провести диференціальну діагностику, оскільки виявляються патологічні зміни в м’язах, подібні при поліміозиті та інших захворюваннях сполучної тканини. Як правило, добре піддається лікуванню глюкокортикоїдами.
Діагностика
Лабораторні та інструментальні дослідження
Для всіх форм поліміозиту характерне підвищення активності м’язових ферментів (КФК, альдолази, ЛДГ, АСЛ і АЛТ), вираженість якої корелює зі ступенем активності захворювання.
Показники загального аналізу крові нормальні. У більшості (80-90%) хворих виявляють аутоантитіла до ядерних і цитоплазматичних антигенів.
Наявність аутоантитіл до НEр-2 клітинам є стандартним діагностичним тестом.
Всі запальні міопатії супроводжуються утвореннями специфічних аутоантитіл.
До них відносяться аутоантитіла до синтетази транспортної РНК (антитіла J0-1 до гістіділ-тРНК-синтетази) і розпізнають сигнали частинкам, які взаємодіють з нуклеопротеїном міозину.
При поєднанні поліміозиту з системною склеродермією виявляють антитіла до Sel-70, а з ВКВ та синдромом Шегрена – до Sm, Ro/SS-A La/SS-B.
При реєстрації електроміограми у більшості хворих (80%) виявляють типову міопатичну тріаду: дрібні, короткі та поліфазні (більш ніж з чотирьох фаз) потенціали дії рухових одиниць.
При гістологічному дослідженні біоптату м’язів виявляють осередковий некроз, дегенерацію та фагоцитоз м’язових волокон і запальні інфільтрати, що складаються з лімфоцитів, макрофагів і плазматичних клітин. У скелетних м’язах розвивається регенерація з базофілією м’язових елементів, збільшенням числа і величини м’язових ядер.
По периферії м’язових пучків розвивається атрофія м’язових волокон, обумовлена некрозом ендотелію і зменшенням кількості капілярів. При хронічному перебігу захворювання формуються інтерстиціальні фіброзні інфільтрати.
Діагностичні критерії
Діагностичні критерії були розроблені A. Bohan et JB Petter. Ці критерії слід доповнити пунктами про наявність недеструктивного артриту та виявленні аутоантитіл J0-1. При виявленні одного типу ураження шкіри та чотирьох інших ознак з пунктів 1-4 і аутоантитіл J0-1 діагноз буде достовірним (чутливість – 98,9%, специфічність – 95,2%).
Діагностичні критерії дерматоміозиту-поліміозиту (по A. Bohan, JB Petter):
- Симетрична слабкість м’язів плечового і тазового поясу та передніх згиначів шиї, прогресуюча протягом декількох тижнів або місяців в поєднанні або при відсутності дисфагії або ураження дихальної мускулатури.
- При гістологічному дослідженні м’язів ознаки некрозу м’язових фібрил 1-го і 2-го типів, фагоцитоз, регенерацію з базофілією, великі ядра і ядерця в антисарколемальних, періфасціальних атрофіях, варіабельність розміру міофібрил, запальний ексудат.
- Підвищення сироваткової концентрації м’язових ферментів (КФК, альдолаза, АСТ, АЛТ і ЛДГ).
- Електроміографічні зміни: короткі, дрібні поліфазні моторні одиниці, фібриляція тощо.
- Дерматологічні прояви, які включають геліотропне забарвлення шкіри повік з періорбітальним набряком; лускатий еритематозний дерматит на тильній поверхні кистей, особливо над п’ястно-фаланговими та проксимальними міжфаланговими суглобами (симптом Готтрона) і ураження шкіри над колінними, ліктьовими суглобами, обличчям, шиєю, верхньою половиною грудної клітини.
Диференціальна діагностика
Генералізована м’язова слабкість або слабкість проксимальних м’язів в поєднанні з типовими шкірними змінами є характерними ознаками дерматоміозиту-поліміозиту. Але м’язова слабкість, яка супроводжується або не супроводжується міалгією, може бути при багатьох інших захворюваннях.
| Захворювання, що супроводжуються слабкістю проксимальних груп скелетних м’язів і вираженими міалгіями | Захворювання, що супроводжуються слабкістю проксимальних груп скелетних м’язів і не супроводжуються міалгіями |
|
|
лікування
Основними препаратами при лікуванні важкого дерматоміозиту-поліміозиту є глюкокортикоїди (преднізолон, метилпреднізолон).
Початкова доза глюкокортикоїдів коливається від 1 до 2 мг / кг / сут, яку протягом 2-3 тижнів приймають 3 рази на день, потім – один раз в ранкові години.
Поліпшення настає протягом 3-4 тижнів лікування, але у деяких хворих воно настає через 3 місяці. Відсутність ефекту до цього часу є підставою для збільшення дози глюкокортикоїдів.

Після поліпшення стану хворих, нормалізації м’язової сили і КФК добову дозу преднізолону зменшують на 5 мг кожні 4 тижні з обов’язковим регулярним контролем м’язової сили і активності КФК в сироватці.
Але слід враховувати, що преднізолон на початку лікування може знижувати активність КФК без зменшення запалення та інфільтрації м’язів. Для зменшення побічних ефектів великих доз глюкокортикоїдів необхідно поєднувати їх з прийомом Н2-блокаторів, вітаміну Д і препаратів кальцію.
Після зниження добової дози до 40 мг переходять на прийом 80 мг препарату через день. Якщо розвивається рецидив захворювання, дозу препарату знову збільшують до стійкого поліпшення.
При неефективності лікування протягом 3 місяців високими дозами глюкокортикоїдів рекомендують призначення азатіоприну в дозі 2-3,5 мг / кг / добу в 2-3 прийоми. Ефект розвивається через 4-5 місяців, показником ефективності є зниження числа лімфоцитів до 750 мкл-1.
В останні роки використовують метотрексат в початковій дозі 10 мг / тиждень з подальшим її поступовим підвищенням до 0,5 мг / кг / тиждень. Сумісна терапія цих препаратів з глюкокортикоїдами дозволяє знизити дозу останніх. Циклофосфамід і циклоспорин менш ефективні, і їх застосовують при розвитку інтерстиціального фіброзу легень.
Але всі ці препарати пригнічують кровотворення, викликають порушення шлунково-кишкового тракту і підвищують ризик інфекцій.
За даними останніх досліджень, при неефективності глюкокортикоїдів поліпшення може бути досягнуто за допомогою в/в введення нормального імуноглобуліну в дозі 0,4 г / кг / добу протягом 5 діб. Застосування плазмаферезу показане хворим з важкими формами дерматоміозиту-поліміозиту, яким проводиться лікування поєднанням глюкокортикоїдів з азатіоприном або метотрексатом.
Дуже важливе значення має реабілітація хворих за допомогою фізіотерапії, ЛФК та допоміжних пристосувань. У гостру фазу захворювання хворий за допомогою методиста виконує пасивні вправи і напругу м’язів, при поліпшенні стану показані ізометричні і ізотонічні вправи для відновлення м’язової сили.
прогноз
Лікування більшості хворих ефективне, але загальна смертність при дерматоміозиті-поліміозиті в 4 рази вище, ніж серед населення в цілому. П’ятирічна виживаність становить 80%, у дітей вона ще вище.
Прогноз гірший у жінок і літніх хворих, при гострому і тяжкому перебігу захворювання (висока лихоманка, виражена дисфагія, ураження внутрішніх органів), пізню діагностику і неадекватному лікуванні, наявності в сироватці антитіл до J0-1 і злоякісних новоутворень.
Клінічні симптоми
поліміозит
Поліміозит починається гостро або підгостро з м’язового синдрому (міастенія, міалгії), артралгії, лихоманки, ураження шкіри, щільних поширених набряків. Надалі хвороба набуває рецидивуючий перебіг. Поразка скелетних м’язів спостерігається у всіх хворих у вигляді міалгії при русі і навіть у спокої, при натисканні і наростаючій м’язовій слабкості.
М’язи плечового і тазового пояса ущільнюються, збільшуються в обсязі, значно порушуються активні рухи, хворий не може самостійно сісти, підняти кінцівки, голову з подушки, утримати її сидячи або стоячи. При значному поширенні процесу хворі по суті повністю знерухомлені, а у важких випадках знаходяться в стані повної прострації.
Міастенічний синдром не зменшується від прийому прозерину і його аналогів. Поширення патологічного процесу на мімічні м’язи веде до маскоподібного обличчя, ураження глоткових м’язів – до дисфагії, а інтеркостальних і діафрагми – до порушення дихання, зниження життєвої ємності легень, гіповентиляції і частих пневмоній.
Може вражатися окорухова мускулатура з розвитком диплопії, страбізму, двостороннього птозу століття та ін. На ранніх етапах хвороби м’язи болючі і нерідко набряклі, пізніше на місці зазнали дистрофії і міолізу м’язових волокон розвиваються міофібрози, атрофія, контрактури, рідше – кальциноз.
Кальциноз може також спостерігатися в підшкірній клітковині, особливо часто у молодих людей, і легко виявляється при рентгенологічному дослідженні. При електроміографії зміни неспецифічні.
Поразки шкіри різноманітні (еритематозні, папульозні, бульозні висипання, пурпура, телеангіектазії, гіперкератоз, гіпер- і депігментація та ін.). У ряді випадків висипання супроводжуються сверблячкою. Дуже характерно і патогномонічно наявність періорбітального набряку з пурпурно-ліловою (геліотропною) еритемою – так звані дерматоміозитні окуляри.
Поліартралгія при русі і обмеження рухливості суглобів аж до розвитку анкілозів здебільшого обумовлені ураженням м’язів. Спостерігається ураження міокарда запального або дистрофічного характеру, що проявляється стійкою тахікардією і лабільністю пульсу, гіпотензією, розширенням серця вліво, приглушенням тонів, систолічним шумом на верхівці.
При дифузному міокардиті розвивається важка картина серцевої недостатності. У хворих спостерігається синдром Рейно. Ураження легень рідко пов’язане з основним захворюванням, частіше воно обумовлене банальною інфекцією, до якої хворі були схильні внаслідок гіповентиляції легень, аспірації їжі внаслідок дисфагії.
Шлунково-кишковий тракт втягується в процес майже у половини хворих. Як правило, відзначаються анорексія, болі в животі, симптоми гастроентероколіту, гіпотонія верхньої третини стравоходу.
Можливе ураження слизової оболонки шлунка і кишечника з утворенням некрозів, з набряком і геморагіями, аж до важких шлунково-кишкових кровотеч, перфорації шлунка, кишечника; іноді відзначаються симптоми, що стимулюють кишкову непрохідність.
При гострому перебігу поліміозиту спостерігається катастрофічно наростаюче генералізоване ураження поперечно-смугастої мускулатури аж до повної знерухомленості, явищ дисфагії і дизартрії. Відзначається загальний важкий гарячково-токсичний стан з різноманітними шкірними висипаннями.
Причиною смертельного результату, який в нелікованих випадках настає через 3 – 6 місяців, зазвичай є аспіраційні пневмонії або легенево-серцева недостатність у зв’язку з важким ураженням легень або серця. Підгострий перебіг відрізняється циклічністю, але все ж неухильно наростають адинамія, ураження шкіри і внутрішніх органів.
Хронічний перебіг захворювання – найбільш сприятлива форма, при якій дивуються лише окремі м’язи. Тому, незважаючи на значне число загострень, загальний стан хворих залишається задовільним, і вони довго зберігають працездатність.
Виняток становлять молоді люди, у яких розвиваються великі кальцинози в шкірі, підшкірній клітковині, м’язах з формуванням стійких контрактур і майже повною нерухомістю хворих.
Дерматоміозит-поліміозит характеризується переважним ураженням скелетної мускулатури і шкіри. У тих випадках, коли шкірні зміни відсутні, говорять про поліміозит. При цьому поліміозит може виступати в якості самостійного захворювання або синдрому іншої дифузійної хвороби сполучної тканини (вторинний поліміозит).
Жінки хворіють в 2-3 рази частіше, ніж чоловіки. Можливий розвиток дерматоміозиту у дітей (ювенільний дерматоміозит). У хворих старше 40 років це захворювання нерідко є паранеопластичною реакцією, найчастіше при раку легенів, шлунково-кишкового тракту, передміхурової залози, яєчників, матки, лейкозі або злоякісної лімфоми.
Паранеопластична форма захворювання переважає у чоловіків.
Запальне ураження поперечно-смугастої мускулатури – основний і найбільш ранній ознака дерматоміозиту-поліміозиту. В основі його лежить некротичний поліміозит. Пошкоджуватися можуть одночасно або послідовно всі скелетні м’язи.
Однак на початку захворювання найбільш характерне симетричне ураження скелетних м’язів переважно проксимальних відділів кінцівок, шиї і спини, тоді як дістальні м’язи кінцівок пошкоджуються рідше і незначно.
У виражених випадках до патологічного процесу залучаються всі поперечно-смугасті м’язи, в тому числі мімічні, окорухові, жувальні, мовні, глоткові, гортанні і стравоходу, а також дихальна мускулатура, сфінктери прямої кишки і сечового міхура.
На ранніх етапах м’язовий синдром проявляється швидкою стомлюваністю. В подальшому відзначається наростаюча слабкість переважно симетричних груп м’язів плечового пояса, шиї і проксимального відділу нижніх кінцівок.
Хворий відчуває труднощі при підйомі по сходах, вставанні з положення навпочіпки або з глибокого крісла, спробі вибратися з ванни. Йому важко виконувати рухи з підняттям руки – зачісатися, взяти предмет з високої полиці, зняти що-небудь з вішалки і т. п. Може спостерігатися «качиний хід».
У важких випадках у міру прогресування захворювання хворі стають повністю знерухомленими, не можуть встати з ліжка, лежать пасивно, іноді не в змозі навіть підняти голову від подушки.
Нерідкі також такі симптоми, як двоїння в очах (диплопія), опущення верхніх повік (птоз), утруднення при відкриванні рота, жуванні їжі і її ковтанні (дисфагія), поперхування при їжі з попаданням їжі в носоглотку, порушення голосу (дисфонія) і мови (дизартрія).
У гострій фазі захворювання і при загостреннях хворі відзначають болі в уражених м’язах, особливо під час активних рухів. При пальпації виявляються припухлість, тістоподібна консистенція і болючість уражених м’язів. Шкіра над ними набрякла.
На відміну від неврогенного ураження, сухожильні рефлекси і чутливість збережені, а м’язова слабкість не зменшується після прийому прозерину і його аналогів.
Нерідкі ознаки ураження серцевого м’яза: тахікардія, розширення серцевих кордонів, ослаблення I тону і систолічний шум над верхівкою серця, зниження вольтажу зубців на електрокардіограмі, депресія сегмента ST, інверсія зубця Т, порушення серцевого ритму і провідності.
Можливий розвиток серцевої недостатності. Залучення дихальної мускулатури, включаючи міжреберні м’язи і діафрагму, призводить до гіповентиляції і дихальної недостатності по рестриктивному типу, а також сприяє розвитку вторинної гіпостатичної пневмонії.
У періоди ремісій припухлість і хворобливість скелетних м’язів зникають, м’язова сила поступово відновлюється. Однак у міру прогресування захворювання з кожним новим загостренням наростає атрофія м’язів внаслідок заміщення фіброзною тканиною загиблих м’язових волокон.
При цьому м’язова слабкість стає постійною, м’язи стоншуються і набувають дерев’янисту щільність. При ювенільному дерматоміозиті нерідко вони коротшають, що веде до формування контрактур.
Під час рентгенологічного дослідження можна виявити дифузний кальциноз скелетних м’язів, а у дітей і молодих хворих кальцинати іноді виявляються також в шкірі і підшкірній клітковині у вигляді бляшок, вузлів або зливних конгломератів.
При дерматоміозиті вже на ранній стадії захворювання з’являється стійка еритема яскраво-червоного кольору, як після сонячного опіку, або пурпурно-лілового забарвлення, подібна до такої у квітки геліопа ( «геліотропного» еритема).
Вона розташовується переважно на відкритих ділянках тіла: обличчі, шиї, кистях і передній поверхні верхньої частини грудної клітки (за типом декольте). Нерідко еритема супроводжується водянистим або тістоподібним набряком шкіри і підшкірної клітковини.
Характерна ознака дерматоміозиту – «геліотропна» еритема верхніх повік в поєднанні з параорбітальним набряком, який різко звужує очні щілини, як у хворих нефритом ( «дерматоміозитні окуляри»).
На початковій стадії захворювання набряк обличчя може нагадувати набряк Квінке, однак він більш поширений, глибокий, стійкий, нерідко болючий і оточений яскравою облямівкою. У деяких хворих еритема буває дифузною, у вигляді смуг, плям або бляшок, причому елементи висипу іноді болючі і супроводжуються шкірним свербінням.




